Đại cương
Sàng lọc là quy trình kiểm tra các đối tượng không có triệu chứng của một bệnh nhưng có nguy cơ cao với bệnh đó. Sàng lọc UTĐTT là tiến hành khám, phát hiện các thương tổn tiền ung thư và các ung thư sớm để có thể điều trị khỏi nhằm giảm tỷ lệ tử vong do ung thư đại trực tràng. Việc sàng lọc phát hiện sớm ung thư đại trực tràng đã được áp dụng ở nhiều nước phát triển trên thế giới, giúp nâng cao khả năng phát hiện sớm bệnh và giảm đáng kể tỉ lệ tử vong do bệnh.
Người thực hiện và đối tượng sàng lọc
Người thực hiện
Các bác sỹ, nhân viên y tế được huấn luyện về các kỹ thuật sàng lọc: FOBT, nội soi đại tràng, xét nghiệm gen.
Đối tượng sàng lọc
Nhóm có nguy cơ trung bình
Tuổi ≥ 50 tuổi
Không có tiền sử u biểu mô tuyến hoặc UTĐTT.
Không có tiền sử viêm nhiễm đường tiêu hóa
Không có tiển sử gia đình ung thư
Nhóm có nguy cơ cao:
Bao gồm những người có tiền sử bản thân bị u biểu mô tuyến hoặc polyp ĐTT.
Có các bệnh liên quan đến tổn thương ở ĐTT: viêm ĐTT mạn tính, viêm ĐTT chảy máu, bệnh Crohn …
Nhóm có nguy cơ rất cao
Gia đình có người bị ung thư đặc biệt là UTĐTT (hội chứng Lynch 1, 2).
Hội chứng đa polyp ĐTT gia đình (polypose)
Các bước tiến hành
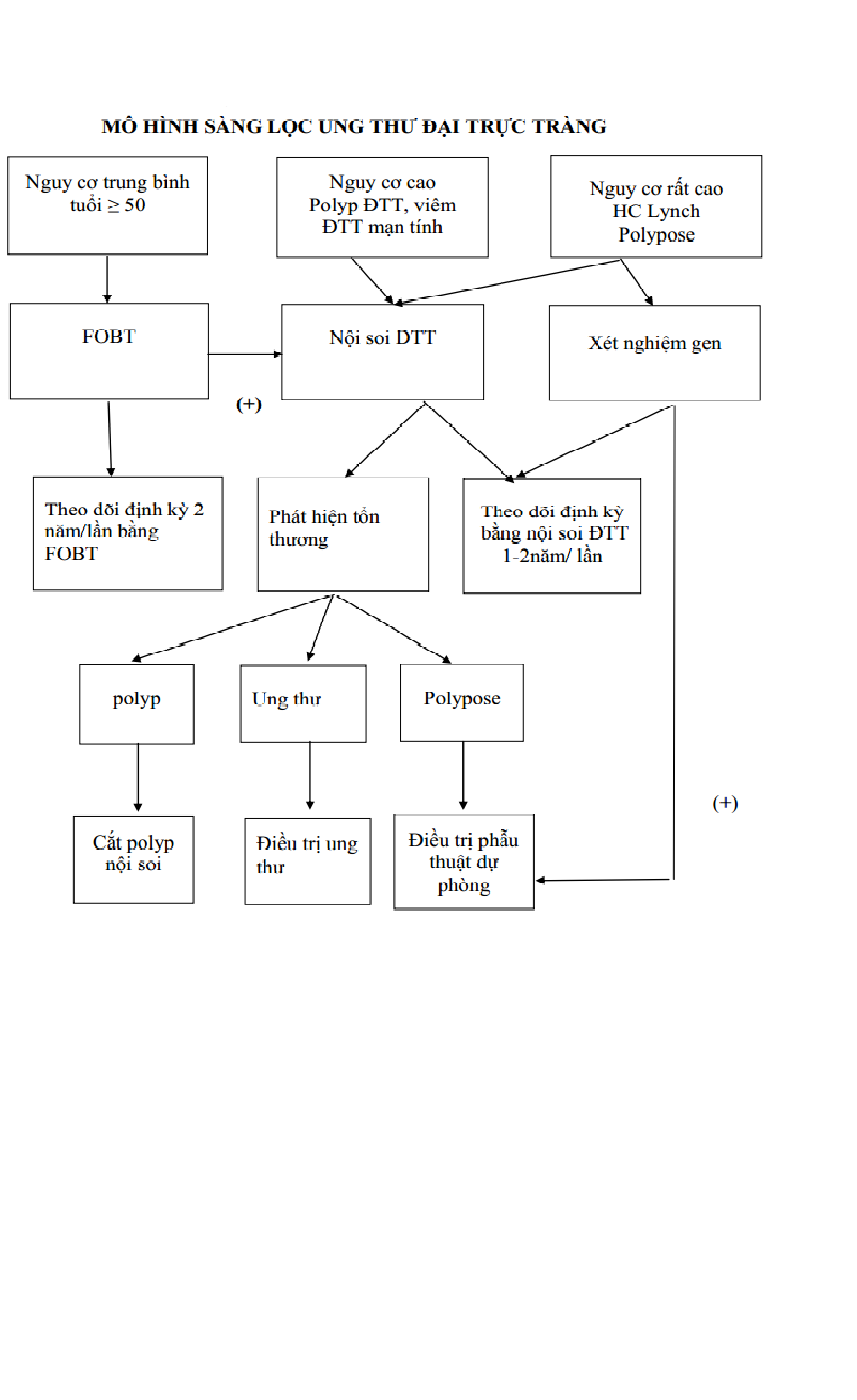
Các bước sàng lọc cho nhóm nguy cơ trung bình (average risk)
Tiến hành làm xét nghiệm tìm máu tiềm ẩn trong phân (Fecal Occult Blood Test- FOBT) cho nhóm đối tượng nguy cơ trung bình tại tuyến xã, huyện:
Tập huấn và đào tạo các cộng tác viên địa phương
Hướng dẫn người dân cách lấy mẫu phân đúng tiêu chuẩn
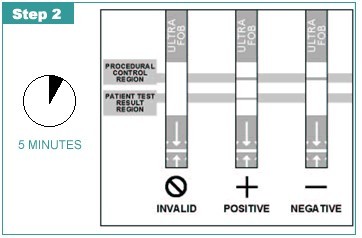
Đọc và đánh giá kết quả test sàng lọc: đọc kết quả sau 5 phút.
Nếu que thử hiện 2 vạch: kết quả dương tính (+)
Nếu que thử hiện 1 vạch: kết quả âm tính (-) Nếu que thử không hiện vạch: kết quả sai -> làm lại
Xử trí kết quả FOBT:
Âm tính: Theo dõi định kỳ sau 2 năm
Dương tính: tiến hành nội soi đại trực tràng.
Các bước sàng lọc cho nhóm có nguy cơ cao (high risk) và fobt (+)
Tiến hành nội soi đại trực tràng cho những trường hợp xét nghiệm FOBT (+) và/ hoặc nhóm nguy cơ cao tại tuyến huyện, tỉnh và trung ương.
Chuẩn bị đại tràng sạch bằng Fortrans hoặc Fleet. Người bệnh nằm ngửa hoặc nghiêng trái, chân trái duỗi nhẹ, chân phải co, cơ bụng thả lỏng
Kỹ thuật soi:
Thăm hậu môn, trực tràng bằng tay trước
Tiến hành đưa đèn vào (đã được bôi trơn bằng mỡ lidocain hoặc silicon)
Bơm hơi vừa đủ để tránh chướng hơi,
Đưa đèn soi vào lòng đại tràng đến van Bauhin.
Rút đèn ra: quan sát, phát hiện tổn thương.
Nhận định kết quả:
Phân loại các hình ảnh tổn thương qua nội soi (theo A. Hecht)
Xử trí kết quả:
Kết quả (+): Điều trị các tổn thương tiền ung thư được phát hiện qua nội soi và sinh thiết chẩn đoán mô bệnh học. Trường hợp phát hiện ung thư, người bệnh cần được điều trị tại cơ sở y tế có đủ điều kiện hoặc tuyến trung ương.
Kết quả (-): Không phát hiện tổn thương trên soi: theo dõi định kỳ sau 2 năm bằng nội soi ĐTT
Các bước sàng lọc cho nhóm đối tượng nguy cơ rất cao:
Được thực hiện tại tuyến tỉnh và tuyến trung ương.
Nội soi đại trực tràng cho các đối tượng nguy cơ rất cao tại tuyến tỉnh và trung ương (qui trình kỹ thuật nội soi như trên):
Kết quả (+): soi đại tràng phát hiện polypose => tiến hành phẫu thuật cắt ĐTT dự phòng.
Kết quả (-): Theo dõi định kỳ bằng nội soi ĐTT 6 tháng – 1 năm/ lần.
Xét nghiệm gen: xét nghiệm gen APC trong hội chứng đa polyp ĐTT gia đình (FAP), xét nghiệm gen hMLH1 và hMSH2 trong hội chứng UTĐTT di truyền không polyp (HNPCC). Các xét nghiệm này được thực hiện tại tuyến trung ương:
Kết quả (+): có đột biến gen APC hoặc gen hMLH1 và hMSH2 => Cắt toàn bộ ĐTT dự phòng.
Kết quả (-): không có đột biến gen APC, hMLH1 và hMSH2 -> theo dõi định kỳ như nhóm đối tượng nguy cơ trung bình nhưng bắt đầu sàng lọc sớm hơn từ 40 tuổi.
Tai biến và biến chứng
Fobt:
Không có tai biến và biến chứng.
Tuy nhiên tỉ lệ dương tính giả và âm tính giả còn cao.
Nội soi đtt
Thủng ĐT (0,14- 0,2%),
Nhiễm khuẩn huyết (hay gặp ở những người bệnh có nguy cơ cao),
Chướng hơi nặng,
Phản ứng phế vị
Các biến chứng liên quan đến tiền mê