REMIMAZOLAM – A NOVEL BENZODIAZEPINE USED IN ANESTHESIA
Trương Sáng Kiến[1], Yoshiki Nakajima[2]
Tóm tắt
Remimazolam là thuốc mới nhóm benzodiazepine. Thuốc có cùng vị trí gắn kết đặc hiệu của benzodiazepine trên thụ thể GABAA, nhưng có độ thanh thải hệ thống nhanh hơn, thể tích phân bố thuốc ở trạng thái cân bằng và thời gian bán hủy kém hơn midazolam. Do remimazolam bị thủy phân bởi men esterase không đặc hiệu nên sự chuyển hóa và đào thải không chịu ảnh hưởng chức năng gan và thận, trừ trường hợp xơ gan Child C. Chất chuyển hóa không hoạt tính CNS 7054 hạn chế kéo dài thời gian tác dụng an thần của thuốc. Context-sensitive half time của remimazolam ngắn và không phụ thuộc thời gian truyền. Ngoài ra, có thể dùng chất đối vận, flumazenil, là một lợi thế so với các thuốc gây mê thường dùng. Các đặc tính này giúp remimazolam có thời gian khởi phát và hồi phục nhanh sau tác dụng an thần. Trong gây mê hồi sức, các thử nghiệm lâm sàng gần đây đã chứng minh remimazolam cho hiệu quả an thần hơn hẳn midazolam. Thời gian khởi phát nhanh, thời gian tác dụng ngắn và hồi phục sớm sau an thần của remimazolam là không thua kém propofol khi dùng gây mê phẫu thuật. Các thử nghiệm không ghi nhận biến chứng nặng liên quan remimazolam. Tuy nhiên, cần thiết tiến hành thêm các nghiên cứu để có thể sử dụng an toàn trong gây mê nhi và bệnh nhân hồi sức.
Từ khóa: benzodiazepine; remimazolam; CNS 7056; CNS 7054; gây mê phẫu thuật; gây mê thủ thuật
Abstract
Remimazolam is a novel benzodiazepine. Remimazolam is reported to have the same benzodiazepine specific binding site on GABAA receptor, but present a faster systemic clearance, less steady state volume of distribution and terminal phase half life than midazolam. Becasue remimazolam is hydrolyzed by unspecific esterases, the metabolisim and elimination are not affected by hepatic and renal dysfuntion excluding Child Pugh class C. The inactive metabolite, CNS 7054, limits the duration of sedative effect. Additionally, the context-sensitive half time of remimazolam is short and infusion time independence. On the other hand, the possible use of its antagonist, flumazenil, is an advantage over the common anesthetics. All of these characteristics contribute to the rapid onset and offset for sedative effect of remimazolam. For anesthesia, recent clinical trials have demonstrated that remimazolam induces more effective sedation than midazolam. The fast onset time, short duartion of action and rapid recovery from sedation of remimazolam are non-inferior to propofol for general anesthesia. No severe adverse events regarding remimazolam have been reported. However, further studies are necessary to achieve a secure use in pediatric anesthesia and ICU’s patients.
Keyword: benzodiazepine; remimazolam; CNS 7056; CNS 7054; general anesthesia; procedural anesthesia
Tổng quan
Kể từ năm 1954, Các thuốc nhóm benzodiazepine đã lần lượt được tổng hợp và đưa vào sử dụng trên lâm sàng. Nhờ có các tác dụng giảm lo âu, an thần và gây ngủ, benzodiazepine ngày càng được sử dụng phổ biến trong lĩnh vực gây mê hồi sức. Trong số các thuốc này phải kể đến midazolam (MDZ). MDZ có tác dụng an thần ngắn, cho hiệu quả lâm sàng mong muốn khi sử dụng đơn độc hay phối hợp với các thuốc mê và thuốc giảm đau khác. MDZ thường được sử dụng trong gây mê phẫu thuật, gây mê thủ thuật cũng như trong hồi sức. Tuy nhiên, MDZ vẫn tồn tại một số hạn chế. Chỉ định MDZ thường hạn chế sử dụng trên các bệnh nhân có vấn đề gan thận do quá trình chuyển hóa thuốc diễn ra tại gan, thông qua cytochrome P450 3A4 và 3A5, tạo thành các chất chuyển hóa gồm 1-hydroxymidazolam, 4-hydroxymidazolam và 1,4-hydroxymidazolam. Các chất này sau đó sẽ được thải qua thận. Đáng chú ý là 1hydroxymidazolam có hoạt tính tương tự midazolam nên sẽ kéo dài thời gian an thần của thuốc(1). Ngoài ra, thời gian hồi phục hoàn toàn ý thức của bệnh nhân sau khi ngưng truyền MDZ sẽ bị kéo dài do hậu quả tích lũy thuốc(2). Từ thực tế đó đặt ra nhu cầu tìm kiếm một dẫn suất benzodiapeine ưu việt hơn.
Remimazolam
Dược động học
Remimazolam (RMZ), còn có tên gọi khác là CNS 7056, là một thuốc mới thuộc nhóm benzodiazepine. Tương tự các thế hệ trước, RMZ có cùng vị trí gắn kết đặc hiệu trên thụ thể GABA loại A (GABAA). Các kết quả nghiên cứu ban đầu trên mô não đồng nhất của người, chuột và heo cho thấy CNS 7056 có ái tính cao trên thụ thể GABAA. Tương tự MDZ, CNS 7056 làm tăng dòng tín hiệu GABA đi vào trong các tế bào Ltk chuyển nhiễm sắc thể. Đồng thời, nghiên cứu không ghi nhận sự khác biệt về tác dụng tối đa giữa RMZ và MDZ trên các phân nhóm của thụ thể GABAA có chứa tiểu đơn vị α1, α2 và α3 vốn được cho là có tác dụng điều hòa hiệu quả an thần của benzodiazepine(3).
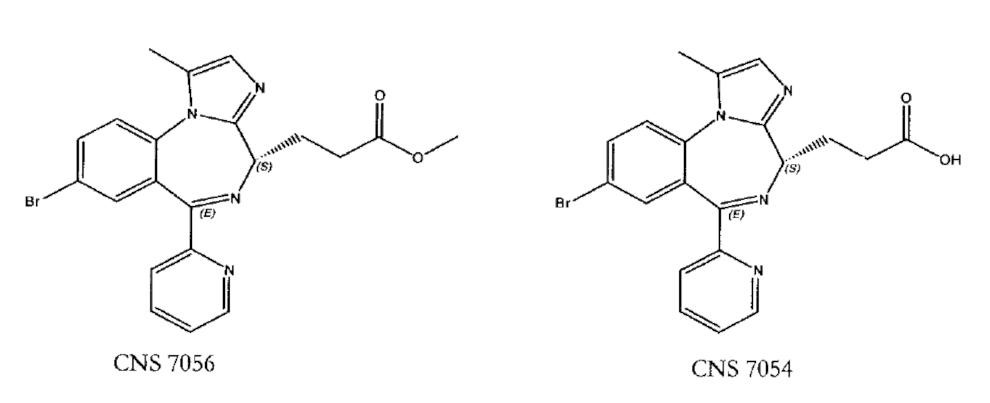
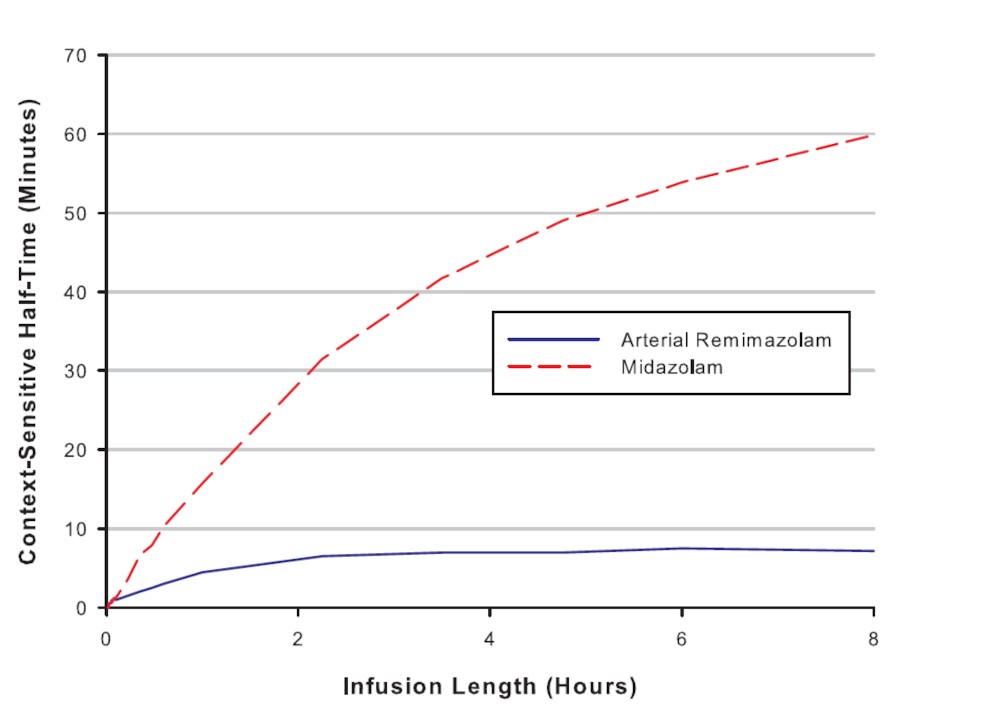
Ở trong máu, RMZ nhanh chóng bị thủy phân bởi các men esterase không đặc hiệu của mô tạo hợp chất CNS 7054 không có hoạt tính (Hình 1). Theo nghiên cứu của Kilpatrick, CNS 7054 có ái lực thấp trên GABAA (kém hơn >300 lần so với tiền chất CNS 7056). CNS 7054 cũng không làm mất phản xạ lật ngửa trên chuột thí nghiệm sau khi tiêm tĩnh mạch với các liều lượng khác nhau(3). Ngoài ra, khi tiêm tĩnh mạch liều duy nhất trong 1 phút, RMZ có thể tích phân phối ở trạng thái cân bằng kém 2 lần, có độ thanh thải nhanh gấp 3 lần và thời gian bán hủy bằng 1/6 so với MDZ(4). Còn khi truyền tĩnh mạch liên tục, thời gian cần thiết để nồng độ thuốc trong máu giảm ½ sau khi ngưng truyền (context-sensitive half time) của RMZ ngắn (Hình 2)(5). Điều này góp phần giải thích khả năng hồi phục ý thức sớm sau an thần của RMZ so với MDZ.
RMZ được thải chủ yếu qua thận. Hai mươi bốn giờ sau khi tiêm liều duy nhất, ≥ 80% được tìm thấy trong nước tiểu dưới dạng chất trung gian CNS 7054. Không có sự khác biệt về dược động học của RMZ trên nhóm bệnh nhân cao tuổi (độ tuổi trung bình là 66) so với nhóm trẻ tuổi (độ tuổi trung bình 21), nhóm bệnh nhân có chức năng thận bình thường [với độ lọc cầu thận ước lượng (eGFR) ≥80 ml/phút/1,73m2) và nhóm suy thận giai đoạn cuối (eGFR 2). Tuy nhiên, trên nhóm bệnh nhân có rối loạn chức năng gan (xơ gan Child C) thì thể tích phân phối ở trạng thái cân bằng và thời gian bán hủy tăng trên 2 lần so với nhóm chức năng gan bình thường nên cần lưu ý chỉnh liều trên nhóm đối tượng này(6).
Bảng 1. So sánh đặc tính lý hóa và dược động học của remimazolam và midazolam
|
|
Remimazolam |
Midazolam |
|
Trọng lượng phân tử (Da)* |
439,3 |
325,8 |
|
pKa* |
5,3 |
6,0 |
|
Độ hòa tan trong nước (g/L*) |
0,008 |
0,004 |
|
Độ hòa tan trong mỡ (Log P)* |
3,724 |
3,798 |
|
Độ thanh thải (L/h)** |
70,3 |
23,0 |
|
Thể tích phân phối ở trạng thái cân bằng (L/kg)** |
34,8 |
81,8 |
|
Thời gian bán hủy (h)** |
0,75 |
4,29 |
*Theo Miller’s Anesthesia(1)
**Giá trị trung bình trong nghiên cứu remimazolam (liều 0,01-0,3 mg/kg)(4)
Tương tự các thuốc nhóm benzodiazepine, hiệu quả an thần của RZM cũng bị ức chế bởi flumazenil. Nghiên cứu dùng trước flumazenil ở chuột trước khi tiêm CNS 7056 liều 30 mg/kg làm giảm đáng kể thời gian mất phản xạ lật ngửa (0,7 so với 8,4 phút, p = 0,0013)(3). Tham khảo thêm các đặc tính lý hóa của RMZ tại (Bảng 1).
Hình 1. Cấu trúc hóa học CNS 7056 và CNS 7054 (Theo Kilpatrick 2007)(3)
Hình 2. So sánh context-sensitive half time giữa remimazolam (50 mg/giờ) và midazolam (0,075 mg/kg/giờ). Khi truyền tĩnh mạch liên tục mỗi thuốc trong thời gian 2 giờ thì thời gian cần thiết để nồng độ thuốc trong máu giảm ½ sau ngưng truyền của midazolam là 30 phút có thể kéo dài đến 60 phút nếu truyền trong 8 giờ. Trong khi đó, remimazolam chỉ cần 7-8 phút bất kể thời gian truyền (Theo Wiltshire HR 2012)(5)
Hiệu quả an thần và tính an toàn của rmz
Tác giả Kilpatrick tiến hành so sánh hiệu quả an thần của CNS 7056 và MDZ trên chuột. Kết quả cho thấy cả 2 thuốc đều cho tác dụng an thần ngay lập tức sau khi tiêm tĩnh mạch (liều 25 mg/kg). Tuy nhiên, thời gian hồi phục phản xạ lật ngửa của CNS 7056 ngắn hơn so với MDZ (9,6 phút so với 24,6 phút)(3).
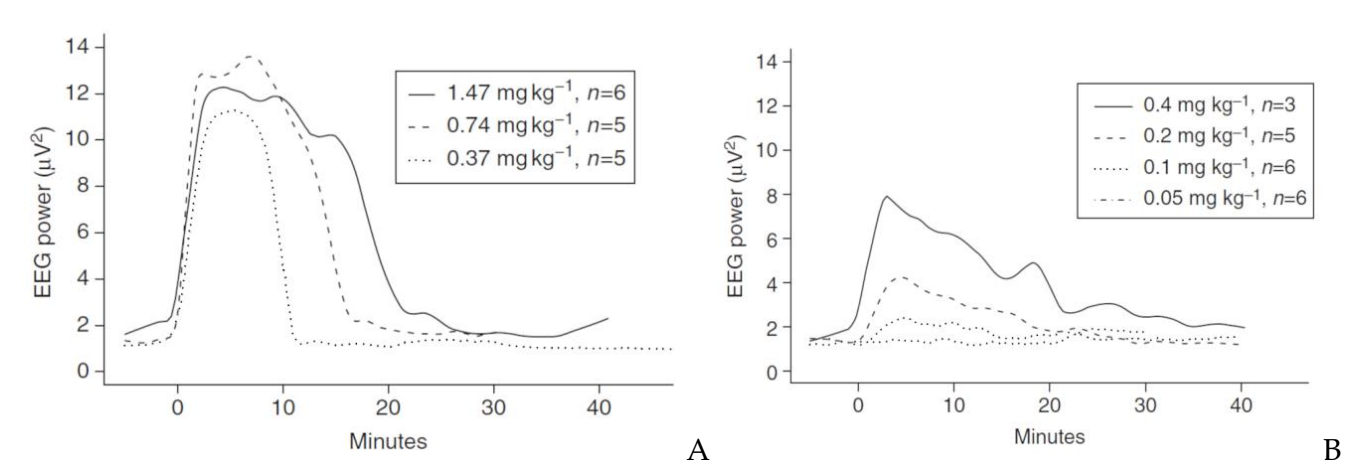
Trong 1 nghiên cứu khác, Upton và cộng sự chứng minh CNS 7056 cho hiệu quả hơn hẳn MDZ về thời gian khởi phát tác dụng an thần và độ sâu an thần trên cừu. Tác giả xác định liều cao của mỗi thuốc dựa vào mục tiêu thời gian tác dụng an thần, sao cho thời gian này của hai nhóm đều đạt khoảng 20 phút sau khi truyền tĩnh mạch trong 2 phút. Kết quả cho thấy CNS 7056 có thời gian khởi phát tác dụng an thần ngắn (0,42 phút) so với MDZ (1,05 phút). Ngoài ra, CNS 7056 cho chất lượng an thần tốt hơn khi xét về độ sâu an thần dựa trên cường độ sóng α của điện não đồ (EEG). Cường độ đỉnh sóng α của CNS 7056 cao hơn MDZ (lần lượt là 12 µV2 so với 4 µV2). Còn ở pha hồi phục, MDZ duy trì trạng thái lơ mơ dễ kích thích thể hiện qua cường độ sóng α giảm chậm trong vùng “không ngủ không tỉnh” trên EEG (Hình 3)(7).
Hình 3. Tác động của CNS 7056 (A) và midazolam (B) lên cường độ sóng α trên EEG. CNS 7056 đạt độ an thần nhanh hơn và sâu hơn midazolam. Sau khi ngưng truyền thuốc, CNS 7056 nhanh chóng hồi phục ý thức, trong khi midazolam duy trì trạng thái “không ngủ không tỉnh” dễ bị kích thích (Theo Upton 2009)
Trên người, Antonik LJ tiến hành thử nghiệm lâm sàng RMZ pha I, mù đôi, liều đơn tăng dần (0,01 – 0,3 mg/kg) nhằm so sánh hiệu quả an thần với MDZ (0,075 mg/kg). Khi sử dụng liều RMZ >0,05 mg/kg, cả hai nhóm thuốc đều có thời gian khởi phát tác dụng an thần ngắn, có thể xảy ra trong lúc đang truyền hoặc trong vòng 60 giây sau khi ngưng truyền. Đặc biệt, dù RMZ cho hiệu quả an thần phụ thuộc liều (khi liều sử dụng >0,075 mg/kg) nhưng vẫn có thời gian hồi phục ý thức nhanh sau khi ngưng thuốc so với MDZ. Thời gian hồi phục hoàn toàn ý thức của RMZ (0,075 – 0,2 mg/kg) trong khoảng 5,5 – 20 phút (so với 40 phút của midazolam). Độ sâu an thần đánh giá trên thang điểm Modified Observer’s Assessment of Alertness/Sedation (MOAA/S) của nhóm RMZ (sử dụng liều >0,075 mg/kg) có giá trị trung bình (4).
Nghiên cứu không ghi nhận sự khác biệt về nhịp tim, huyết áp, tần số thở, điện tâm đồ, thân nhiệt, kết quả xét nghiệm so với MDZ. Nghiên cứu có ghi nhận tình trạng giảm SpO2 ở cả RMZ và MDZ khi tiến hành thử nghiệm trong điều kiện tự thở khí trời. Các trường hợp trên sau đó đều tự hồi phục hoặc chỉ cần động tác nâng cằm(4). Vấn đề này có thể khắc phục bằng cách cho bệnh nhân thở oxy hỗ trợ khi sử sụng RMZ trong thực hành lâm sàng.
Thử nghiệm lâm sàng remimazolam trong gây mê hồi sức
Các thử nghiệm lâm sàng RMZ trong gây mê hồi sức đã và đang được tiến hành (Bảng 2).
Bảng 2. Các thử nghiệm lâm sàng remimazolam trong gây mê hồi sức
|
Nhóm tác giả, năm |
Lĩnh vực/ Đối tượng |
Thuốc so sánh |
Mục tiêu nghiên cứu chính |
|
Doi M, 2020 |
gây mê phẫu thuật/ ASA I-II |
remimazolam, propofol |
Tình trạng thức tỉnh trong mổ Nhu cầu sử dụng liều an thần khẩn cấp Cử động tự ý của bệnh nhân |
|
Doi M, 2020 |
gây mê phẫu thuật/ ASA III |
remimazolam |
Tình trạng thức tỉnh trong mổ Nhu cầu sử dụng liều an thần khẩn cấp Cử động tự ý của bệnh nhân |
|
Borkett KM, 2015 |
gây mê thủ thuật/ ASA I-II |
remimazolam, midazolam |
Tỉ lệ thành công của thủ thuật với liều duy nhất |
|
Pambianco DJ, 2016 |
gây mê thủ thuật/ ASA I-III |
remimazolam, midazolam (có phối hợp fentanyl) |
Tỉ lệ thành công của thủ thuật |
|
Rex DK, 2018 |
Gây mê thủ thuật/ ASA I-III |
remimazolam, placebo, midazolam (có phối hợp fentanyl) |
Tỉ lệ thành công của thủ thuật |
Đối với gây mê phẫu thuật
Remimazolam đã được chứng minh có tính hiệu quả và an toàn khi dùng khởi mê và duy trì mê trên lâm sàng. Doi M sự tiến hành thử nghiệm RMZ pha IIb/III trên tổng số 319 bệnh nhân có ASA I và II với thiết kế mù đơn, ngẫu nhiên, nhóm song song nhằm so sánh với propofol(8). Các liều RMZ 6 mg/kg/giờ (RMZ-6) hoặc 12 mg/kg/giờ (RMZ-12) được sử dụng trong lúc khởi mê và duy trì liều 1mg/kg/giờ cho đến cuối mổ. Mục tiêu chính của nghiên cứu đạt do 100% bệnh nhân không có tình trạng thức tỉnh trong mổ, không cần thiết phải sử dụng thêm các liều an thần khẩn cấp và không ghi nhận bất kỳ cử động tự ý nào của bệnh nhân trong suốt quá trình thử nghiệm. Trong giai đoạn khởi mê, thời gian chờ đến khi mất ý thức tính từ lúc bắt đầu truyền thuốc của nhóm RMZ6 và RMZ-12 (lần lượt là 102,0 giây và 88,7 giây) dài hơn so với propofol (78,7 giây)(p
Đồng thời, nghiên cứu ghi nhận tác dụng phụ thường gặp nhất liên quan RMZ khi dùng trong gây mê phẫu thuật là tụt huyết áp. Tuy nhiên, tỉ lệ này của nhóm RMZ-6 và RMZ-12 thấp hơn propofol (lần lượt là 20,0% và 24,0% so với 49,3%) và số trường hợp cần sử dụng đến thuốc co mạch của nhóm RMZ-6 và RMZ-12 cũng có tỉ lệ thấp hơn propofol (lần lượt là 40,0%; 42,7% và 64,0%). Ngoài ra, nhóm RMZ không ghi nhận tình trạng đau khi tiêm truyền.
Như vậy, RMZ sử dụng trong khởi mê và duy trì mê gần như không thua kém propofol. Do vẫn có một tỉ lệ tụt huyết áp xảy ra trên nhóm bệnh nhân có thể trạng tốt, nên vấn đề đáng quan tâm là việc sử dụng RMZ trên nhóm bệnh nhân thể trạng kém hơn có an toàn không. Lần này, tác giả Doi M tiến hành thử nghiêm lâm sàng RMZ pha III trên 67 bệnh nhân có ASA III, nghiên cứu đa trung tâm, có thiết kế ngẫu nhiên, mù đôi, nhóm song song nhằm so sánh hiệu quả và an toàn của hai liều RMZ(9). Với mục tiêu chính tương tự nghiên cứu trước đó(8), kết quả cho thấy cả hai liều RMZ-6 và RMZ-12 cho hiệu quả an thần như nhau khi dùng trong gây mê phẫu thuật. Thời gian chờ đến khi mất ý thức của RMZ-12 ngắn hơn so với RMZ-6 (lần lượt là 81,7 giây so với 97,2 giây, p = 0,0139). Độ sâu an thần đánh giá dựa trên chỉ số BIS không khác biệt giữa 2 nhóm trong quá trình duy trì mê. Thử nghiệm này không thấy sự khác biệt thông kê về tỉ lệ tụt huyết áp của RMZ-6 và RMZ-12 (lần lượt là 54,8% và 67,7%). Do đó, tỉ lệ tụt huyết áp khi truyền RMZ là không phụ thuộc liều. Bên cạnh đó, các mục tiêu thời gian trong giai đoạn hồi tỉnh cũng không có sự khác biệt chứng tỏ cả hai liều RMZ thử nghiệm này là hiệu quả và an toàn như nhau khi dùng trên nhóm bệnh nhân ASA III.
Đối với gây mê thủ thuật
Các thử nghiệm lâm sàng RMZ dùng trong nội soi tiêu hóa đều có hiệu quả an thần và tính an toàn trên bệnh nhân. Borkett và cộng sự sử dụng RMZ với các liều khác nhau từ thấp đến cao (gồm 0,1 mg/kg; 0,15 mg/kg và 0,2 mg/kg) so sánh với MDZ (0,075 mg/kg) về hiệu quả an thần và tính an toàn trên bệnh nhân trong một thử nghiệm lâm sàng pha IIa. Nghiên cứu có thiết kế ngẫu nhiên, mù đôi tiến hành trên 100 bệnh nhân có ASA I hoặc II có chỉ định nội soi chẩn đoán tiêu hóa trên(10). Đặt mục tiêu chính là tỉ lệ thành công của thủ thuật chỉ với liều duy nhất, nhóm RMZ có kết quả tương ứng với liều tăng dần lần lượt là 32%, 56% và 64%, trong khi tỉ lệ thành công của nhóm MDZ là 44%. Các trường hợp còn lại cần thiết sử dụng thêm các liều nhắc MDZ hoặc propofol để có thể hoàn thành thủ thuật. Nghiên cứu cho thấy thời gian khởi phát tác dụng an thần (đánh giá trên thang điểm MOAA/S ≤3) của nhóm MRZ ngắn, khoảng 1,5 – 2 phút, so với thời gian 5 phút của MDZ. Tuy nhiên, thời gian hồi phục hoàn toàn ý thức tương ứng liều duy nhất RMZ từ thấp đến cao là 6,8 phút; 9,0 phút và 9,9 phút so với 11,5 phút của nhóm midazolam là không khác biệt.
Trong nội soi đại tràng, các thử nghiệm lâm sàng RMZ pha IIb và III đều cho kết quả mong đợi. Pambianco DJ tiến hành thử nghiệm lâm sàng trên đối tượng bệnh nhân có ASA I-III, với thiết kế ngẫu nhiên, mù đôi, nhóm song song so sánh hiệu quả và tính an toàn RMZ và MDZ(11). Nghiên cứu sử dụng phác đồ liều nạp đầu/liều nhắc tương ứng với 3 nhóm RMZ (lần lượt là 8,0/3,0 mg; 7,0/2,0 mg và 5,0/3,0 mg) và MDZ (2,5/1,0 mg). Trong suốt quá trình thủ thuật, trạng thái an thần (MOAA/S ≤4) được duy trì bằng các liều nhắc tương ứng của mỗi nhóm, cho phép nhắc tối đa 6 liều, cách nhau ít nhất 2 phút, có thể tiêm lặp lại fentanyl (25 µg, tĩnh mạch chậm, cách 5 phút, tối đa 200 µg) khi cần để giảm đau. Mục tiêu nghiên cứu chính là tỉ lệ thành công thủ thuật được định nghĩa khi hoàn thành thủ thuật mà không cần đến các liều an thần khẩn cấp, có điểm MOAA/S ≤4 đo ba lần liên tiếp cách nhau 1 phút và không cần thông khí thủ công hay thông khí cơ học. Tỉ lệ này của nhóm RMZ chiếm ưu thế hơn so với midazolam (>92% so với 75%, p = 0,007) mà không có sự khác biệt về tổng liều fentanyl. Hiệu quả an thần đủ để bắt đầu thủ thuật (qui định khi MOAA/S ≤3) chỉ với liều nạp đầu ở nhóm RMZ cũng cao hơn MDZ (>82% so với 46%). Đồng thời, thời gian khởi phát tác dụng an thần của nhóm RMZ cũng ngắn, dao động từ 2,2 – 3,0 phút trong khi MDZ cần đến 4,8 phút. Tác giả cho rằng liều nạp đầu cao có thể ảnh hưởng đến thời gian khởi phát của RMZ và độ sâu của an thần sau khi tiêm thuốc, nhưng hiệu quả an thần sau đó là không khác biệt giữa các nhóm RMZ là do phụ thuộc các liều nhắc. Tổng liều RMZ của 3 nhóm RMZ không khác biệt chứng tỏ nếu sử dụng liều nhắc thấp thì số lần cần nhắc lại thuốc sẽ tăng. Tuy độ sâu an thần tối đa (khi MOAA/S đạt từ 2 đến 1) của nhóm RMZ chiếm tỉ lệ cao hơn (lần lượt là 43%; 48% và 60%, tương ứng liều nạp RMZ tăng dần) so với MDZ (20%) nhưng thời gian hồi phục ý thức tính từ thời điểm tiêm nhắc liều cuối của mỗi nhóm là không khác biệt. Tác giả ghi nhận 5 trường hợp xảy ra tác dụng ngoài ý muốn như giảm SpO2, giảm nhịp thở hoặc tụt huyết áp, hầu hết xuất hiện sau khi truyền fentanyl nên cần thiết theo dõi kỹ bệnh nhân nếu có sử dụng. Các trường hợp kể trên đều tự hồi phục mà không cần thông khí hỗ trợ hay máy thở. Nghiên cứu không ghi nhận bất kỳ tác dụng ngoài ý muốn trên nhóm remimazolam 5,0/3,0 nên tác giả cho rằng liều nạp đầu và liều nhắc này là hiệu quả và an toàn cho thủ thuật, phục vụ các thử nghiệm pha III.
Rex DK tiến hành thử nghiệm lâm sàng pha III, tiến cứu đa trung tâm, thiết kế ngẫu nhiên , mù đôi, nhóm song song so sánh hiệu quả RMZ với placebo và MDZ trong dùng gây mê thủ thuật để nội soi đại tràng(12). Tổng số 461 bệnh nhân só ASA I-III tham gia vào nghiên cứu nhận ngẫu nhiên liều nạp đầu/liều nhắc RMZ (5,0/2,5 mg) hoặc placebo với cùng thể tích, hoặc MDZ (1,75/1,0 mg, giảm liều còn 1,0/0,5 mg nếu bệnh nhân trên 60 tuổi, yếu sức). Khác với nghiên cứu trước đó, tất cả các bệnh nhân được tiêm liều đầu fentanyl (75 µg, có giảm liều trên bệnh nhân lớn tuổi hoặc yếu sức; liều nhắc 25 µg có thể lặp lại cách 5-10 phút, tối đa 200 µg) trước khi sử dụng các thuốc nghiên cứu. Với mục tiêu nghiên cứu chính là tỉ lệ thành công thủ thuật được định nghĩa khi hoàn thành thủ thuật mà không cần liều an thần khẩn cấp, số lần nhắc của nhóm RMZ và placebo
Tác dụng phụ liên quan RMZ sử dụng trong gây mê thủ thuật thường gặp nhất vẫn là giảm SpO2 và tụt huyết áp. Các trường hợp giảm SpO2 thường xảy ra sau các liều an thần khẩn cấp (propofol hoặc MDZ) hoặc fentanyl và không khác biệt giữa RMZ và MDZ trong các thử nghiệm này. Tình trạng giảm SpO2 có khả năng tự hồi phục mà không cần thông khí hỗ trợ. Tỉ lệ tụt huyết áp của RMZ thấp hơn so với placebo và MDZ (lần lượt là 38,9%; 41,7% và 61,8%)(12).
Kết luận
RMZ là thuốc mới đầy hứa hẹn sử dụng trong thực hành lâm sàng gây mê hồi sức. Từ kết quả các thử nghiệm lâm sàng cho thấy RMZ có thời gian khởi phát tác dụng an thần nhanh, thời gian tác dụng ngắn, chất lượng hồi phục ý thức tốt hơn so với MDZ. Đặc biệt, có thể dùng được thuốc đối vận là flumazenil trong các trường hợp tác dụng an thần kéo dài, đây là một lợi thế so với propofol. Ngoài ra, các thử nghiệm RMZ không ghi nhận trường hợp tai biến hay tác dụng phụ nghiêm trọng cho bệnh nhân. Tuy nhiên, chúng ta cần thêm các nghiên cứu để có thể sử dụng RMZ một cách an toàn trên đối tượng trẻ em cũng như bệnh nhân trong hồi sức.
Tài liệu tham khảo
Vuyk J, Sitsen E, Reekers M (2015). Intravenous Anesthetics. In: Miller RD. Miller’s Anesthesia, eighth edition, V1, pp.834-845. Elsevier Saunders, Philadenphia.
Barr J, Zomorodi K, Bertaccini EJ, Shafer SL, et al (2001). A double-blind, randomized comparison of i.v. lorazepam versus midazolam for sedation of ICU patients via a pharmacologic model. Anesthesiology, 95(2):286-298.
Kilpatrick GJ, McIntyre MS, Cox RF, Stafford JA, et al (2007). CNS 7056: a novel ultra-short-acting Benzodiazepine. Anesthesiology, 107(1):60-66.
Antonik LJ, Goldwater DR, Kilpatrick GJ, Tilbrook GS, et al (2012). A placebo- and midazolam-controlled phase I single ascending-dose study evaluating the safety, pharmacokinetics, and pharmacodynamics of remimazolam (CNS 7056): Part I. Safety, efficacy, and basic pharmacokinetics. Anesth Analg, 115(2):274-283.
Wiltshire HR, Kilpatrick GJ, Tilbrook GS, Borkett KM (2012). A placebo- and midazolam-controlled phase I single ascendingdose study evaluating the safety, pharmacokinetics, and pharmacodynamics of remimazolam (CNS 7056): Part II. Population pharmacokinetic and pharmacodynamic modeling and simulation. Anesth Analg, 115(2):284-296.
Keam SJ (2020). Remimazolam: First Approval. Drugs, 80(6):625633.
Upton RN, Martinez AM, Grant C (2009). Comparison of the sedative properties of CNS 7056, midazolam, and propofol in sheep. Br J Anaesth, 103(6):848-857.
Doi M, Morita K, Takeda J, Sakamoto A, et al (2020). Efficacy and safety of remimazolam versus propofol for general anesthesia: a multicenter, single-blind, randomized, parallelgroup, phase IIb/III trial. J Anesth, 34(4):543-553.
Doi M, Hirata N, Suzuki T, Morisaki H, et al (2020). Safety and efficacy of remimazolam in induction and maintenance of general anesthesia in high-risk surgical patients (ASA Class III): results of a multicenter, randomized, double-blind, parallelgroup comparative trial. J Anesth, 34(4):491-501.
Borkett KM, Riff DS, Schwartz HI, Winkle PJ, et al (2015). A Phase IIa, randomized, double-blind study of remimazolam (CNS 7056) versus midazolam for sedation in upper gastrointestinal endoscopy. Anesth Analg, 120(4):771-780.
Pambianco DJ, Borkett KM, Riff DS, Winkle PJ, et al (2016). A phase IIb study comparing the safety and efficacy of remimazolam and midazolam in patients undergoing colonoscopy. Gastrointest Endosc, 83(5):984-992.
Rex DK, Bhandari R, Desta T, DeMicco MP, et al (2018). A phase III study evaluating the efficacy and safety of remimazolam (CNS 7056) compared with placebo and midazolam in patients undergoing colonoscopy. Gastrointest Endosc, 88(3):427-437 e426.
[1] Bộ môn Gây Mê Hồi Sức – Trường Đại học Y Khoa Phạm Ngọc Thạch, Việt Nam
[2] Bộ môn Gây Mê Hồi Sức – Trường Đại học Y khoa Hamamatsu, Nhật Bản