Yu M. Chiu and Amitabh Gulati
Giới thiệu
Năm 1884, Halsted và Hall đã thự hiện block dây thần kinh bằng cách sử dụng cocaine đối với dây mặt, đám rối cánh tay, và dây chày sau. Năm 1902, Heinrich Braun lần đầu tiên mô tả block dây thần kinh trong điều trị đau cấp và mạn của phần sau và phần trước ngực nông và bụng trên.
giải phẫu
Các dây thần kinh liên sườn được tạo ra bởi 12 cặp dây sống ngực (T1–T12) và đi qua lỗ ghép liên đối sống, tại đây chúng chia thành rễ bụng và rễ lưng. Rễ bụng của T1–T11 tạo ra các dây liên sườn đi vào khoang liên sườn (Hình. 3.1). Rễ bụng của T12 tạo thành dây dưới sườn ở vị trí dưới xương sườn 12 tương ứng. Rễ lưng của T1–T12 đi ra sau và chi phối cảm giác cho da, cơ và xương của lưng.
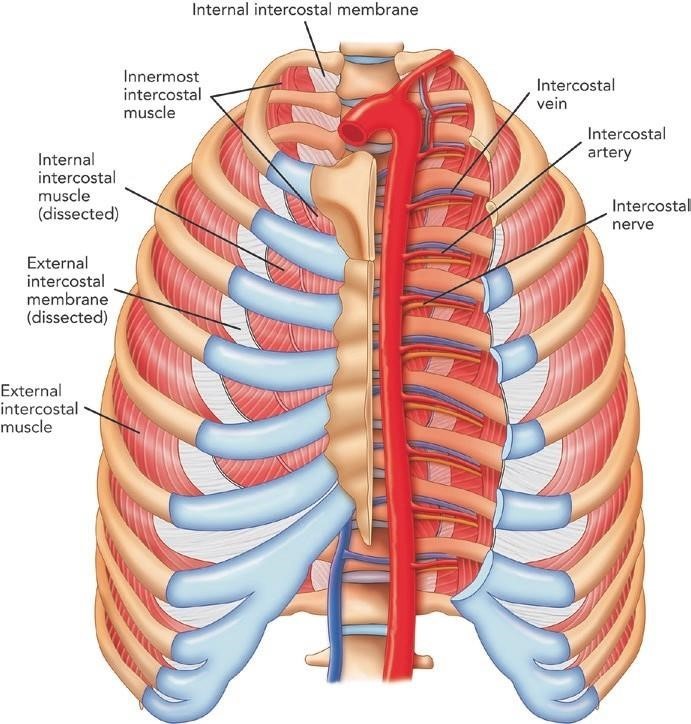
Mỗi dây thần kinh liên sườn liên quan đến một động mạch và tĩnh mạch của mức tương ứng (Hình. 3.2). Động mạch chủ tách ra các động mạch lườn sườn, trong khi các tĩnh mạch azygous và hemiazygous là nơi đổ về của tĩnh mạch liên sườn. Các dây thần kinh liên sườn đi dưới cả tĩnh mạch và động mạch trong cùng 1 đoạn.
Các dây thần kinh liên sườn chứa các sợi cảm giác sừng sau tủy, các sợi vận động ly tâm sừng trước.
|
Y. M. Chiu (*) Department of Anesthesiology, Division of Pain Medicine, Medical College of Wisconsin, Milwaukee, WI, USA e-mail: YMCHIU@mcw.edu A. Gulati Anesthesiology and Critical Care, Division of Pain Medicine, Memorial Sloan Kettering Cancer Center, New York, NY, USA © Springer Nature Switzerland AG 2020 P. Peng et al. (eds.), Ultrasound for Interventional Pain Management, https://doi.org/10.1007/978-3-030-18371-4_5 |
Hình. 3.1 Các lớp cơ liên sườn khác nhau. (Reprinted with permission from Philip Peng Educational Series)
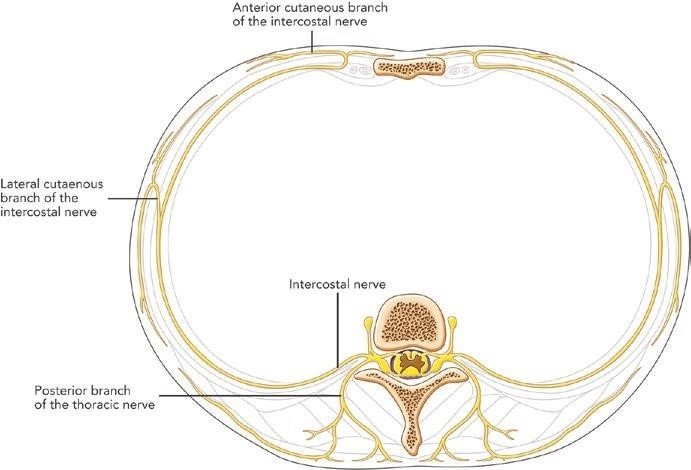
Các dây liên sườn chia thành các nhánh bì trước và bên, chi phối da và các cơ liên sườn của mỗi đoạn đó (Hình. 3.3). Một điều quan trọng cần chú ý là có thể có sự chi phối thêm cho đoạn liên sườn cạnh; do đó, cần thiết block cả mức trên và dưới mức mong muốn khi thực hiện block 1 dây thần kinh liên sườn.
Các điểm chú ý khác
Dây thần kinh dưới suồn là dây liên sườn T12 duy nhất; nó không chạy sát trong rãnh liên sườn như các dây liên sườn khác. Dây này chi phối cho thành bụng dưới và không liên mật thiết với xương sườn 12. Thay vào đó, dây dưới sườn này tạo nên rễ trước của dây thần kinh sống ngực T12 và có đường kính khoảng 3 mm. Nó chạy xuống mào chậu để kết hợp với rễ lưng của L1, tạo thành các dây thần kinh chậu – hạ vị, dây chậu bẹn, và dây sinh dục đùi. Phần còn lại chạy ngang đến cơ ngang bụng và nằm giữa cơ này và cơ chéo bụng trong.
Hình. 3.2 Giải phẫu khoang liên sườn. (Reprinted with permission from Philip Peng Educational Series)
Hình. 3.3 Các nhánh của dây liên sườn. (Reprinted with permission from Philip Peng Educational Series)
Lựa chọn bệnh nhân
Các chỉ định
Block thần kinh liên sườn được sử dụng trong giảm đau do một số tình trạng gồm gãy xương sườn, sai khớp sườn sụn, herpes zoster cấp hoặc đau thần kinh sau herpes, đau sau phẫu thuật(i.e., phẫu thuật ngực, mở xương ức, phẫu thuật bụng trên), đau liên quan đến dây liên sườn mạn (i.e., đau sau phẫu thuật ngực), đau thành ngực liên quan đến ung thư, và đau thần kinh liên sườn nguyên phát hoặc dùng để chẩn đoán (Bảng 3.1).
Các chống chỉ định
Chống chỉ định tuyệt đối với block thần kinh liên sườn là bệnh nhân từ chối thủ thuật và nhiễm trùng trên vị trí tiêm.
Ngoài ra thận trọng phải được cân nhắc ở những bệnh nhân mà tràn khí màng phổi có thể là một biến chứng đe dọa tính mạng. Những bệnh nhân này gồm suy hô hấp, phổi chỉ một bên dự định làm thủ thuật, thông khí cơ học bằng thông khí áp lực dương, tổn thương thần kinh trước đó, hoặc bệnh lý thần kinh cơ liên quan đến vùng tiêm hoặc những bệnh nhân sau phẫu thuật.
Các chống chỉ định tương đối gồm những bệnh nhân có bệnh lý rối loạn tạo máu, nhiễm trùng tại chỗ hoặc toàn thân không kiểm soát, hoặc các thay đổi giải phẫu không rõ (i.e., cắt xương sườn không được biết).
Các chống chỉ định tương đối khác là dị ứng với thuốc tê tại chỗ, tổn thương thần kinh trước đó, bệnh nhân đang dùng kháng đông hoặc có bệnh lý đông máu. Bệnh nhân nền được thảo luận về các kết quả mong đợi của block thần kinh liên sườn và các biến chứng tiềm tàng (Bảng 3.2).
Bảng 3.1 Các chỉ định của block liên sườn
|
Indications |
Intercostal nerve block mechanism |
|
Diagnostic nerve block |
Initial single-injection block to determine efficacy of temporary pain relief. A subsequent neurolytic block, cryoablation, radiofrequency ablation, or chemical neurolysis is then performed to relieve pain for an extended period. |
|
Chest wall surgery |
Relieves pain after upper abdominal or flank surgery |
|
Chest wall trauma |
Controls pain resulting from fractured ribs and other chest wall trauma |
|
Shingles or postherpetic neuralgia |
Acute herpes zoster infection results in inflammation of the intercostal nerves and dorsal root ganglion. |
|
Chronic conditions |
Manages pain associated with chest wall tumors, nerve entrapment syndromes, thoracic spine pain, and intercostal neuralgia |
Bảng 3.2 Các chống chỉ định
|
Contraindications |
Related types |
|
Absolute |
Patient refusal or active infection over site of injection |
|
Extra caution/special consideration |
Respiratory decompensation, single lung on side of planned procedure, positive-pressure ventilation, postsurgical patients, prior nerve injury, neuromuscular disease involving area to be injected |
|
General/relative/ other |
Blood dyscrasias, local or uncontrolled systemic infection, unknown anatomical changes (unknown rib resection), allergy to local anesthetics, prior nerve injury or damage, inability of patient to consent to procedure, on anticoagulants or diagnosed with coagulopathy |
Lợi ích
Lợi ích của block dây thần kinh liên sườn liên quan đến giảm sự cần thiết phải sử dụng các opioid tĩnh mạch hoặc uống. Giảm sử dụng các thuốc opioids uống và/hoặc tĩnh mạch có thể làm giảm các triệu chứng buồn nôn, nôn, bí đái, ngứa và hạ huyết áp. Trong phẫu thuật ngực, sử dụng block dây thần kinh liền sườn có thể dẫn đến cải thiện chức năng hô hấp với FEV1 và tốc độ đỉnh thở ra.
Các biến chứng
Trong khi tỷ lệ các biến chứng thay đổi, thì thực hiện block thần kinh liên sườn dưới hướng dẫn siêu âm có thể làm giảm một số nguy cơ liên quan. Những nguy cơ này gồm chảy máu theo kim, máu tụ, nhiễm trùng, ngộ độc thuốc tiêm (local anesthetic), tràn khí màng phổi, tổn thương thần kinh, tổn thương tủy do tiêm ngoài màng cứng hoặc ống sống và chấn thương cơ.
Mặt cắt siêu âm
Tư thế: Nằm sấp; nằm nghiêng bên, hoặc ngồi
Đầy dò: Linear tần số cao
Điều quan trọng là nắm các mốc giải phẫu. Sờ gai vai hoặc bờ dưới của xương vai, thì người làm có thể dò ra mõm gai mức T4 và T7, tương ứng. Tuy nhiên, mõm gai T1 có thể sờ thấy với độ tin cậy cao hơn (với mõm gai C7 là mõm di chuyển khi xoay và gấp cột sống cổ), và do đó các mức đốt sống ngực có thể được xác định chính xác hơn.
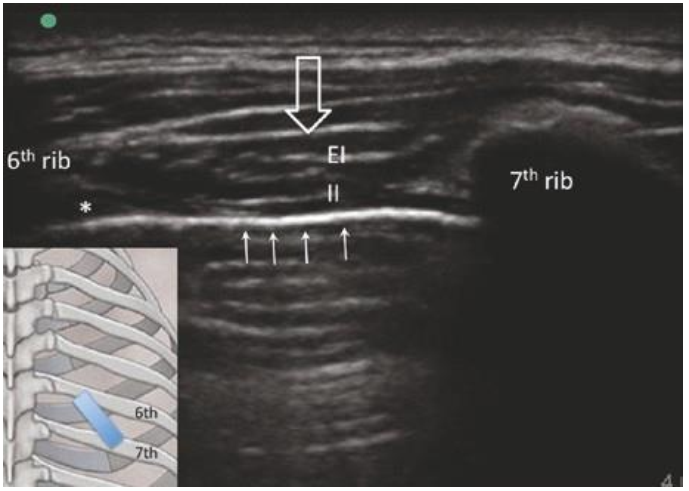
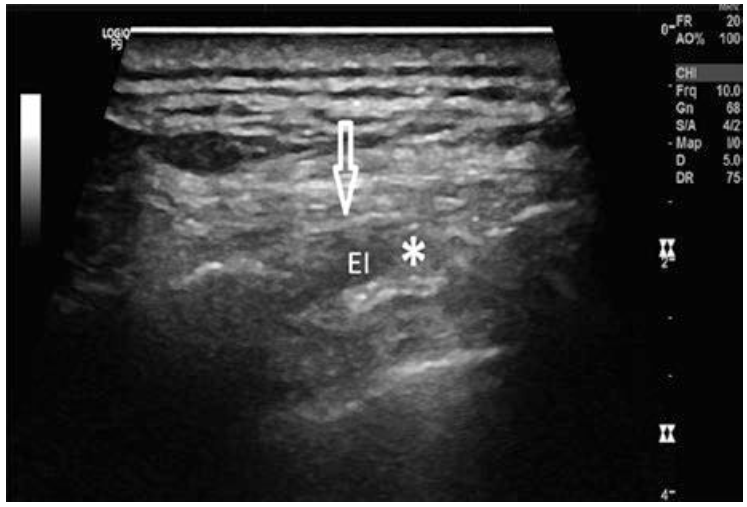
Đầu dò được đặt theo trục dọc song song với đường giữa đòn sau, tối ưu là tại góc xương sườn. Tiếp cận này cho phép quan sát hai xương sườn trong cùng 1 mặt phẳng (Hình. 3.4a, b). Chú ý hướng của đầu dò để điều chỉnh cùng hướng với cơ liên sườn trong. Với mặt cắt này, bạn có thể xác định được cơ liên sườn ngoài (EI) và cơ liên sườn trong (II).
Hình. 3.4 (a) Các cơ liên sườn. EI cơ liên sườn ngoài, II cơ liên sườn trong, các mũi tên chỉ màng phổi. Mũi tên đậm chỉ mạc trên cơ liên sườn ngoài. (b) hình ảnh siêu âm trên một bệnh nhân béo phì. (∗ ) chỉ vị trí đích đối với mặt phẳng mạc giữ cơ liên sườn trong và cơ liên sườn trong nhất, hoặc dưới cơ liên sườn trong khi cơ liên sườn trong nhất không quan sát rõ. (Reprinted with permission from Philip Peng Educational Series)
Hình 3.5 Khoang liên sườn theo trục dọc. EI cơ liên sườn ngoài, II cơ liên s ườn trong; màng phổi, các mũi tên. Mũi tên đậm chỉ mạc trên cơ liên sườn ngoài. (∗) chỉ vị trí đích đối với mặt phẳng mạc giữ cơ liên sườn trong và cơ liên sườn trong nhất, hoặc dưới cơ liên sườn trong khi cơ liên sườn trong nhất không quan sát rõ. (Reprinted with permission from Philip Peng Educational Series)
Sau đó đầu dò nên đặt bắt chéo dọc mức xương sườn mong muốn. Trong mặt cắt dọc này, bạn nên xác định các cơ EI và II trong lúc xoay đầu dò (Hình. 5.5).
Thủ thuật
Kim: 22- or 25-gauge 1.5- đến 3.5-inch (các kim sinh âm có thể được ưu tiên để quan sát đầu kim); syringe 5 mL.
Thuốc: Lidocaine 1–2%, ropivacaine 0.2–0.5%, or bupivacaine 0.25– 0.5%.
Steroids: steroids dạng hạt (e.g., triamcinolone) thường được sử dụng nhưng không bắt buộc.
Chú ý kỹ thuật phải được vô trùng tuyệt đối (i.e., lót bọc đầu dò, găng, gel, marker). Vẽ các bờ xương sườn và đánh số chúng sẽ giúp đỉnh đúng tư thế đầu dò.
Một số tác giả cũng đề nghị đặt sẵn các dụng cụ cấp cứu: dao mổ, chlorhexidine, ống ngực, máy hút, hỗ trợ oxygen, ống nghe, và máy xquang ngực (Hình. 3.6).
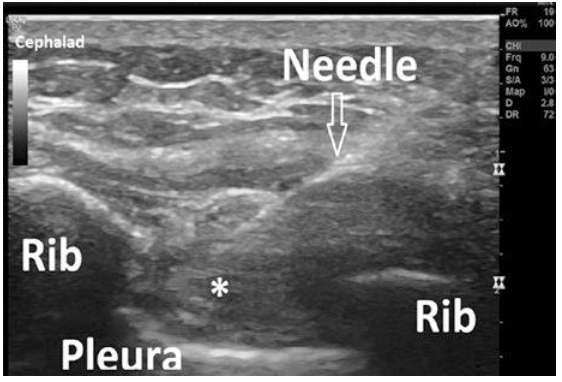
Kỹ thuật tiêm trong mặt phẳng được khuyến cáo để quan sát tối ưu đường đi kim. Vị trí chọc kim bắt đầu từ bờ trên xương sườn dưới để vào dây thần kinh mong muốn (i.e., dây liên sườn T6 được block, thì bờ trên xương sườn T7 là vị trí chọc). Thuốc gây tê tại chỗ được dùng để gây tê da, sau đó một kim 22- or 25gauge 1.5- to 3.5-inch được đưa vào một góc 35–45° và hướng đến bờ dưới của xương sườn tương ứng. Kim có thể xuyên qua cơ liên sườn trong và có thể thấy trên màng phổi và cơ liên sườn trong nhất.
Hình 3.6 Hướng đi kim block thần kinh liên sườn.
(Reprinted with permission from Philip Peng Educational Series)
Hình. 3.7 Hình thành bóng băng (∗) như là một tổn thương giảm âm tại vị trí dây liên sườn. (Reprinted with permission from Philip Peng Educational Series)
Thường thì dây thần kinh liền sườn không được quan sát thấy, nhưng sự lan tỏa của dịch dưới mạc của cơ liên sườn trong là đủ để block thành công dây thần kinh liên sườn.
Với kỹ thuật tương tự, cryoablation dây thần kinh liên sườn có thể được thực hiện (Hình. 3.7).
Theo dõi sau thủ thuật và các lỗi
Sau khi hoàn thành thủ thuật, nên tiếp tục đánh giá bệnh nhân. Sử dụng ống nghe để nghe phổi loại trừ tràn khí màng phổi (Hình. 3.8).
Nếu có tràn khí màng phổi nhẹ, thì hỗ trợ oxy có thể cần thiết. Nếu tràn khí màng phổi áp lực nặng, thì đặt ống ngực là cần thiết để dự phòng suy hô hấp.
Hình 3.8 M mode trên khoang liên sườn. Màng phổi (các mũi tên), bị chia thành hai phần trên nó (dạng đường như “biển”) và dưới nó (dạng hạt như “bờ”). Hình này được gọi là dấu hiệu sea-shore sign. (Reprinted with permission from Philip Peng Educational Series)
Ngộ độc thuốc gây tê tại chỗ cũng nên được đánh giá về cả các biến chứng thần kinh và tim mạch, gồm loạn nhịp và co giật.
Khi block dây liên sườn ở các mức thấp hơn, thì phúc mạc và sau phúc mạc có nguy cơ bị chọc. Tụ máu hoặc tràn máu phúc mạc có thể xem xét nếu đau bụng hoặc lưng xuất hiện trong khi theo dõi.
Clinical Pearls
Patient positioning is important. Intercostal injections can be performed with patient in prone, lateral decubitus, or sitting position.
Hydrodissection may be recommended to separate external and internal intercostal muscle injection. In Fig. 3.9, injection into the external inter- costal (EI) muscle ( ) causes the lifting of external intercostal fascia.
Visualization of the needle tip under ultrasonography and careful advance- ment of the needle to the neurovascular bundle under the rib, along with use of Doppler ultrasound, will further reduce iatrogenic pneumothorax/ hemothorax.
Intravascular or intravenous injection can be prevented by aspiration of syringe prior to injection. If blood is aspirated, reposition needle inferior to these vascular structures without advancing needle further.
Tracking between the lower border of the ribs and the neurovascular bun- dle is not always matched. Discrepancies may be observed along the course of the rib.
Postprocedure evaluation for pneumothorax is warranted. The chance of pneu- mothorax is ~50% and depends on the amount of aerated lung tissue traversed by the needle. It is important to note that patients with chronic obstructive lung disease and emphysema have a higher risk of pneumothorax.
Intercostal blocks are best performed near the posterior angulation of the ribs. In this location, the nerves are shallow and relatively centrally located before branching occurs.
Hình. 3.9 External Intercostal (EI) muscle, Thuốc tiêm (∗) đẩy lớp mạc cơ liên sườn ngoài.
Literature review
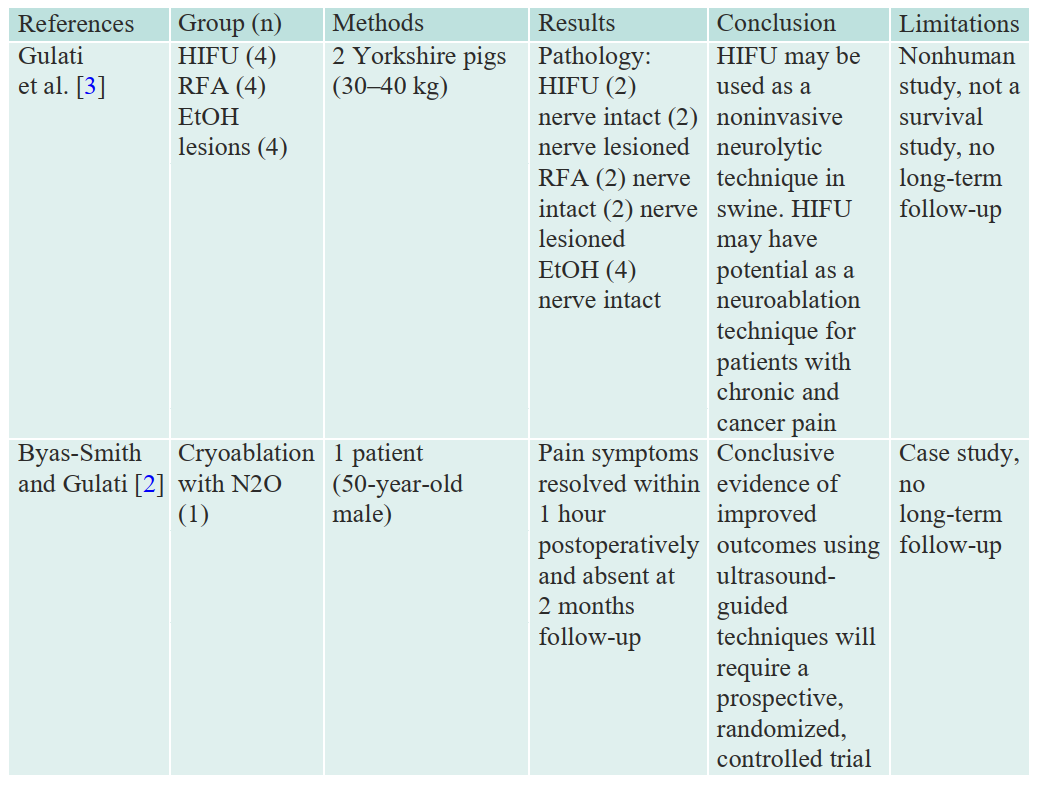
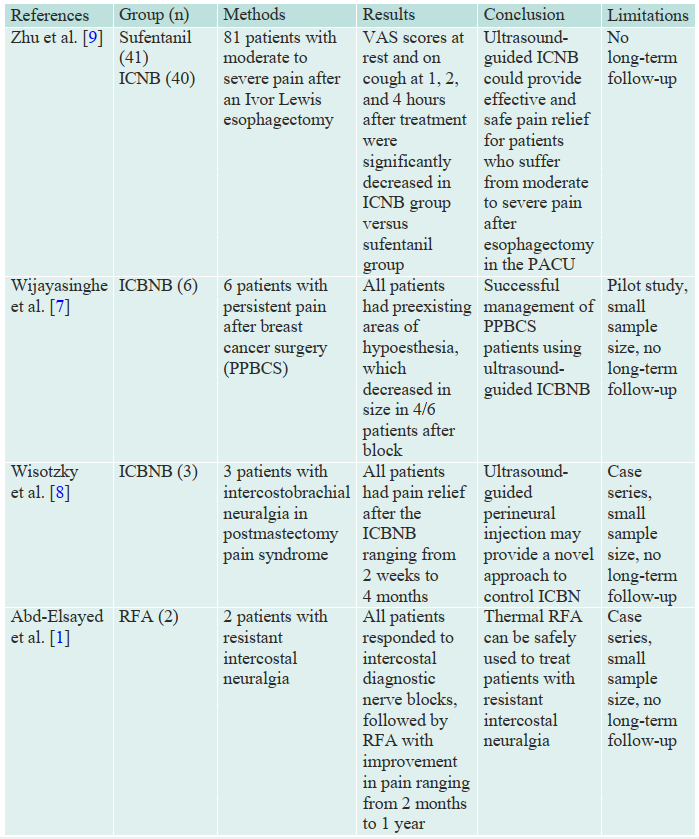
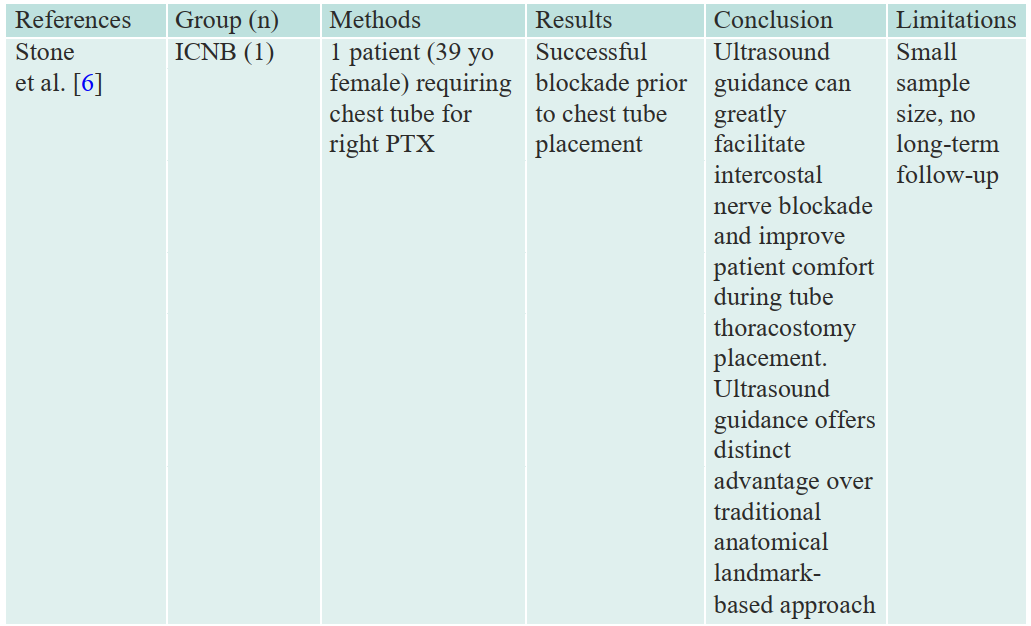
There is a relative dearth of publications in regard to intercostal nerve blocks utiliz- ing ultrasound, HIFU, RFA, EtOH, and larger, randomized control trials, and more long-term studies are needed to truly elucidate the efficacy of these injection blocks (Tables 3.3 and 3.4).
Table 3.3 HIFU, RFA, EtOH, ICNB studies
Table 3.3 (continued)
Table 3.3 (continued)
High-intensity focused ultrasound (HIFU), standard ultrasound-guided radiofrequency ablation (RFA) and/or alcohol lesion (EtOH), intercostal nerve block (ICNB), intercostal brachial neuralgia block (ICBNB)
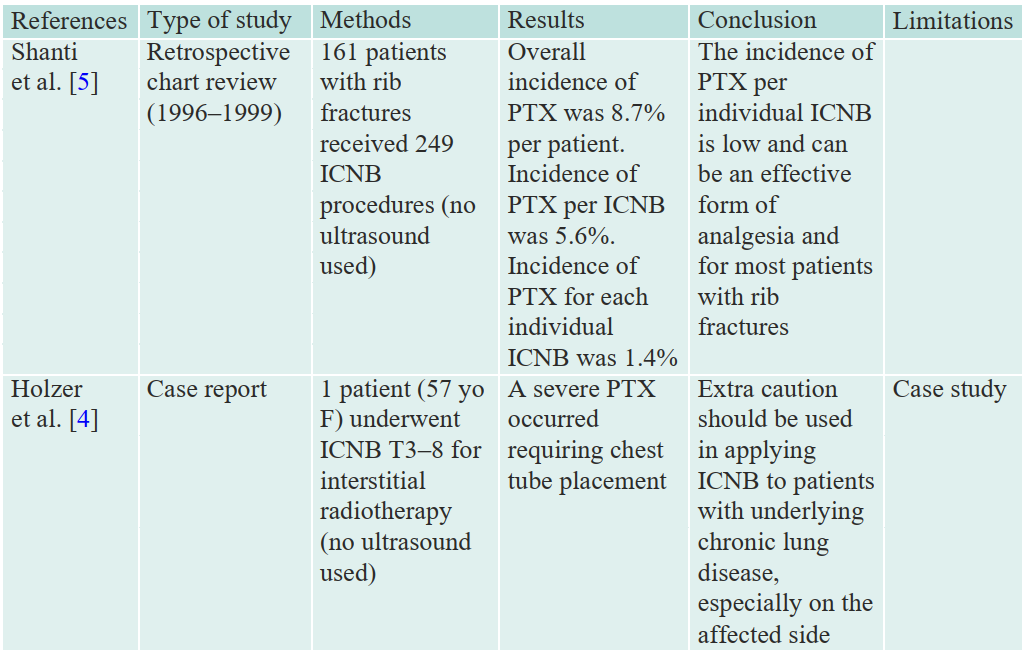
Table 3.4 Pneumothorax after ICNB (no ultrasound used)
References
Abd-Elsayed A, Lee S, Jackson M. Radiofrequency ablation for treating resistant intercostal neuralgia. Ochsner J. 2018;18(1):91–3.
Byas-Smith M, Gulati A. Ultrasound-guided intercostal nerve cryoablation. Anesth Analg. 2006;103(4):1033–5.
Gulati A, Loh J, Gutta NB, et al. Novel use of noninvasive high-intensity focused ultrasonogra- phy for intercostal nerve neurolysis in a Swine model. Reg Anesth Pain Med. 2014;39(1):26–30.
Holzer A, Kapral S, Hellwagner K, et al. Severe pneumothorax after intercostal nerve block- ade: a case report. Acta Anesthesiol Scand. 1998;42(9):1124–6.
Shanti CM, Carlin AM, Tyburski JG. Incidence of pneumothorax from intercostal nerve block for analgesia in rib fractures. J Trauma. 2001;51:536–9.
Stone MB, Carnell J, Fischer JW, et al. Ultrasound-guided intercostal nerve block for traumatic pneumothorax requiring tube thoracostomy. Am J Emerg Med. 2011;29(6):697. E1–2.
Wijayasinghe N, Duriaud H, Kehlet H, Andersen KG. Ultrasound guided intercostobrachial nerve blockade in patients with persistent pain after breast cancer surgery: a pilot study. Pain Physician. 2016;19:E309–17.
Wisotzky EM, Saini V, Kao C. Ultrasound-guided intercostobrachial nerve block for intercos- tobrachial neuralgia in breast cancer patients: a case series. PMR. 2016;8(3):273–7.
Zhu M, Gu Y, Sun X, et al. Ultrasound-guided intercostal nerve block following esophagectomy for acute postoperative pain relief in the postanesthesia care unit. Pain Pract. 2018;18:879–83. [Epub ahead of print].
Suggested reading
Baxter CS, Fitzgerald BM. Nerve block, intercostal. [Updated 2018 Feb 7]. In: StatPearls [Internet].Treasure Island: StatPearls Publishing; 2018.
Braun H. Operations of the spinal column and thorax. Local anesthesia, its scientific basis and practical use. 3rd ed. Cincinnati: Lea & Febiger; 1914. p. 278–82.
Cousins MJ, Carr DB, Horlocker TT, Bridenbaugh PO. Intercostal, intrapleural, and peripheral blockade of the thorax and abdomen. In: Harmon DC, Shorten GD, editors. Cousins and Bridenbaugh’s neural blockade in clinical anesthesia and pain medicine. 4th ed. Philadelphia: Lippincott Williams and Wilkins; 2009. p. 386–90.
Dowling R, Thielmeier K, Ghaly A, Barber D, Dine A. Improved pain control after cardiac surgery: results of a randomized, double-blind, clinical trial. J Thorac Cardiovasc Surg. 2003;126(5):1271–9.
Gulati A. Chapter 57: Intercostal nerve block. In: Diwan S, Staats P, editors. Atlas of pain medicine procedures. New York: McGraw-Hill Education; 2014.
Gulati A. Precision pain medicine: can we deliver targeted pain therapies for the oncologic patient in the 21st century? Pain Med. 2017;18(7):1207–8. https://doi.org/10.1093/pm/pnx082.
Moore KL, Agur AMR. Essential clinical anatomy. Philadelphia: Lippincott Williams & Wilkins; 2006.
Mulroy MF, Bernards CM, McDonald SB, Salina FV. Intercostal and terminal nerve anesthesia of the trunk. In: Mulroy MF, editor. Regional anesthesia. 4th ed. Baltimore: Lippincott Williams & Wilkins; 2009. p. 137–46.