Nang bạch huyết (cystic hygromas), phù cổ (nuchal edema) và độ mờ da gáy (nuchal translucency)
Sự tụ dịch bất thường sau cổ thai nhi trong quí 2 và 3 của thai kỳ là do ứ trệ nang bạch huyết hay do phù da cổ.
Khoảng 75% thai nhi có nang bạch huyết có bất thường nhiễm sắc thể, 95% trong số này bị hội chứng Turner.
Phù cổ có thể do nhiều nguyên nhân khác nhau, trong đó bất thường nhiễm sắc thể chiếm khoảng 1/3 và khoảng 75% liên quan đến thể ba nhiễm 21 hoặc 18.
Phù thai thường có bất thường về phổi và tim mạch, loạn sản xương, nhiễm trùng bẩm sinh và những rối loạn về huyết học và chuyển hoá kèm theo. Vì vậy, tiên lượng cho những thai có phù gáy thường không tốt mặc dù nhiễm sắc thể là bình thường.
Trong quí đầu thai kỳ, thuật ngữ độ mờ da gáy được sử dụng cho dù nó có hoặc không liên quan với những bất thường khác hoặc chỉ là triệu chứng đơn độc tại cổ thai nhi hay phù toàn bộ thai.
Trong quí 2 thai kỳ độ mờ da gáy thường biến mất, trong một vài trường hợp còn tồn tại thường là do phù cổ hoặc do phì đại nang bạch huyết với có hoặc không có phù toàn bộ thai. Do đó các hình ảnh siêu âm không có tính chất dự báo tiên lượng cũng như không có ý nghĩa liên quan tần suất bệnh.
Độ mờ da gáy tăng trong thể ba nhiễm 21, hội chứng Turner, các khiếm khuyết nhiễm sắc thể, dị dạng thai và ở một số hội chứng di truyền khác. Tần suất xuất hiện các bất thường này liên quan đến độ dày hơn là liên quan đến hình thái của độ mờ da gáy. Do vậy khi đo độ mờ da gáy người ta chú ý đến kích thước độ dày hơn là hình thái của độ mờ da gáy.
Định nghĩa độ mờ da gáy
Độ mờ da gáy là hình ảnh siêu âm sự tụ dịch dưới da sau cổ thai nhi trong 3 tháng đầu thai kỳ.
Thuật ngữ độ mờ (translucency) được sử dụng không kể có vách ngăn hay không, chỉ giới hạn tại cổ thai nhi hoặc dày toàn bộ thai nhi.
Tần suất bất thường nhiễm sắc thể và các bất thường khác liên quan đến kích thước độ mờ da gáy hơn là hình dáng của độ mờ da gáy.
Trong quí 2 thai kỳ, độ mờ da gáy thường biến mất, trong một vài trường hợp nó trở thành phù cổ (nuchal edema) hoặc nang bạch huyết với có hoặc không có phù thai toàn bộ
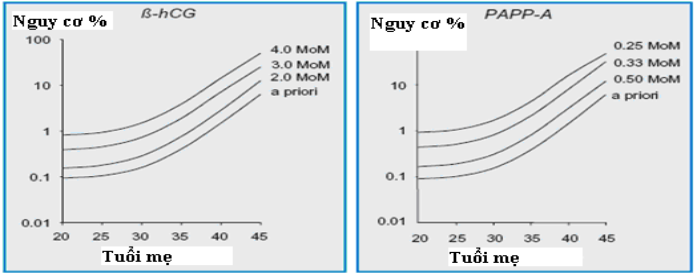
Hình 1: Nguy cơ thể ba nhiễm 21 theo tuổi mẹ với mức β-hCG (trái) và PAPP-A (phải) ở tuổi thai 12 tuần
Đo độ mờ da gáy
Khả năng đạt được độ chính xác khi đo độ mờ da gáy tuỳ thuộc vào việc huấn luyện thích hợp và sự tôn trọng triệt để tiêu chuẩn kỹ thuật hay không.
Thai và chiều dài đầu mông
Trước khi đo độ mờ da gáy người ta thường đo chiều dài đầu mông nhằm giúp ước tính tuổi thai chính xác và xác định mặt cắt dọc giữa thai. Độ mờ da gáy tăng theo chiều dài đầu mông.
Tuổi thai tốt nhất để do độ mờ da gáy là từ 11 tuần đến 13 tuần 6 ngày tương ứng CRL 45 đến 84 mm.
Có 2 lý do để chọn thời điểm 11 tuần là thời điểm đo độ mờ da gáy sớm nhất:.
Đầu tiên là các test thiết yếu thích hợp cho chẩn đoán sàng lọc ít có giá trị trước thời điểm này và kỹ thuật chọc nhau (CVS) trước thời điểm này có thể có thể gây khuyết chi.
Thứ hai là nhiều khiếm khuyết thai chủ yếu chỉ có thể được chẩn đoán được khi tuổi thai ít nhất 11 tuần:
Chẩn đoán thai vô sọ không thể thực hiện được trước 11 tuần vì trước tuổi thai này sự cốt hoá của xương sọ không thể nhận biết chính xác trên siêu âm tại thời điểm này.
Khảo sát hình ảnh tim 4 buồng và các động mạch chính chỉ có thể thực hiện sau 10 tuần.
Tại thơì điểm 8-10 tuần, tất cả thai có hiện tượng thoát vị ruột giữa nên sẽ không chính xác cho chẩn đoán thoát vị rốn ở tuổi thai này.
Bàng quang chỉ nhìn thấy được khỏang 50% lúc thai 10 tuần, 80% thai 11 tuần và tất các trường hợp lúc thai 12 tuần
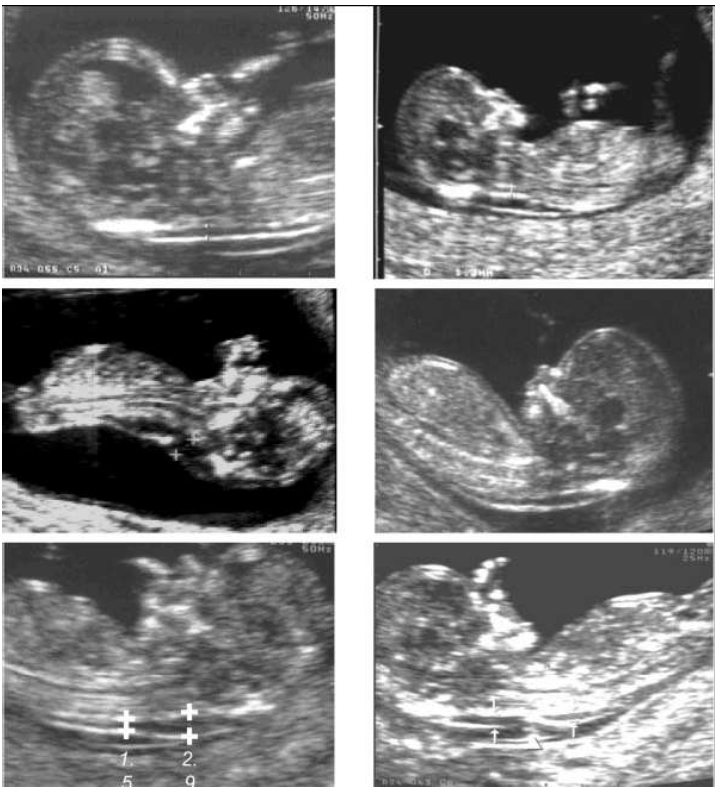
Hình 2: Hình ảnh thai 12 tuần. Cả 6 hình có đường cắt dọc giữa tốt. Hình (a) thích hợp cho việc đo độ mờ da gáy vì chỉ có đầu và ngực, da cổ (màng mờ: nuchal membrane) tách rời khỏi màng ối. Hình (b) sự phóng đại không đủ lớn để đo chính xác độ mờ da gáy. Trong hình (c), cổ thai quá ngửa, và trong hình (d) thì cổ thai quá gập. Hình (e): nên lấy số đo lớn nhất. Trong hình (f) có rốn quấn cổ, độ mờ da gáy nên đo cả trên và dưới dây rốn sau đó lấy trị số trung bình để tính nguy cơ.
Lý do để chọn tuổi thai 13 tuần 6 ngày để đo độ mờ da gáy muộn là vì:
Trước thời điểm này, người phụ nữ dễ chấp nhận kết thúc thai nghén khi thai có bất thường hơn là khi thai ở giai đoạn 3 tháng giữa thai kỳ.
Tỷ lệ thai có tụ dịch bất thường ở cổ trong những thai bất thường nhiễm sắc thể ở tuổi thai 14-18 tuần là thấp hơn ở thai trước 14 tuần.
Tỷ lệ thành công khi đo độ mờ da gáy ở thai 10-13 tuần là 98-100%, giảm xuống đến 90% lúc thai 14 tuần vì thai lúc này trở nên thẳng đứng do đó khó tìm được một hình ảnh chính xác để đo đạc.
Nên dùng máy siêu âm có độ phân giải cao có chức năng lưu hình videoloop và chỉ số đo đạc có độ chính xác đến độ thập phân 0,1mm. Tỷ lệ thành công khi đo độ mờ da gáy bằng đầu dò bụng khoảng 95% trường hợp, trong những trường hợp còn lại có thể thực hiện đo qua đường âm đạo. Kết quả của đo đường bụng và đường âm đạo không khác biệt.
Hình ảnh chuẩn đo độ mờ da gáy là hình chỉ bao gồm phần ngực và đầu thai nhi (hình 2a). Độ phóng đại hình ảnh đạt đến mức tối đa có thể được để khi di chuyển điểm đo có thể thay đổi số đo đến 0,1 mm.
Phóng đại hình ảnh có thể được thực hiện trước hoặc sau khi cố định hình, điêù quan trọng là phải chỉnh được gain giảm xuống giúp tránh được sai sót khi khi đặt điểm đo ở chổ bờ vùng xô xảm sẽ làm sai lệch số đo. Mặt cắt để đo độ mờ da gáy là mặt cắt dọc giữa thai nhi (như mặt cắt để đo CRL). Độ mờ da gáy nên đo khi thai nhi ở vị trí trung gian vì nếu cổ thai nhi quá ngữa sẽ làm tăng số đo độ mờ da gáy tăng lên 0,6 mm, ngược lại nếu cổ thai nhi quá gập có thể làm giảm số đo độ mờ da gáy xuống 0.4mm.
Cần phân biệt da thai nhi và màng ối vì trong giai đoạn tuổi thai này cả 2 có hình ảnh khá giống nhau như là một màng mõng (hình 2a). Để phân biệt, chúng ta đợi thai cử động và tách ra khỏi màng ối, thai có thể nảy lên khỏi màng ối bằng cách bảo thai phụ ho hoặc vổ nhẹ lên bụng thai phụ. Đo độ dày lớn nhất của khoang mờ dưới da giữa da và mô mềm sau cột sống cổ (hình 2e).
Điểm đo nên được đặt ở vị trí có độ dày độ mờ da gáy rõ tại vị trí sát giới hạn với đường trắng giáp ranh mà không ở trong vùng dịch mờ. Nên đo nhiều đường và đường lớn nhất nên được chọn. Trong 5-10% trường hợp có thể có dây rốn quấn cổ và khi đó có thể tạo ra sự gia tăng độ mờ da gáy giả . Trong những trường hợp như vậy, thì đo độ mờ da gáy được thực hiện ở trên và ở dưới dây rốn sau đó lấy trung bình cộng của 2 giá trị này. (hình 2f).
Không có mối liên quan lâm sàng nào ảnh hưởng lên việc đo đạc độ mờ da gáy như yếu tố dân tộc, số lần sinh và số lần mang thai, hút thuốc lá, thuốc đái đường, có thai do được điều trị hổ trợ sinh sản, chảy máu trong thai nghén sớm hoặc giới tính thai nhi.
Sai số khi đo độ mờ da gáy
Độ mờ da gáy tăng theo chiều dài đầu mông và do đó chúng ta phải đo CRL thai trước khi đo độ dày độ mờ da gáy.
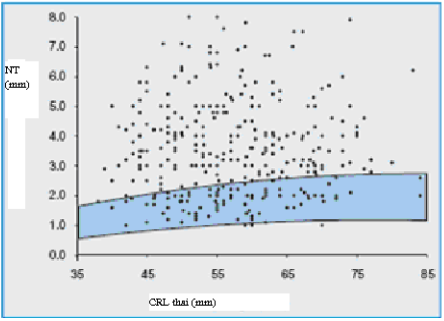
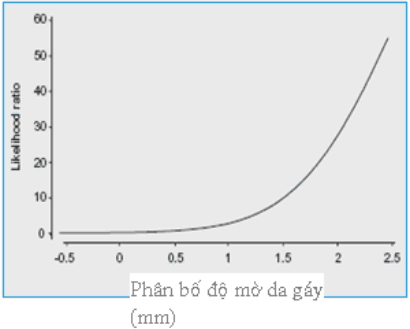
Trong sàng lọc các bất thường nhiễm sắc thể liên quan đến tuổi mẹ và nguy cơ liên quan thai nghén, ngưới ta sử dụng tỷ lệ khả năng mắc bệnh (likelihood ratio) bằng cách dựa trên sự khác biệt trị số độ mờ da gáy với đường trung vị bình thường của CRL tương ứng (hình 3).
Hình 3: Biểu đồ số đo độ mờ da gáy ở 326 thai bị thể ba nhiễm 21 trên giới hạn bình thường so với CRL (đường bách phân vị thứ 95 và thứ 5)
Sàng lọc bệnh bằng cách dùng các marker sinh hoá huyết thanh mẹ là một cách tiếp cận khác để tìm mối liên quan giữa tuổi mẹ và mức độ các chất đánh dấu marker.
Các điểm tóm tắt: Đo độ mờ da gáy
Tuổi thai 11-13+6D tương đương CRL 45-84mm
Đường cắt dọc giữa thai và thai ở vị trí trung gian
Hình ảnh chỉ bao gồm đầu và phần ngực trên với độ phóng đại phải đủ lớn để khi di chuyển số đo sẽ thay đổi được 0,1mm.
Đo chỗ có độ mờ da gáy dày nhất. Hình ảnh phải phân biệt được da thai và màng ối.
Điểm đo phải ở trên đường ranh giới của độ mờ da gáy-sau đó nối xuyên qua đến vừa hết giới hạn độ mờ da gáy nơi có đường trắng giới hạn mà không ở trong phần chứa dịch mờ.
Nên đo nhiều đường và sau đó chọn đường lớn nhất
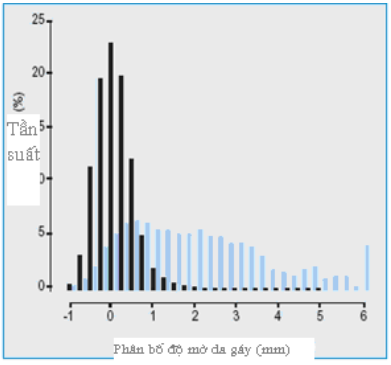
Hình 4: Phân phối độ dày độ mờ da gáy được chỉ rõ do độ lệch trung vị bình thường của CRL ở thai có nhiễm sắc thể bình thường (thanh đậm) và 326 trường hợp thai thể ba nhiễm 21 (thanh nhạt màu)
Hình 5: Tỷ lệ khả năng mắc thể ba nhiễm 21 trong mối liên quan độ lệch độ dày độ mờ da gáy với trung vị bình thường của CRL
Đào tạo và đánh giá chất lượng thực hành trong việc đo độ mờ da gáy
Tổ chức FMF (Fetal Medicine Foundation – Anh Quốc) đã thiết lập một phần mềm tính nguy cơ khiếm khuyết nhiễm sắc thể theo độ mờ da gáy và đã sử dụng trong chương trình sàng lọc thực hành lâm sàng. Việc đào tạo dựa trên một khoá học về lý thuyết, sau đó học viên được hướng dẫn cách lấy được một hình ảnh chuẩn và cách đo chính xác độ mờ da gáy, và cuối cùng là trình bày được nội dung của hình ảnh.
Độ mờ da gáy – sự đào tạo và chất lượng thực hành
Người đo độ mờ da gáy được huấn luyện thích hợp và tôn trọng triệt để các tiêu chuẩn kỹ thuật khi đo độ mờ da gáy là yếu tố tiên quyết thiết yếu cho thực hành lâm sàng tốt.
Sự thành công của một chương trình sàng lọc đòi hỏi có một hệ thống kiểm tra định kỳ các kết quả và tiếp tục đánh giá chất lượng hình ảnh.
Đào tạo dựa trên một khoá học lý thuyết, hướng dẫn thực hành để lấy được hình ảnh đúng và thực hiện đo độ mờ da gáy chính xác. Và cuối cùng là trình bày được nội dung hình ảnh.
Bảo đảm chất lượng tiếp tục dựa trên việc đánh giá sự phân phối kết quả đo độ mờ da gáy và kiểm tra một hình ảnh siêu âm mẫu trong thực hành sàng lọc.
Độ dày độ mờ da gáy và nguy cơ bất thường nhiễm sắc thể
Năm 1992, Nicolaides đã báo cáo có một tỷ lệ cao bất thường nhiễm sắc thể trong số những thai có độ dày độ mờ da gáy tăng. Năm 2004, chính tác giả cũng nêu một kết quả cụ thể là trong nhiều nghiên cứu ở 1.690 trường hợp có gia tăng độ mờ da gáy thì có 29% bất thường nhiễm sắc thể. Tuy nhiên có một sự khác biệt lớn trong kết quả của nhiều tác giả khác nhau dao động từ 11% đến 88% do sự khác biệt khi lấy mẫu về tuổi mẹ và cách xác định độ dày độ mờ da gáy (2-10mm).
Người ta cũng ước định rằng trong số phụ nữ có tuổi mang thai trung bình 28 tuổi, lấy ngưỡng 1/300 để làm mức sàng lọc sẽ phát hiện được khoảng 80% trường hợp thể ba nhiễm 21 với tỷ lệ dương tính giả 5%.
Kết quả những nghiên cứu trong những năm 1990 (Nicolaides và cộng sự 1994, Pandya và cộng sự 1995) cho thấy rằng:
Độ dày độ mờ da gáy tăng theo tuổi thai.
Độ mờ da gáy tăng trong thể ba nhiễm 21 và các bất thường Nhiễm sắc thể chính khác.
Nguy cơ thể ba nhiễm tăng theo tuổi mẹ và nguy cơ liên quan thai nghén qua tỷ lệ khả năng mắc bệnh (likelihood)
Tỷ lệ khă năng mắc bệnh phụ thuộc vào mức độ chệch hướng số đo độ mờ da gáy với đường trung vị bình thường theo CRL.
Độ mờ da gáy- Cách tính nguy cơ đặc hiệu mắc bệnh:
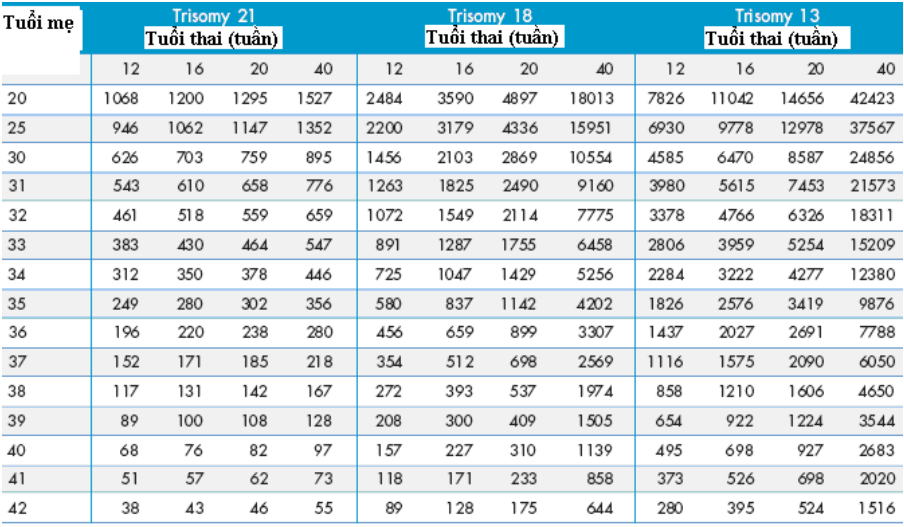
Nguy cơ thể ba nhiễm tăng theo tuổi mẹ và nguy cơ liên quan thai nghén tính theo tỷ lệ khả năng mắc bệnh theo độ mờ da gáy. (bảng 1)
Tỷ lệ khả năng mắc bệnh phụ thuộc và mức độ chệch hướng số đo độ mờ da gáy với đường trung vị bình thường theo CRL.
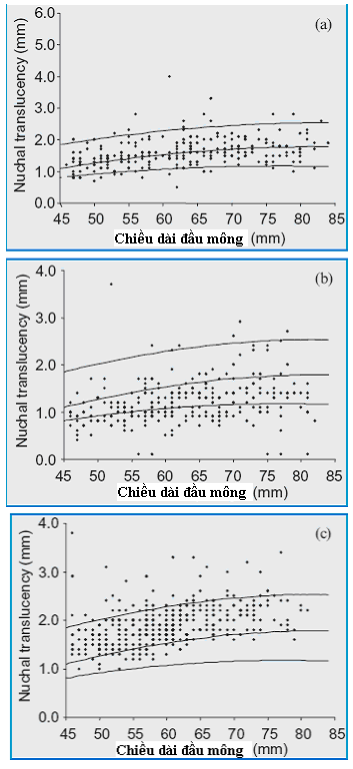
Hình 6: Phân phối độ dày độ mờ da gáy (nuchal translucency = mm) theo chiền dài đầu mông (crown-rump length: CRL): (a) phân phối tốt, (b) phân phối thấp và (c) phân phối cao
Bảng 1: Ước tính nguy cơ thể ba nhiễm 21, 18 và 13 liên quan đến tuổi mẹ và tuổi thai
Việc thực hiện sàng lọc độ mờ da gáy thường qui
Trong một vài nghiên cứu nhóm sàng lọc dương tính được xác định qua một ngưỡng độ mờ da gáy hoặc kết hợp nguy cơ từ tuổi mẹ và mức độ lệch hướng của độ mờ da gáy so với đường trung vị bình thường theo CRL. Các nghiên cứu này cho thấy hai vấn đề sau:
Đầu tiên độ mờ da gáy được đo thành công trong hơn 99% trường hợp.
Thứ hai là sai số không thể tránh được trong tỷ lệ phát hiện và tỷ lệ dương tính giả giữa các nghiên cứu do những khác biệt trong phân phối tuổi mẹ trong quần thể nghiên cứu hoặc do sử dụng các ngưỡng (cut-off) độ mờ da gáy khác nhau.
Kết quả thai chết tự nhiên
Sàng lọc bất thường nhiễm sắc thể thể trong quí đầu thai kỳ, xa hơn là trong quí 2 thai kỳ, đã tỏ ra hữu ích trong chẩn đoán sớm các bất thường do đó hạn chế các chấn thương thể chất và tâm lý khi có quyết định chấm dứt thai kỳ.
Nhưng cũng đừng quá chú ý đến sàng lọc bất thường mà quên không chú ý đến những thai này có khả năng sẽ bị chết lưu.
Khỏang 30% các thai bất thường nhiễm sắc thể sẽ chết trong thời gian từ tuần thứ 12 của thai kỳ đến khi đủ tháng và khoảng 20% thai sẽ chết từ tuần thứ 16 đến khi thai đủ tháng.
Người ta cũng ước định được rằng sàng lọc tiền sản sau đó tiếp tục với các
xét nghiệm xâm nhập chẩn đoán và kết thúc thai kỳ có chọn lọc sẽ làm giảm được tần suất sinh sống của các thai nghén bị thể ba nhiễm 21 đến 78-82%.
Độ mờ da gáy và sinh hoá huyết thanh mẹ
Thai bị thể ba nhiễm có thay đổi nồng độ các sản phẩm nhau thai bao gồm AFP, β- hCG tự do, uE3, inhibinA và PAPP-A. Việc kết hợp sàng lọc trong quí 2 của thai kỳ bao gồm AFP, b- hCG tự do, uE3, inhibinA có thể phát hiện 50-75% thể ba nhiễm 21 với tỷ lệ dương tính giả 5%. Trong quí đầu, việc sàng lọc bằng cách kết hợp tuổi mẹ và β-hCG huyết thanh và PAPP-A có tỷ lệ phát hiện khoảng 60% và tỷ lệ dương tính giả khoảng 5%. Tuy nhiên, cần thiết phải kết hợp siêu âm để tính tuổi thai chính xác, nếu không tỷ lệ phát hiện bị giảm xuống còn khỏang 10%.
Độ mờ da gáy và test huyết thanh mẹ trong quí đầu thai kỳ
Ở thai 12 tuần bị thể ba nhiễm, β-hCG tự do huyết thanh mẹ cao hơn (khoảng 2 MoM) thai có Nhiễm sắc thể bình thường, trong khi với PAPP-A lại thấp hơn (khoảng 0,5 MoM).
Sự khác biệt β-hCG tự do huyết thanh mẹ giữa thai bình thường và thai thể ba nhiễm 21 là β-hCG gia tăng theo tuổi thai, trong khi sự khác biệt này của PAPP-A giảm xuống theo tuổi thai. Những thay đổi tạm thời mức các chất chỉ điểm, mối quan hệ qua lại và sự liên quan của chúng với trọng lượng cơ thể của người mẹ nên được xem xét để tính toán nguy cơ chính xác.
Không có mối liên quan có ý nghĩa giữa độ mờ da gáy và β-hCG hoặc PAPP-A huyết thanh mẹ trong thể ba nhiễm 21 hoặc những thai nghén có nhiễm sắc thể bình thường, do đó sự kết hợp siêu âm và các dấu chứng sinh hoá tạo ra một sàng lọc hiệu quả hơn là chỉ dùng các phương pháp riêng lẽ. (Spencer và cộng sự 1999).
Trong thể ba nhiễm 18 và 13, β-hCG tự do và PAPP-A huyết thanh mẹ đều giảm. Trường hợp bất thường Nhiễm sắc thể giới tính thì β-hCG bình thường trong khi PAPP-A thấp.
Trong trường hợp tính thể ba nhiễm có nguồn gốc từ người cha thì β-hCG rất thấp, trong khi PAPP-A lại giảm nhẹ. Trường hợp tính thể ba nhiễm có nguồn gốc từ mẹ thì β-hCG và PAPP-A đều giảm rõ ràng.
Nếu kết hợp đo độ mờ da gáy thai và PAPP-A và β-hCG huyết thanh mẹ có thể phát hiện khoảng 90% trong tất cả các bất thường nhiễm sắc thể, và tăng lên 95% trong việc sàng lọc thể ba nhiễm 21.
Sự tích hợp các test chẩn đoán trong 3 tháng đầu và 3 tháng giữa thai kỳ sàng lọc bằng đo độ mờ da gáy và sinh hoá huyết thanh
Trong thai thể ba nhiễm 21, ở thời điểm 11-13 tuần 6 ngày, nồng độ βhCG tự do huyết thanh mẹ cao (khoảng 2 MoM) và PAPP-A thấp (khoảng 0,5 MoM) hơn trong thai Nhiễm sắc thể bình thường. Không có mối liên quan có ý nghĩa giữa độ mờ da gáy thai và hoặc PAPP-A huyết thanh mẹ cả trong thể ba nhiễm 21 và trong thai nhiễm sắc thể bình thường. Việc kết hợp siêu âm và các chất chỉ điểm sinh hoá sẽ cho kết quả sàng lọc hiệu quả hơn là sử dụng các phương pháp riêng lẽ.
Sàng lọc bằng việc kết hợp đo độ mờ da gáy thai ở quí đầu thai kỳ hoặc các dấu chứng sinh hoá huyết thanh ở quí 2 thai kỳ có thể phát hiện 8590% thai bị thể ba nhiễm 21 với tỷ lệ dương tính giả 5%.
Trong thể ba nhiễm 18 và 13, β-hCG tự do và PAPP-A huyết thanh mẹ đều giảm. Trong trường hợp bất thường nhiễm sắc thể giới tính thì βhCG bình thường trong khi PAPP-A thấp.
Trong trường hợp tính thể ba nhiễm có nguồn gốc từ người cha thì βhCG rất thấp, trong khi PAPP-A lại giảm nhẹ. Trường hợp tính thể ba nhiễm có nguồn gốc từ mẹ thì β-hCG và PAPP-A đều giảm rõ ràng
Nếu kết hợp đo độ mờ da gáy thai và PAPP-A và β-hCG huyết thanh mẹ có thể có tỷ lệ phát hiện khoảng 90% trong tất cả các bất thường nhiễm sắc thể, và 95% trong việc sàng lọc thể ba nhiễm 21
Kết hợp xử lý thống kê đo độ mờ da gáy thai trong quí đầu thai kỳ và các xét nghiệm huyết thanh mẹ bao gồm PAPP-A với β-hCG, uE3 và inhibin A trong quí 2 thai kỳ, có tỷ lệ dương tính giả 5%, tỷ lệ phát hiện thể ba nhiễm 21 có thể đến 94%
Thái độ của người thấy thuốc
Khi phát hiện độ mờ da gáy tăng, chúng ta phải thận trọng khi công bố kết quả cho thai phụ để tránh những lo lắng quá mức. Việc tính nguy cơ bất thường nhiễm sắc thể phải được tính toán cẩn thận đồng thời tư vấn cho sản phụ những xét nghiệm cần thiết hơn nữa để đánh giá nguy cơ.
Cần phối hợp các xét nghiệm sinh hóa để tăng tính chính xác trong chẩn đoán thai nguy cơ bất thường nhiễm sắc thể.
Phần lớn phụ nữ mang thai muốn được sàng lọc chẩn đoán trong quí đầu thai kỳ hơn là quí 2 thai kỳ.
Ngưỡng tuổi 35 cuả mẹ không còn được sử dụng để xác định đối tượng nào được tầm soát và đối tượng nào được làm xét nghiệm. Trung tâm Y Khoa Mẹ – Thai Cooper vẫn khuyến cáo tư vấn di truyền cho những phụ nữ > 35 tuổi lúc sinh
Giải thích sự khác biệt giữa xét nghiệm tầm soát với xét nghiệm chẩn đoán (sinh thiết gai nhau, chọc ối)
Tất cả các phụ nữ, dù ở tuổi nào, cũng nên được tầm soát lệch bội thể
Tất cả các phụ nữ, dù ở tuổi nào, cũng có quyền lựa chọn xét nghiệm không xâm lấn
Không thực tế khi đưa ra từng quan điểm tầm soát cho mỗi bệnh nhân.
Hãy xem xét lại các xét nghiệm tầm soát sẵn có và tư vấn lựa chọn xét nghiệm nào tốt nhất phù hợp cho bệnh nhân của bạn.
Một cách lý tưởng, những phụ nữ ở quý 1 nên có một chiến lược tầm soát kết hợp ở quý 1 và 2.
Báo cáo chỉ số nguy cơ lệch bội lẻ, không phán xét là dương tính hay âm tính.
Độ mờ da gáy > 3,5 mm có nguy cơ cao bị các bất thường.
Cần tư vấn cho sản phụ biết được các kết quả siêu âm và sinh hoá chỉ là các dấu chứng có ý nghĩa sàng lọc. Chẩn đoán được các bất thường chỉ thực hiện được khi thực hiện các thủ thuật xâm nhập là sinh thiết nhau và chọc ối.
Cần tái khám kiểm tra và siêu âm có chủ đích.
Sau khi tầm soát ở quý 1, cần tầm soát khiếm khuyết ống thần kinh trong quí 2 thai kỳ (xét nghiệm AFP huyết thanh mẹ hoặc siêu âm).