Người dịch: BS Nguyễn Thị Thu Trang
Hiệu chỉnh: BS Hà Tố Nguyên
Giới thiệu
Siêu âm là phương tiện chẩn đoán hình ảnh thích hợp trong đánh giá vùng chậu đặc biệt là bệnh lý tử cung và buồng trứng. Siêu âm có lợi thế hơn các phương tiện chẩn đoán hình ảnh khác như chụp cắt lớp vi tính và cộng hưởng từ vì chi phí thấp, tiện lợi và khả năng siêu âm đầu dò âm đạo có hình ảnh có độ phân giải cao tạo hình ảnh giải phẫu các cơ quan vùng chậu một cách chi tiết vượt trội. Ngoài ra, siêu âm đầu dò âm đạo có thể dùng như là sự thăm khám phụ khoa phụ trợ nhằm giúp đánh giá mối tương quan giữa các triệu chứng của bệnh nhân với vị trí giải phẫu chính xác trên siêu âm. Siêu âm Doppler màu và xung được dùng để đánh giá sự tưới máu của mô điều này giúp đánh giá đặc điểm vài khối choán chỗ phần phụ. Sự hiện diện khối choán chỗ ở phần phụ bất thường nên đánh giá chi tiết trên siêu âm. Siêu âm đánh giá mối liên quan giữa khối u phần phụ với tử cung và buồng trứng và các đặc điểm ác tính của khối u phần phụ.
Buồng trứng bình thường
Siêu âm đánh giá buồng trứng tốt nhất là siêu âm ngã âm đạo vì siêu âm ngã âm đạo có độ phân giải cao cho hình ảnh chi tiết. Siêu âm ngã âm đạo thực hiện tốt nhất khi không có nước tiểu trong bàng quang. Siêu âm ngã bụng khi siêu âm ngã âm đạo không thực hiện được, siêu âm ngã bụng đánh giá buồng trứng bị hạn chế do độ phân giải của đầu dò bụng thấp hơn và bị các quai ruột che khuất.
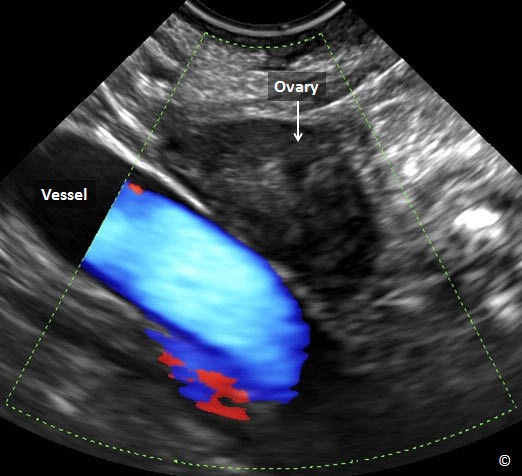
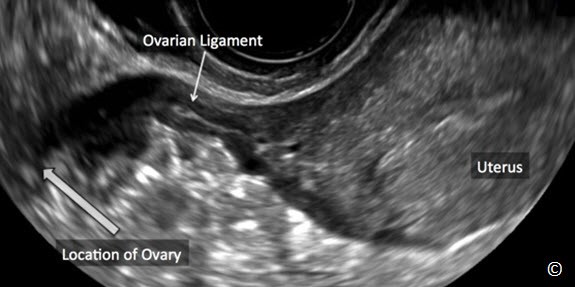
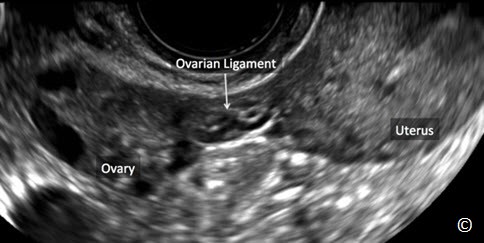
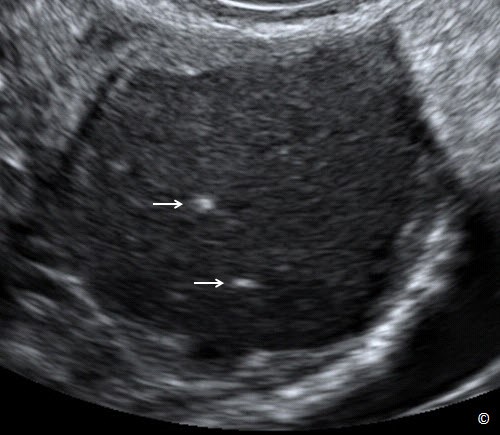
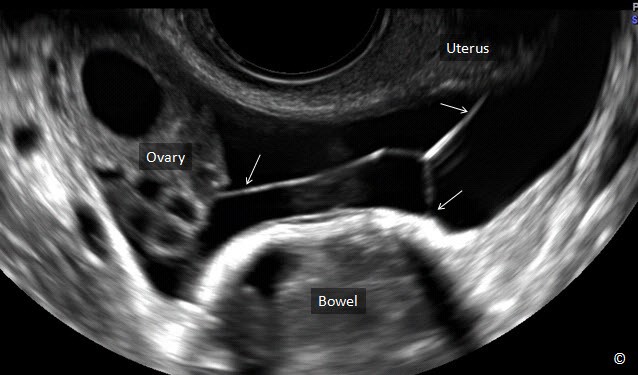
Buồng trứng bình thường phát hiện tương đối dễ ở độ tuổi sinh sản. Hiện diện các nang noãn (Hình 12.1) hoặc nang hoàng thể giúp phân biệt buồng trứng với các cơ quan vùng chậu trên siêu âm. Vị trí giải phẫu điển hình của buồng trứng bình thường ở vùng chậu là nằm cạnh dây chằng rộng và nằm phủ lên trên tĩnh mạch hạ vị (Hình 12.2). Nhu động ruột giúp phân biệt giữa các cấu trúc di động và buồng trứng cố định. Các tác giả khuyên dùng siêu âm ngã âm đạo là bước tiếp theo để xác định vị trí của buồng trứng bình thường.
Hình 12.1: Siêu âm ngã âm đạo của buồng trứng bình thường. Chú ý sự hiện diện của nhiều nang noãn (mũi tên) giúp phân biệt buồng trứng với mô xung quanh. Hình được cung cấp bởi Dr. Bernard Benoit.
Hình 12.2: Siêu âm ngã âm đạo buồng trứng bình thường (được ghi chú thích). Chú ý vị trí giải phẫu của buồng trứng, nằm trên tĩnh mạch hạ vị (được ghi chú thích bởi bó mạch máu).
Bước Một: Đưa đầu dò âm đạo và thu được hình ảnh mặt cắt dọc chính giữa của tử cung (Hình 12.3).
Hình 12.3: Hình ảnh mặt cắt dọc chính giữa tử cung trên siêu âm ngã âm đạo. Các chi tiết về hình ảnh tử cung trên siêu âm, xem chương 11.
Bước Hai: Xoay đầu dò âm đạo chín mươi độ và giữ mặt cắt ngang ở ngang mức đáy tử cung.
(Hình 12.4). Đảm bảo rằng mặt cắt ngang ở mức đáy tử cung và không phải ở đoạn eo tử cung.
Hình 12.4: Mặt cắt ngang tử cung bằng ngã âm đạo, có được bằng bằng cách xoay đầu dò 90 độ từ mặt cắt dọc ngay chính giữa (xem Hình 12.3). Các chi tiết hơn về hình ảnh tử cung trên siêu âm, xem chương 11.
Bước Ba: Trong khi vẫn giữ đầu dò ở hướng cắt ngang, đưa đầu dò hướng về bên phải bệnh nhân, tìm buồng trứng phải – (giữ đầu dò áp sát hoặc chạm mặt trong đùi trái bệnh nhân). Đi theo dây chằng buồng trứng phải để tìm vị trí giải phẫu buồng trứng phải (Hình 12.5 và 12.6).
Buồng trứng phải nằm trên tĩnh mạch hạ vị (Hình 12.2). Lập lại thao tác như trên để tìm buồng trứng trái. Clip 12.1 đoạn phim cho thao tác này.
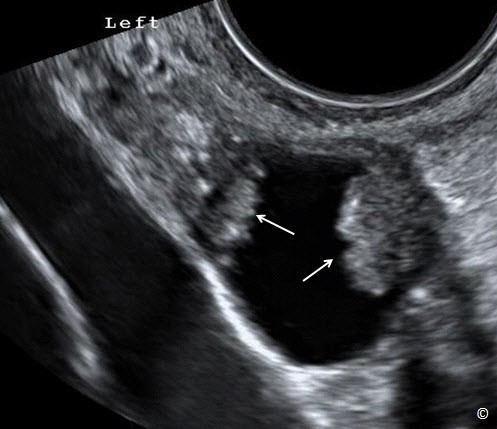
Hình 12.5: Siêu âm ngã âm đạo của tử cung mặt cắt ngang tìm buồng trứng phải. Chú ý rằng nếu bạn đi theo dây chằng buồng trứng (được ghi chú thích) thường dẫn đến buồng trứng cùng bên.
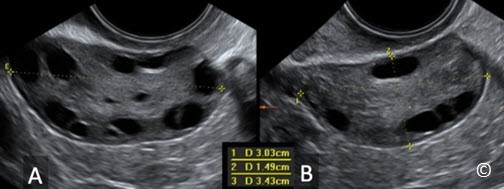
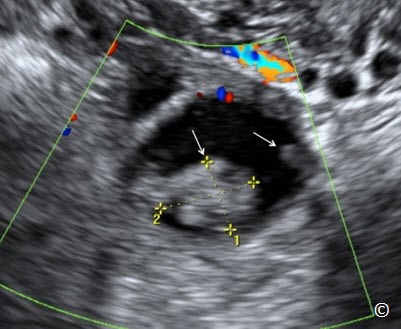
Kích thước của buồng trứng bình thường hơi thay đổi theo chu kì kinh nguyệt cũng như theo tuổi. Buồng trứng nên đo kích thước 3 chiều trên siêu âm: chiều ngang, dài và trước sau trên hai mặt phẳng (Hình 12.7 A và B). Buồng trứng có hình bầu dục (giống trứng gà) và điển hình chứa các nang noãn đặc biệt trong độ tuổi sinh đẻ (xem Hình 12.1). Buồng trứng có thể không thấy ở một vài người. Điều này thường gặp trước tuổi dậy thì, sau mãn kinh, hoặc có u xơ tử cung lớn làm che khuất phần phụ. Ở phụ nữ đã cắt tử cung, buồng trứng khó quan sát do các quai ruột sẽ lấp vào khoang chứa tử cung gây khó thấy buồng trứng. Tai vòi bình thường không thấy được trên siêu âm trừ khi có bệnh lý.
Hình 12.6: Siêu âm ngã âm đạo tử cung ở mặt cắt ngang hiện diện dây chằng buồng trứng và buồng trứng. Chú ý mối liên quan giữa mặt cắt ngang của tử cung (tử cung), dây chằng buồng trứng và buồng trứng (cả hai được ghi chú thích). Bằng cách đi theo dây chằng buồng trứng sẽ tìm thấy buồng trứng. Xem chi tiết trong bài.
Hình 12.7 A và B: Siêu âm âm đạo đo buồng trứng theo 2 chiều; chiều dài A và chiều ngang (đo 1 trên hình B) và trước sau (đo số 2 trên hình B). Hình A và B ở hai mặt phẳng giao nhau. Hình được cung cấp bởi Dr. Bernard Benoit.
Bảng 12.1 Danh sách các khối u phần phụ thường gặp ở độ tuổi sinh đẻ. Đặc điểm hình ảnh chi tiết trên siêu âm được mô tả trong các phần tiếp theo.
|
BẢNG 12.1. Các khối choán chỗ phần phụ lành tính thường gặp ở độ tuổi sinh đẻ |
|
|
Nang đơn giản |
Xuất huyết trong nang buồng trứng |
|
U lạc nội mạc tử cung buồng trứng |
U bì |
|
U xơ tử cung có cuống |
Ứ dịch tai vòi |
|
Áp xe phần phụ |
Nang vùi phúc mạc |
Nang đơn giản
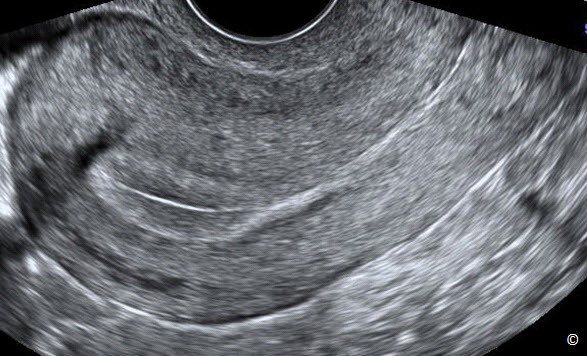
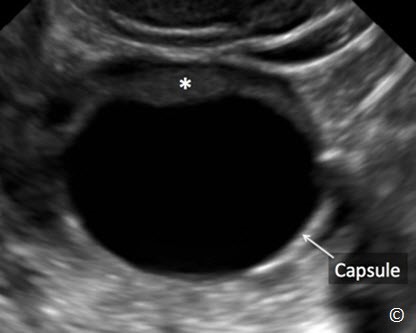
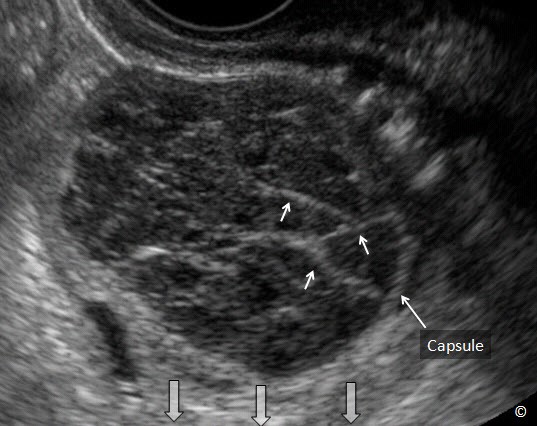
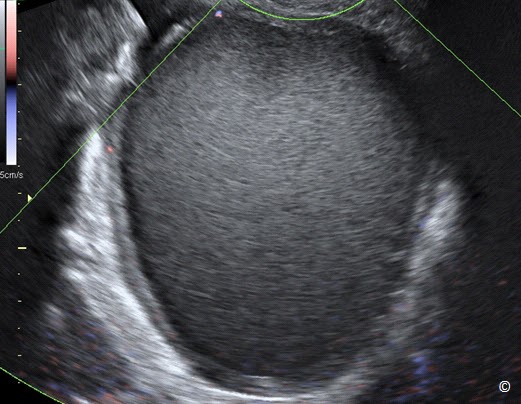
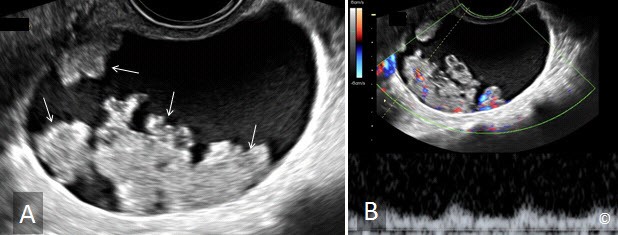
Đặc điểm của một nang buồng trứng đơn giản bao gồm nang có vỏ bao tròn mỏng, bờ trơn láng và có sự truyền âm tốt (Hình 12.8). Thành vỏ bao trơn láng và không có chồi nhú (Hình 12.8). Thành phần bên trong nang không có cấu trúc hồi âm, dịch điển hình là dịch trong (Hình 12.8).
Có sự hiện diện của mô buồng trứng quanh vỏ bao của nang là hình ảnh bình thường (Hình 12.8). Sự hiện diện của vách hoặc nhú bên trong nang (Hình 12.9) có thể là dấu hiệu ác tính và nên chuyển đến người làm siêu âm có kinh nghiệm để đánh giá chuyên sâu hơn về khối u.
Hình 12.8: Siêu âm ngã âm đạo nang buồng trứng đơn giản. Chú ý rằng hiện diện vỏ bao mỏng tròn, trơn láng (được ghi chú thích) kèm với không có chồi nhú và có sự truyền âm tốt. Chú ý có mô buồng trứng (dấu hoa thị).
Hình 12.9:Siêu âm ngã âm đạo u phần phụ trái. Có các chồi nhú (mũi tên), đặc điểm nghi ngờ u ác tính và do đó đòi hỏi chuyển đến người siêu âm có kinh ngiệm.
Xuất huyết trong nang buồng trứng
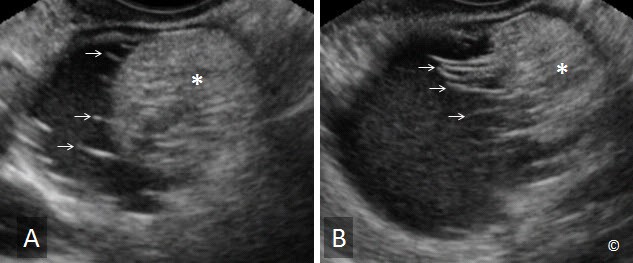
Xuất huyết trong nang buồng trứng, cũng thường xem là nang hoàng thể xuất huyết, do xuất huyết bên trong nang buồng trứng. Điều này đáng chú ý ở người phụ nữ đau bụng cấp ở phần tư dưới phải hoặc trái. Xuất huyết trong nang buồng trứng trãi qua các giai đoạn thay đổi của cục máu đông theo thời gian: ly giải, sự co cụm và sự tiêu hủy cục máu đông. Hình ảnh siêu âm của xuất huyết trong nang buồng trứng sẽ tùy thuộc vào giai đoạn thoái triển của thành phần bên trong nang. Ở các trường hợp xuất huyết trong nang buồng trứng có triệu chứng, hình ảnh trên siêu âm có giai đoạn cục máu giống như hình ảnh “u đặc buồng trứng”, đây là nguyên nhân thường gặp của phẫu thuật không cần thiết.
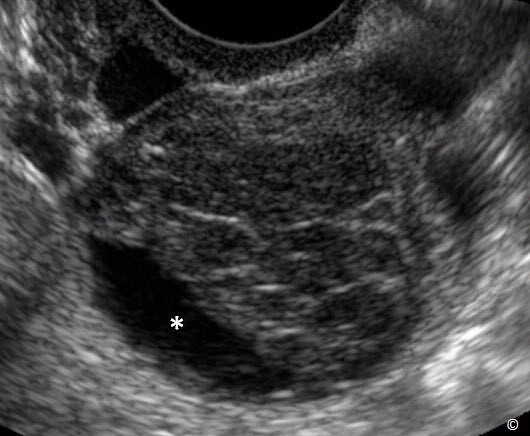
Trong giai đoạn sớm, xuất huyết giống như khối mô đặc có thành mỏng trơn láng và có sự truyền âm tốt (Hình 12.10). Thành phần trong nang có độ phản âm thay đổi với các dãi sợi mạng lưới (Hình 12-10). Thời gian sau đó, cục máu co cụm và thành một lớp dịch tạo hình ảnh khác trên siêu âm (Hình 12.11). Tại thời điểm cục máu co cụm, cục máu đông có thể có hình ảnh tương tự như chồi nhú trong nang (Hình 12.12). Phân biệt sự co cục máu đông và chồi nhú của u ác tính rất là quan trọng. Chúng tôi đề xuất các đặc điểm để phân biệt:
Hình 12.10: Siêu âm ngã âm đạo một xuất huyết trong nang buồng trứng. Hình ảnh mô đặc có vỏ bao trơn láng (được ghi chú thích) và sự truyền âm tốt (mũi tên lớn). Chú ý mức độ phản âm thay đổi và có các dãi sợi mạng lưới mỏng (mũi tên nhỏ).
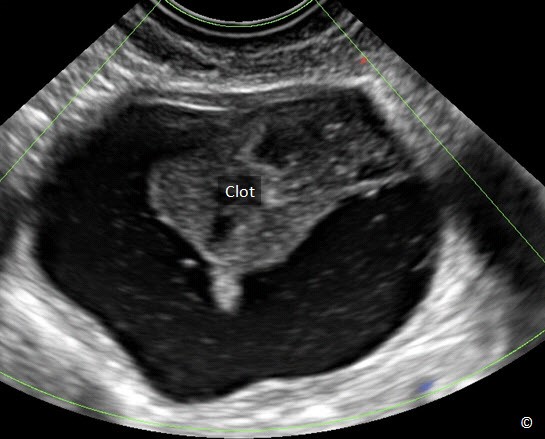
Hình 12.11: Siêu âm ngã âm đạo theo dõi xuất huyết trong nang buồng trứng hình 12.10. Hiện diện sự co cục máu đông (dấu hoa thị) cùng với sự hình thành một lớp dịch.
Hình 12.12: Siêu âm ngã âm đạo xuất huyết trong nang buồng trứng có sự co cục máu đông. Chú ý hình ảnh của cục máu co (được ghi chú thích) tương tự như một chồi nhú. Đọc phần mô tả các đặc điểm phân biệt cục máu co cụm và chồi nhú.
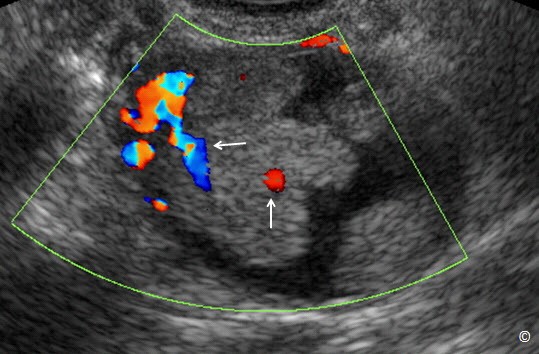
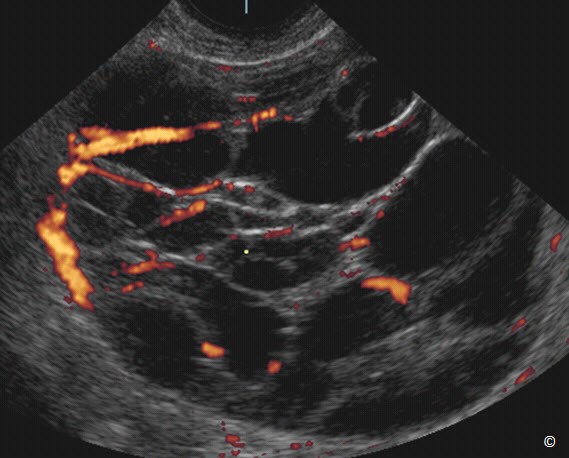
Cục máu đông trong nang buồng trứng (xuất huyết trong nang buồng trứng) không bao giờ có bất kì mạch máu nào bên trong trên siêu âm Doppler màu. Vì vậy chúng tôi khuyên dùng siêu âm Doppler màu (chỉnh vận tốc thấp khoảng 5-10cm/giây và độ lọc thấp) trên khối u phần phụ để đánh giá mạch máu. Không có mạch máu trong khối choán chỗ phần phụ cùng với hình ảnh của xuất huyết trong nang buồng trứng giúp khẳng định chẩn đoán (Hình 12.13). Trái lại, có mạch máu bên trong khối choán chỗ phần phụ (Hình 12.14) thì không phù hợp với một xuất huyết trong nang buồng trứng và nên được đánh giá sâu hơn bởi người siêu âm có kinh nghiệm hơn.
Hình 12.13: Siêu âm ngã âm đạo cùng với Doppler màu xuất huyết trong nang buồng trứng hình 12.11. Hiện diện cục máu đông (dấu hoa thị) cùng với một lớp dịch. Doppler màu cho thấy có mạch máu trên vỏ bao (được ghi chú thích) nhưng không có trong cục máu đông (đầu mũi tên).
Hình 12.14: Siêu âm ngã âm đạo cùng với Doppler màu khối ung thư buồng trứng. Có hiện diện nhiều chồi nhú trong u. Doppler màu thể hiện có nhiều mạch máu bên trong các chồi nhú (mũi tên).
Cục máu đông trong xuất huyết trong nang buồng trứng có khuynh hướng di động khi đẩy bằng đầu dò âm đạo (Clip 12.2). Sử dụng kỷ thuật này để khẳng định thành phần của một nang xuất huyết .
Cục máu đông trong xuất huyết trong nang buồng trứng cũng có khuynh hướng có phần đáy rộng (Hình 12.12) và thành phần có khuynh hướng thay đổi vị trí khi bệnh nhân thay đổi tư thế.
Cục máu đông điển hình là một khối đơn độc trong nang (Hình 12.12). Hiện diện nhiều chồi nhú (Hình 12.14) trong nang phù hợp với một u tân sinh.
Theo dõi diễn tiến cũng là một trong những bước quan trọng nhất giúp phân biệt. Có sự thay đổi theo thời gian của các thành phần bên trong nang xuất huyết; siêu âm theo dõi 46 tuần giúp phân biệt xuất huyết với một u giáp biên hoặc u ác tính. Xuất huyết có khuynh hướng thoái triển và tiêu biến theo thời gian trong khi đó phần mô đặc của khối u ác tính thì có khuynh hướng phát triển. Bảng 12.2 liệt kê các đặc điểm của một xuất huyết trong nang buồng trứng.
|
BẢNG 12.2 |
Các đặc điểm xuất huyết trong nang buồng trứng |
|
Truyền âm rất tốt Dải sợi mạng lưới mỏng Thay đổi theo thời gian Mức dịch – đặc Di động khi đẩy đầu dò Không có tín hiệu mạch máu trên Doppler màu vận tốc thấp Cục máu đông co cụm thành một khối đơn độc Theo dõi có sự thoái triển |
|
U lạc nội mạc tử cung ở buồng trứng
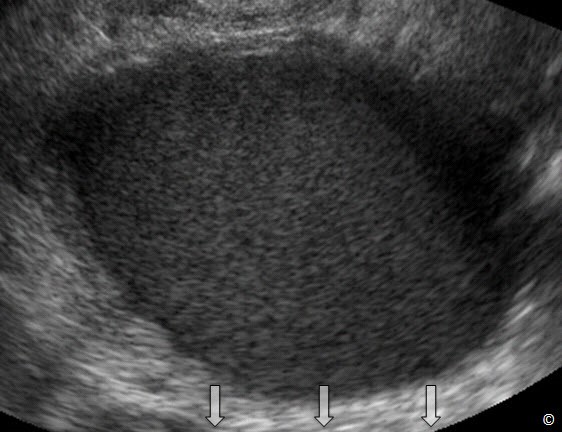
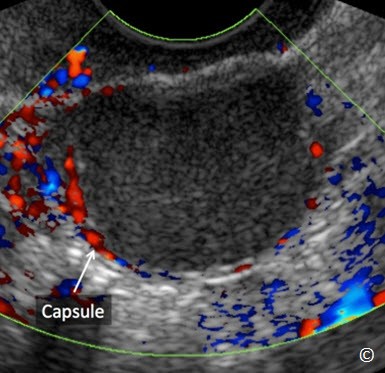
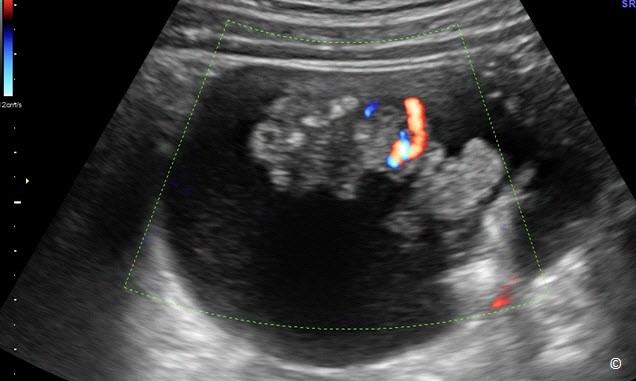
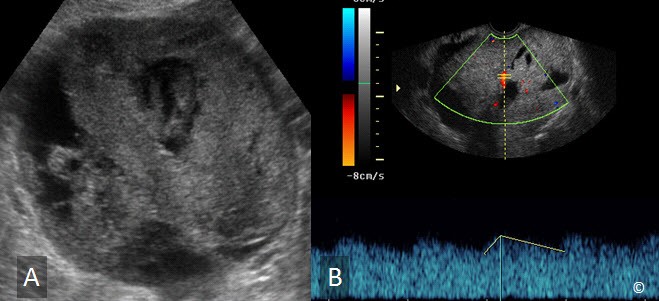
U lạc nội mạc tử cung ở buồng trứng là khối u buồng trứng có hình dạng “đặc” thành mỏng, u điển hình là đơn thùy và có dạng “kính mờ” (Hình 12.15). Chúng thường có phản âm kém, đồng nhất và có độ dẫn truyền tốt (Hình 12.16). Trong u lạc nội mạc tử cung ở buồng trứng thường có nốt phản âm dày do đóng vôi (Hình 12.17). Không giống như xuất huyết trong nang buồng trứng, hình ảnh trên siêu âm u lạc nội mạc tử cung ở buồng trứng có khuynh hướng không thay đổi theo thời gian. Sử dụng Doppler màu với vận tốc thấp 5-10cm/giây cùng với độ lọc thấp là yếu tố cần thiết để đánh giá mạch máu trong u lạc nội mạc tử cung ở buồng trứng (Hình 12.15 và 12.18). Hiện diện sự tăng sinh mạch máu trên Doppler màu ở khối u giống u lạc nội mạc tử cung ở buồng trứng (Hình 12.19) nên nghi ngờ ác tính (u dạng lạc nội mạc tử cung) và nên lập tức chuyển đến người siêu âm có kinh nghiệm hơn. Bảng 12.3 các đặc điểm trên siêu âm u lạc nội mạc tử cung ở buồng trứng.
Hình 12.15: Siêu âm ngã âm đạo sử dụng Doppler màu u lạc nội mạc tử cung ở buồng trứng cho thấy một khối choán chỗ đơn thùy có dạng kính mờ. Chú ý rằng không có tăng sinh mạch máu bên trong u trên Doppler màu với vận tốc thấp (5 cm/giây).
Hình 12.16: Siêu âm ngã âm đạo u lạc nội mạc tử cung ở buồng trứng cho thấy một khối choán chỗ dạng kính mờ và có sự truyền âm tốt (mũi tên).
Hình 12.17: Siêu âm ngã âm đạo u lạc nội mạc tử cung ở buồng trứng cho thấy một khối choán chỗ đơn thùy có dạng kính mờ. Chú ý có nốt phản âm dày (mũi tên) là những nốt đóng vôi bên trong.
Hình 12.18: Siêu âm ngã âm đạo sử dụng Doppler màu cho thấy không có tăng sinh mạch máu bên trong khối u ở vận tốc màu thấp. Có mạch máu trên vỏ bao u (được ghi chú thích).
Hình 12.19: Siêu âm ngã âm đạo Doppler màu một khối choán chỗ dạng mô đặc có hình ảnh tương tự u lạc nội mạc tử cung ở buồng trứng trên hình siêu âm đen trắng. Chú ý có tăng sinh mạch máu nhiều bên trong thành phần mô đặc (mũi tên). Giải phẫu bệnh lý là ung thư dạng lạc nội mạc tử cung ở buồng trứng.
|
BẢNG 12.3 |
Các đặc điểm siêu âm u lạc nội mạc tử cung ở buồng |
|
Sự truyền âm tốt Dạng kính mờ, đồng nhất Đơn thùy điển hình Không hoặc thay đổi ít theo thời gian Nốt phản âm dày Không có tín hiệu mạch máu trên Doppler màu ở vận tốc và độ lọc thấp |
|
u nang bì ( u quái trưởng thành)
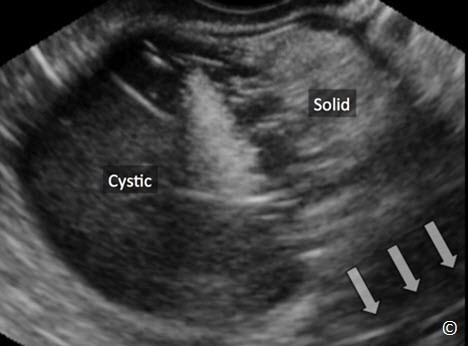
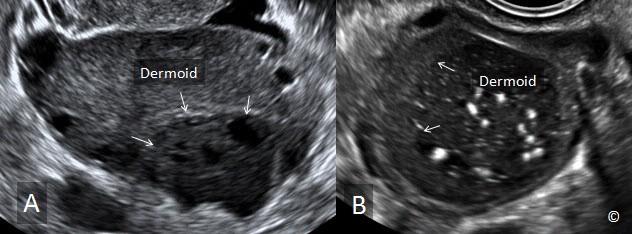
U nang bì hoặc u quái trưởng thành có nguồn gốc từ tế bào mầm buồng trứng. Chúng thường gặp ở nhóm tuổi trẻ hơn u nhóm biểu mô, tiến triển chậm và u ở hai bên buồng trứng chiếm khoảng 10% các trường hợp. Hình ảnh thường gặp nhất trên siêu âm của u nang bì là một khối choán chỗ hỗn hợp dạng nang và mô đặc với thành phần sinh âm cho bóng lưng mạnh tạo thành hiệu ứng “đỉnh của tảng băng”(Hình 12.20). Các đặc điểm trên siêu âm bao gồm phần phản âm dày “hình cầu” tương ứng với thành phần bã và tóc, các dãi phản âm dày sáng dài và ngắn khác nhau tương ứng với tóc nằm trong thành phần dịch và làm giảm âm mạnh (Hình 12.21 A và B). Phần có phản âm dày dạng hình cầu là nốt Rokitansky hoặc nút bì (Hình 12.21 A và B). U nang bì có thể có kích thước nhỏ và nằm trong mô buồng trứng (Hình 12.22) hoặc u có thể có nhiều hình dạng và kích thước khác nhau (Hình 12.23 A và B). Chúng có khuynh hướng nằm trong vùng chậu và do đó chúng hiếm khi vượt khỏi trường khảo sát của đầu dò âm đạo. Hiện diện nhiều chồi nhú trong u nang bì và có tăng sinh mạch máu trên Doppler màu, (Hình 12.24) điều này làm tăng sự nghi ngờ là u quái không trưởng thành hoặc có yếu tố thần kinh (neuronal elements) bên trong và nên chuyển đến người làm siêu âm có kinh nghiệm. Bảng 12.4 các đặc điểm siêu âm của u nang bì .
Hình 12.20: Siêu âm ngã âm đạo của u nang bì. Chú ý u hỗn hợp thành phần mô đặc (được ghi chú thích) và nang có bóng lưng mạnh (mũi tên). Điều này được so sánh như “đỉnh của tảng băng”. Xem mô tả chi tiết
Hình 12.21 A và B: Siêu âm ngã âm đạo u nang bì A và B. Hiện diện khối phản âm dày “hình cầu” (nốt Rokitansky) ở A và B (dấu hoa thị). Các dãi sợi dài ngắn khác nhau tương ứng với tóc (các mũi tên).
SHAPE * MERGEFORMAT
|
Figure |
|
12. |
|
2 |
|
1 |
|
|
|
A and |
|
B |
|
: |
|
|
|
Transvaginal |
|
echogenic |
|
linear |
Hình 12.22: Siêu âm ngã âm đạo Doppler màu u bì nhỏ (mũi tên), u nằm trong buồng trứng
Hình 12.23 A và B: Siêu âm ngã âm đạo của u nang bì A và B. U nang bì được ghi chú thích A và B. Mũi tên thể hiện mô buồng trứng bình thường. Hình B, u nang bì có điểm phản âm dày tương ứng với thành phần mỡ trong phần dịch.
Hình 12.24: Siêu âm ngã âm đạo Doppler màu u quái không trưởng thành có các yếu tố thuộc thần kinh. Chú ý có các chồi nhú có tăng sinh mạch máu trên Doppler màu.
|
BẢNG 12.4 |
Các đặc điểm siêu âm của u nang bì |
|
Sự truyền âm kém (hiệu ứng đỉnh của tảng băng) Cấu trúc hỗn hợp, mô đặc-nang, không đồng nhất Khối phản phản âm dày sáng dạng hình cầu (Nốt Rokitansky) Các dãi sợi mỏng Nằm trong vùng chậu Không có tín hiệu mạch máu trên Doppler màu vận tốc và độ lọc thấp |
|
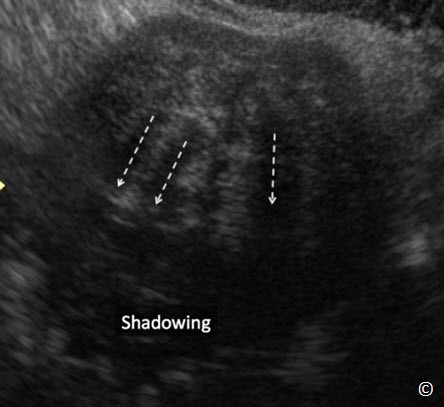
U xơ tử cung có cuống – u sợi buồng trứng
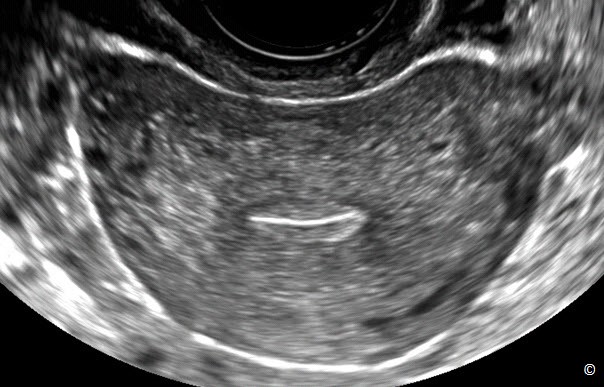
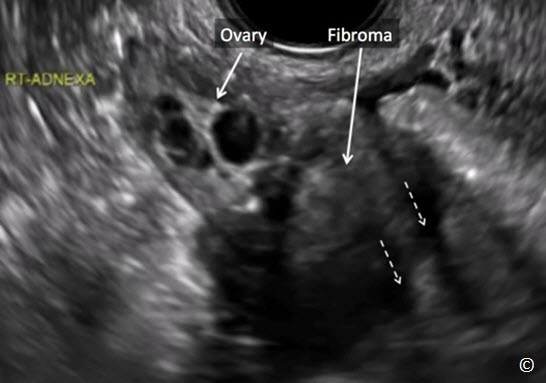
U xơ tử cung có cuống trong chương này điển hình là khối choán chỗ vùng phần phụ dạng mô đặc có bóng lưng mạnh (Hình 12.25) và thường có cuống mạch máu trên Doppler màu xuất phát từ tử cung. Chúng thường có hình tròn hoặc bầu dục với các đường phản âm đều đặn. U xơ tử cung có đặc điểm trên siêu âm được mô tả là khối có các “đường sọc tối” (phần tối sẽ mất khi có ánh sáng mặt trời ) (Hình 12.25). Các đường sọc tối này hiện diện trong đa số u xơ tử cung và giúp phân biệt u xơ với các u đặc khác. Trong u xơ tử cung có cuống, khẳng định chẩn đoán khi xác định được mô buồng trứng bình thường tách biệt hẳn với khối u. Buồng trứng di động dễ dàng và tách khỏi u xơ tử cung có cuống do đó đảm bảo rằng u xơ tử cung và buồng trứng là hai cấu trúc giải phẫu tách biệt (Clip 11.1). Bảng 12.5 Các đặc điểm siêu âm của u xơ tử cung có cuống. Xem chi tiết u xơ tử cung ở chương 11.
U sợi buồng trứng là u đặc xuất phát từ buồng trứng và có cùng các đặc điểm với u xơ tử cung có cuống (Hình 12.26). Tuy nhiên u sợi buồng trứng là u của buồng trứng và do đó nó không di động tách khỏi buồng trứng (Clip 12.3).
Hình 12.25:. Siêu âm ngã âm đạo u xơ tử cung có cuống có đặc điểm có các “ đường sọc tối” (mũi tên đậm). Chú ý bóng lưng mạnh (được ghi chú thích) ở phía sau u xơ tử cung .
Hình 12.26: Siêu âm ngã âm đạo u sợi buồng trứng. Chú ý đặc điểm “đường sọc tối” (mũi tên đậm). U sợi bám vào buồng trứng và không di động tách khỏi buồng trứng. Xem chi tiết Clip 12-3.
|
BẢNG 12.5 |
Các đặc điểm siêu âm u xơ tử cung có cuống |
|
Sự truyền âm kém U đặc, các đường phản âm sọc đều đặn Cuống mạch máu nối với tử cung “Đường sọc tối” Di động tách rời khỏi buồng trứng |
|
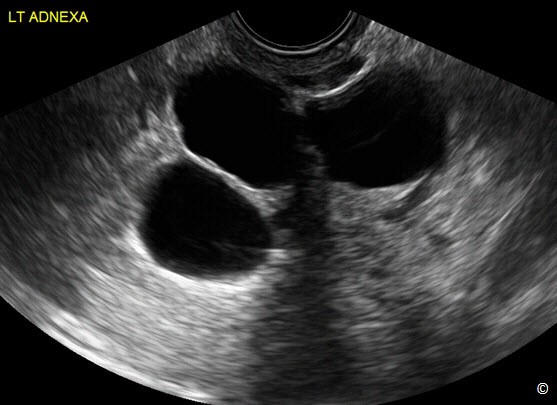
Ứ dịch tai vòi
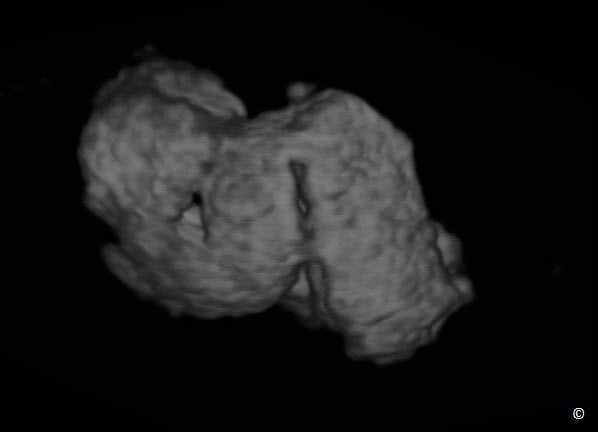
Tai vòi bình thường hiếm khi thấy trên siêu âm ngã âm đạo. Tuy nhiên khi ứ dịch sẽ thấy tai vòi có hình dạng xúc xích, thành mỏng, có vách ngăn không hoàn toàn (Hình 12.27), và có hình dạng bánh lái ở mặt cắt ngang. Không có nhu động, là đặc điểm để phân biệt với quai ruột chứa dịch. Ngoài ra, ứ dịch tai vòi có hình dạng xúc xích có khuynh hướng thuôn nhọn đầu ở phần gắn vào tử cung. Sự hiện diện cấu trúc hình ống chứa dịch ở vùng phần phụ nên nghi ngờ ứ dịch tai vòi, đặc biệt khi tách khỏi buồng trứng. Ứ dịch tai vòi thường không có triệu chứng và thường gặp ở phụ nữ mãn kinh. Khi chẩn đoán là ứ dịch tai vòi, theo dõi trên siêu âm hữu ích vì ứ dịch tai vòi điển hình không thay đổi hình dạng trên siêu âm. Nếu sẵn có phương tiện ứng dụng siêu âm ba chiều ở chế độ đảo ngược, có thể khẳng định chẩn đoán (Hình 12.28). Bảng 12.6 các đặc điểm siêu âm ứ dịch tai vòi.
Hình 12.27: Siêu âm ngã âm đạo ứ dịch tai vòi. Chú ý hiện diện cấu trúc ống thành mỏng và có nhiều phân vách.
Hình 12.28: Hình ảnh siêu âm ba chiều chế độ đảo ngược (inverse mode) khối nang ở hình 12.26. Hình 3D cấu trúc hình ống gấp khúc khẳng định chẩn đoán ứ dịch tai vòi.
|
BẢNG 12.6 |
Các đặc điểm trên siêu âm ứ dịch tai vòi |
|
Cấu trúc chứa dịch hình ống Cấu trúc thuôn nhọn đầu ở phía gắn vào tử cung Thành mỏng Nhiều vách ngăn không hoàn toàn Không có nhu động Trên mặt cắt ngang có hình bánh lái |
|
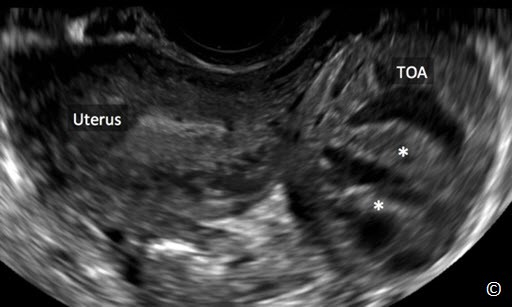
Áp xe tai vòi- buồng trứng
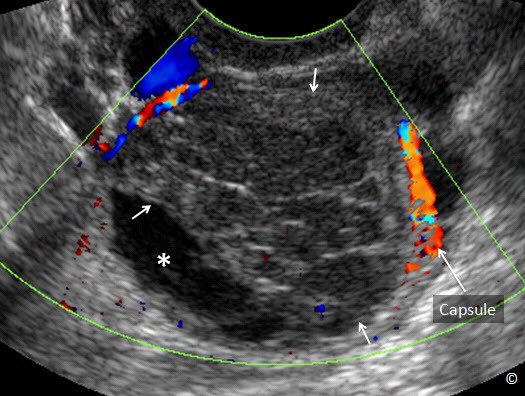
Áp xe tai vòi-buồng trứng xuất hiện khi có tình trạng nhiễm trùng cấp tính ảnh hưởng đến tai vòi và buồng trứng. Triệu chứng điển hình là sốt, đau và nhạy đau vùng chậu nhưng thỉnh thoảng áp xe tai vòi-buồng trứng không có triệu chứng. Đặc điểm siêu âm bao gồm khối choán chỗ nhiều thùy chứa dịch có phản âm dạng kính mờ, thành và vách ngăn dày, không hoàn toàn (Hình 12.29). Thành phần dịch xuất phát từ quá trình viêm nhiễm. Đặc điểm trên siêu âm có thể tương tự u lạc nội mạc tử cung buồng trứng nhưng u lạc nội mạc tử cung buồng trứng thường đơn thùy không có triệu chứng và không có vách ngăn không hoàn toàn. Khó chẩn đoán phân biệt giữa áp xe tai vòi- buồng trứng với áp xe vùng chậu khác. Phân biệt dựa vào mối liên quan giữa khối áp xe với buồng trứng. Bảng 12.7 các đặc điểm siêu âm áp xe tai vòi-buồng trứng.
Hình 12.29: Siêu âm ngã âm đạo áp xe tai vòi-buồng trứng. Chú ý hình dạng bầu dục của khối áp xe tai vòi- buồng trứng, kèm thành và vách dày (dấu hoa thị). Tử cung (được ghi chú thích) cạnh khối áp xe
|
BẢNG 12.7 |
Các đặc điểm siêu âm áp xe tai vòi- buồng trứng |
|
Khối choán chỗ đa thùy có thành dày Vách ngăn dày không hoàn toàn Dịch có phản âm, có dạng kính mờ Liên quan với buồng trứng |
|
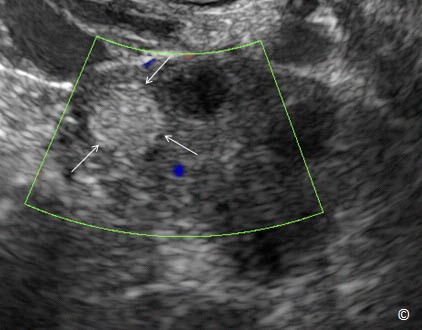
Các nang vùi phúc mạc
Nang vùi phúc mạc hoặc u giả nang là các cấu trúc nang nằm trong vùng chậu do sự tích tụ dịch phúc mạc. Các nang này chủ yếu xuất hiện sau phẫu thuật hoặc nhiễm trùng và do dính vùng chậu làm dịch bị tích tụ lại. Đặc điểm trên siêu âm chủ yếu các vách mỏng (Clip 12.4), nhưng vài trường hợp có vách dày, bám vào các cơ vùng chậu như tử cung, quai ruột và buồng trứng (Hình 12.30). Thành phần dịch điển hình là dịch trong và vài trường hợp thấy buồng trứng bình thường giúp khẳng định chẩn đoán (Hình 12.30). Nang vùi phúc mạc thường không có triệu chứng và thường gặp khối choán chỗ vùng chậu có phân vách trên hình chụp cắt lớp vi tính hoặc hình cộng hưởng từ. Hỏi tiền căn phẫu thuật của bệnh nhân là yêu cầu quan trọng vì dính vùng chậu do phẫu thuật trước đó là yếu tố dịch tễ trong chẩn đoán nang vùi phúc mạc. Bảng 12.8.Các đặc điểm trên siêu âm của nang vùi phúc mạc
Hình 12.30: Siêu âm ngã âm đạo nang vùi phúc mạc. Hiện diện chủ yếu các phân vách mỏng (mũi tên) trong phần dịch bị tích tụ và dính vào các cơ quan vùng chậu như tử cung, quai ruột và buồng trứng (được ghi chú thích).
|
BẢNG 12.8 |
Các đặc điểm siêu âm nang vùi phúc mạc |
|
Nhiều vách mỏng Vách bám vào các cơ quan vùng chậu Dịch trong nang chủ yếu là dịch trong Thỉnh thoảng thấy mô buồng trứng bình thường |
|
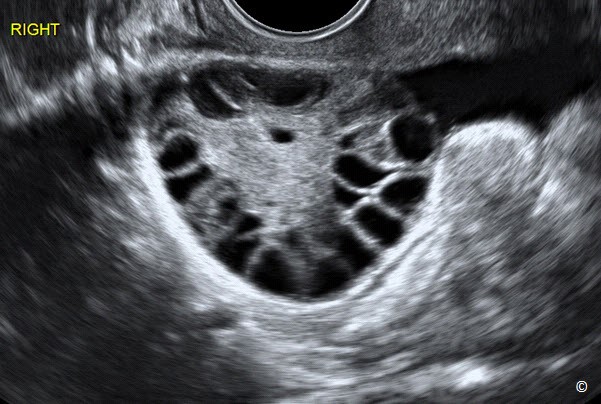
Buồng trứng đa nang
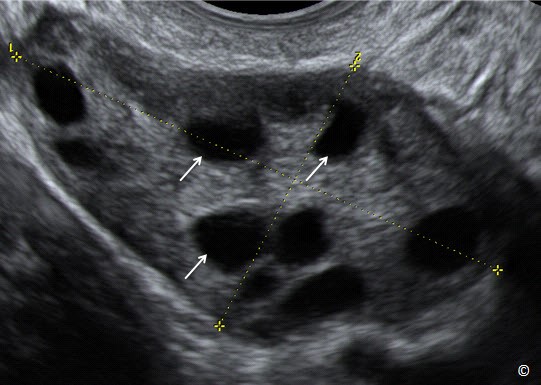
Hội chứng buồng trứng đa nang là một rối loạn chuyển hóa biểu hiện qua các rối loạn kinh nguyệt như không phóng noãn, tăng tiết androgen, vô sinh và các bất thường chuyển hóa khác. Sự hiện diện của buồng trứng đa nang, một hoặc cả hai bên buồng trứng, chỉ là một phần của hội chứng buồng trứng đa nang do đó có sự đa nang ở buồng trứng không nhất thiết là hội chứng buồng trứng đa nang. Tiêu chuẩn hình ảnh chẩn đoán buồng trứng đa nang thay đổi theo thời gian. Từ năm 2003, các tác giả sử dụng mức 12 nang noãn (đường kính 2-9mm) trên một buồng trứng, có tăng sinh mô đệm. Thể tích của buồng trứng lớn, lớn hơn hoặc bằng 10ml. Nghiên cứu gần đây đề nghị số lượng nang noãn trên một buồng trứng là 25 hoặc nhiều hơn trong chẩn đoán buồng trứng đa nang bằng đầu dò âm đạo (1) (Hình 12.31). Trong trường hợp không có đầu dò âm đạo, sử dụng đầu dò bụng, chẩn đoán buồng trứng đa nang khi thể tích buồng trứng lớn hơn hoặc bằng 10ml (1). Cuối cùng, khi có hình ảnh buồng trứng đa nang ở phụ nữ có sự rụng trứng mà không có triệu chứng lâm sàng hoặc sinh hóa không có tăng androgen quá mức, điều này không quan trọng mặc dù có thể gợi ý rằng đây là biểu hiện nhẹ của hội chứng buồng trứng đa nang.
Hình 12.31: Siêu âm ngã âm đạo buồng trứng đa nang. Buồng trứng có dạng hơi tròn và tăng số lượng nang noãn ở ngoại vi buồng trứng. Chú ý có sự tăng sinh mô đệm.
U phần phụ ác tính và giáp biên ác
Siêu âm đánh giá u phần phụ chủ yếu là phân biệt u lành tính hay u ác tính. Có các đặc điểm chung của u phần phụ lành tính trên siêu âm giúp người siêu âm chẩn đoán gần như chắc chắn (Bảng 12.1 to 12.8) U phần phụ ác tính và giáp biên ác có các đặc điểm riêng giúp nghi ngờ tính ác tính. Các đặc điểm u phần phụ ác tính được liệt kê ở Bảng 12.9 và bao gồm vỏ bao không đều, vách dày, chồi đặc (2) và tăng sinh mạch máu trên Doppler màu. Khối u phần phụ dạng nang đơn thuần có một thùy hoặc thậm chí nhiều thùy nhìn chung là lành tính ngoại trừ u có nhiều phân vách, điều này tương ứng với các u nhóm giáp biên ác.
|
BẢNG 12.9 |
Các đặc điểm siêu âm u phần phụ ác tính và giáp biên ác |
|
Vỏ bao u không đều và thành phần bên trong không đồng nhất Vách dày Có mô đặc Chồi nhú Tăng sinh mạch máu trên Doppler |
|
Sử dụng Doppler xung trong đánh giá u phần phụ không chính xác do trùng lấp giữa u lành tính và ác tính, đặc biệt ở phụ nữ tiền mãn kinh (3). Ở phụ nữ sau mãn kinh mạch máu buồng trứng không còn, do đó sử dụng Doppler xung tìm mạch máu có trở kháng thấp, vận tốc dòng chảy cao có giá trị tiên đoán u ác tính (4). Theo các tác giả có kinh nghiệm, tìm các đặc điểm của u phần phụ trên siêu âm đen trắng vẫn là quan trọng nhất trong phân biệt u phần phụ lành tính và ác tính, sử dụng Doppler màu và Doppler xung hỗ trợ thêm. Hình 12.32 đến 12.36 thể hiện vài khối u phần phụ ác tính và giáp biên ác.
Hình 12.32: Siêu âm ngã âm đạo u tuyến bọc dịch trong giáp biên ác. Hiện diện các chồi nhú (mũi tên) bên trong khối choán chỗ dạng nang nhỏ
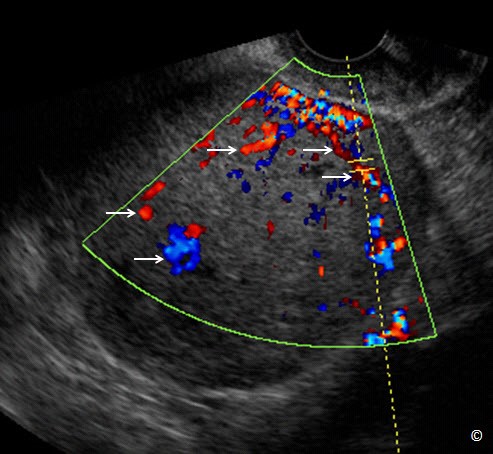
Hình 12.33:Siêu âm ngã âm đạo u tuyến bọc dịch nhầy giáp biên ác có tăng sinh mạch máu. Hiện diện nhiều vách dày với tăng sinh mạch máu trên Doppler màu
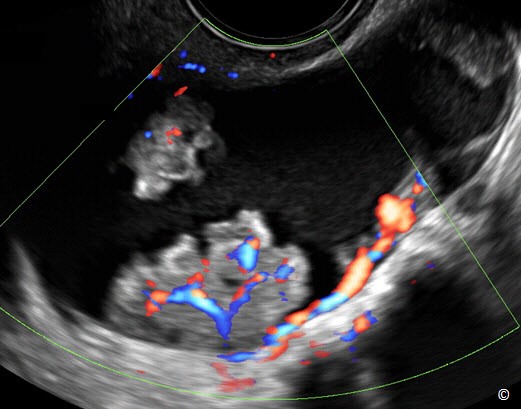
Hình 12.34 A và B: Siêu âm ngã âm đạo ung thư tuyến bọc dịch trong của buồng trứng. Hiện diện nhiều chồi nhú trong A (mũi tên) và trong B, Doppler màu và xung cho thấy có tăng sinh mạch máu trong chồi nhú
Hình 12.35 A và B: Siêu âm ngã âm đạo ung thư dạng lạc nội mạc tử cung ở buồng trứng. Hiện diện khối choán chỗ dạng mô đặc có thành dày ở A và có tăng sinh mạch máu với trở kháng thấp ở B trên Doppler màu và xung.
Hình 12.36: Siêu âm ngã âm đạo ung thư tuyến bọc dịch trong buồng trứng. Chú ý hiện diện nhiều chồi nhú có tăng sinh mạch máu trên Doppler màu.
Xoắn phần phụ
Bệnh nhân bị xoắn phần phụ có triệu chứng điển hình là đau và nhạy đau vùng chậu cấp tính. Điều này thường gặp trong cấp cứu phụ khoa. Mặc dù các dấu hiệu trên siêu âm gợi ý xoắn phần phụ nhưng không chẩn đoán hoàn toàn dựa vào siêu âm mà chủ yếu dựa vào các triệu chứng lâm sàng. Sự xoắn làm tắc nghẽn sự dẫn lưu mạch bạch huyết và tĩnh mạch của buồng trứng và tai vòi do đó làm cho phần phụ lớn và phù nề. Sự nhồi máu xuất huyết có thể xuất hiện làm cho dịch bên trong có phản âm khác nhau. Doppler màu và xung không khẳng định hay loại trừ chẩn đoán vì mạch máu thay đổi đa dạng trong xoắn phần phụ. Dịch tự do ổ bụng có thể có do dịch thấm từ vỏ bao buồng trứng do tắc nghẽn mạch bạch huyết và tĩnh mạch. Bảng 12.10 Các đặc điểm xoắn phần phụ trên siêu âm.
|
BẢNG 12.10 |
Các đặc điểm siêu âm xoắn phần phụ |
|
Khối choán chỗ phần phụ lớn, phù nề Nang bên trong có mức độ phản âm thay đổi Đau khi ấn đầu dò âm đạo |
|
Các phương thức tiên đoán ung thư buồng trứng
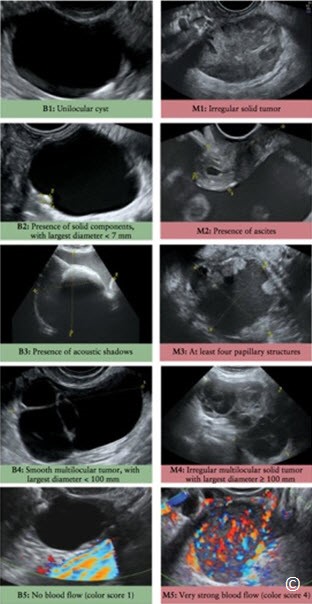
Nhiều phương thức đánh giá các đặc điểm u phần phụ trên siêu âm được phát triển nhằm nâng cao sự phân biệt u lành tính và ác tính (5-7). Một trong những phân loại được sử dụng rộng rãi nhất là Phân tích u buồng trứng quốc tế (IOTA) (8). IOTA là hệ thống các tiêu chuẩn đánh giá bệnh lý phần phụ dựa trên các mô tả trên siêu âm (8). Một nghiên cứu tiền cứu với số liệu lớn là tính chỉ số nguy cơ ác tính (RMI) giống như IOTA được thực hiện và cho thấy khả năng tiên đoán tính ác tính của u vượt trội. Nghiên cứu của họ thu thập các đặc điểm chủ quan từ những người làm siêu âm có kinh nghiệm, các đặc điểm này được chấp nhận là các đặc điểm quan trọng nhất để phân loại u phần phụ từ ban đầu cho đến đến phẫu thuật. Các qui luật đơn giản, các đặc điểm được đưa ra trong chương này, có thể áp dụng phân loại u thành u lành tính hoặc u ác tính (Hình 12.37). Hơn nữa, có thể dùng phương thức hồi qui cho đánh giá này. Để biết nhiều thông tin về phân loại IOTA, người đọc có thể tham khảo mục 8 trong chương này. Đòi hỏi các chuyên gia đánh giá chủ quan đặc điểm khối choán chỗ ở phần phụ, mặt khác phải cung cấp các đặc điểm nổi bật để phân biệt bệnh lý phần phụ lành tính và ác tính.
Hình 12.37: Các đặc điểm siêu âm sử dụng sự phân tích u buồng trứng quốc tế (IOTA) các qui luật đơn giản, hình siêu âm minh họa. B1-B5, các đặc điểm lành tính;M1-M5, các đặc điểm ác tính. Các hình được sự cho phép từ tài liệu tham khảo.
References:
Dewailly D, Lujan ME, Carmina E, Cedars MI, Laven J, Norman RJ, Escobar Morreale HF. Definition and significance of polycystic ovarian morphology: a task force report from the Androgen Excess and Polycystic Ovary Syndrome Society. Hum Reprod Update. 2013 Dec 16. [Epub ahead of print]
Granberg S, Wikland M, Jansson I. Macroscopic characterization of ovarian tumors and the relation to the histological diagnosis: criteria to be used for ultrasound evaluation. Gynecol Oncol 1989;35:139
Tekay A, Jouppila P. Controversies in assessment of ovarian tumors with transvaginal color Doppler ultrasound. Acta Obstet Gynecol Scand 1996;75:316
Fleisher AC, Brader KR. Sonographic depiction of ovarian vascularity and flow: current improvements and future applications. JUM 2001; 20:241.
Mol BW, Boll D, De Kanter M, Heintz AP, Sijmons EA, Oei SG, Bal H, Bro ̈ lmann HA. Distinguishing the benign and malignant adnexal mass: an external validation of prognostic models. Gynecol Oncol 2001; 80: 162 – 167.
Ferrazzi E, Zanetta G, Dordoni D, Berlanda N, Mezzopane R, Lissoni AA. Transvaginal ultrasonographic characterization of ovarian masses: comparison of five scoring systems in a multicenter study. Ultrasound Obstet Gynecol 1997; 10: 192 – 197.
Aslam N, Banerjee S, Carr JV, Savvas M, Hooper R, Jurkovic D. Prospective evaluation of logistic regression models for the diagnosis of ovarian cancer. Obstet Gynecol 2000; 96: 75 – 80.
Kaijser J., Bourne T, Valentin L, Sayasneh S, Van Holsbeke C, Vergote I, Testa AC, Franchi D, Van Calster B and Timmerman D. Improving strategies for diagnosing ovarian cancer: a summary of the International Ovarian Tumor Analysis (IOTA) studies. Ultrasound Obstet Gynecol 2013; 41: 9–20.
Nguồn: “Siêu âm trong phụ khoa và sản khoa: một cách tiếp cận thực tế”
Tác giả : Rabih Chaoui, MDPhilippe Jeanty, MD Dario Paladini, MD