Sổ tay dùng cho cán bộ y tế, cập nhật 2019
Hội đồng khoa học Global initiative for asthma (GINA)
Chủ tịch: Tiến sĩ Helen Reddel, MBBS
Ban giám đốc GINA
Chủ tịch: Louis- Philippe Boulet, MD
Hội đồng phổ biến và triển khai GINA
Chủ tịch: Mark Levy, MBChB
Hội đồng GINA
Hội đồng GINA bao gồm các thành viên từ 45 quốc gia, được liệt kê trên trang web của GINA : www.ginasthma.org.
Giám đốc chương trình GINA
Rebecca Decker, BS, MSJ
Tên của các thành viên của Ủy ban GINA được liệt kê ở dưới
Người dịch: GS.TSKH.BS. Dương Quý Sĩ
Sự thay đổi chủ yếu trong chiến lược gina 2019
Báo cáo chiến lược GINA 2019 thể hiện sự thay đổi quan trọng nhất trong quản lý hen trong 30 năm qua.
Để an toàn, GINA không còn khuyến nghị điều trị bằng thuốc đồng vận beta2 tác dụng ngắn (SABA). Có bằng chứng mạnh mẽ cho thấy việc điều trị chỉ bằng SABA, mặc dù giúp giảm các triệu chứng hen trong thời gian ngắn, không bảo vệ bệnh nhân khỏi các cơn kịch phát và việc sử dụng SABA thường xuyên làm tăng nguy cơ kịch phát.
GINA hiện khuyến nghị rằng tất cả người trưởng thành và thanh thiếu niên mắc bệnh hen nên được điều trị bằng thuốc điều trị giảm triệu chứng (hen nhẹ) hoặc điều trị bằng liều thấp corticoid hít (ICS) thường xuyên, để giảm nguy cơ kịch phát nghiêm trọng. Chi tiết về các khuyến nghị điều trị mới và lý do căn bản cho các khuyến nghị mới, bắt đầu từ trang 16, với biểu đồ điều trị mới ở trang 19. Thông tin về liều ICS được tìm thấy ở trang 20.
Tại sao GINA thay đổi khuyến nghị cho bệnh hen nhẹ?
Những khuyến nghị mới này là sự tổng hợp chiến dịch 12 năm của GINA để có được bằng chứng cho các chiến lược cải thiện việc điều trị hen nhẹ. Mục tiêu của chúng tôi là:
giảm nguy cơ trầm trọng và tử vong liên quan đến cơn hen kịch phát, kể cả ở những bệnh nhân được gọi là hen nhẹ,
cung cấp thông điệp nhất quán về các mục tiêu của điều trị hen, bao gồm cả việc dự phòng các đợt kịch phát trong toàn bộ mức độ nghiêm trọng của bệnh hen,
tránh thiết lập một mô hình phụ thuộc của bệnh nhân vào SABA sớm trong quá trình bệnh.
Danh mục từ viết tắt
|
BDP |
Beclometasone dipropionate |
|
COPD |
Bệnh phổi tắc nghẽn mãn tính |
|
CXR |
Chụp X-quang ngực |
|
DPI |
Ống hít bột khô |
|
FeNO |
Phân suất oxit nitrít khí thở ra |
|
FEV1 |
Thể tích khí thở ra gắng sức trong giây đầu |
|
FVC |
Dung tích sống gắng sức |
|
GERD |
Bệnh trào ngược dạ dày thực quản |
|
HDM |
Mạt bọ nhà |
|
ICS |
Corticosteroid dạng hít |
|
Ig |
Immunoglobulin |
|
IL |
Interleukin |
|
IV |
Truyền tĩnh mạch |
|
LABA |
Thuốc đồng vận beta2 tác dụng dài |
|
LAMA |
Thuốc đối kháng muscarinic tác dụng dài |
|
LTRA |
Thuốc đối kháng thụ thể leukotriene |
|
n.a. |
Không áp dụng |
|
NSAID |
Thuốc chống viêm không steroid |
|
O2 |
Ôxy |
|
OCS |
Corticosteroid đường uống |
|
PEF |
Lưu lượng đỉnh thở ra |
|
pMDI |
Bình xịt định liều |
|
SABA |
Thuốc đồng vận beta2 tác dụng ngắn |
|
SC |
Tiêm dưới da |
|
SLIT |
Trị liệu miễn dịch dưới lưỡi |
Về gina
Bệnh hen ảnh hưởng tới khoảng 300 triệu người trên toàn thế giới. Đây là một vấn đề sức khỏe toàn cầu nghiêm trọng ảnh hưởng đến tất cả các nhóm tuổi, với tỷ lệ tăng cao ở nhiều nước đang phát triển, tăng chi phí điều trị và gia tăng gánh nặng cho người bệnh và cộng đồng. Bệnh hen vẫn áp đặt một gánh nặng không thể chấp nhận được cho hệ thống chăm sóc y tế và xã hội thông qua việc giảm năng suất làm việc; và đặc biệt là bệnh hen ở trẻ em, gây sự xáo trộn cho các gia đình và nó cũng gây ra nhiều ca tử vong trên toàn thế giới, trong đó có cả những người trẻ tuổi.
Việc cung cấp dịch vụ chăm sóc sức khỏe xử trí hen đối mặt với các vấn đề khác nhau trên khắp thế giới, tùy thuộc vào hoàn cảnh địa phương, hệ thống y tế và sự tiếp cận với các nguồn lực.
Sáng Kiến Toàn Cầu về Hen (GINA) đã được thành lập để tăng cường nhận thức về bệnh hen giữa các chuyên gia y tế, nhà chức trách y tế công cộng và cộng đồng, để cải thiện việc dự phòng và quản lý hen thông qua một nỗ lực phối hợp trên toàn thế giới. GINA chuẩn bị các báo cáo khoa học về hen, khuyến khích phổ biến và triển khai thực hiện các khuyến cáo và thúc đẩy hợp tác quốc tế nghiên cứu về hen.
Chiến Lược Toàn Cầu về Xử trí và Dự Phòng hen cung cấp một cách tiếp cận toàn diện và tích hợp để xử trí hen có thể phù hợp với điều kiện địa phương và cho từng bệnh nhân. Chiến lược này không chỉ tập trung vào những chứng cứ vững chắc hiện có, mà còn có sự rõ ràng về ngôn ngữ và việc cung cấp các công cụ để thực hiện một cách khả thi trong thực hành lâm sàng. Bản báo cáo đã được cập nhật mỗi năm. Báo cáo GINA 2019 bao gồm các khuyến nghị mới quan trọng để điều trị hen nhẹ (trang 16) và hen nặng (trang 24).
Báo cáo GINA 2019 và các ấn phẩm GINA khác được liệt kê ở trang 36 có thể lấy được từ địa chỉ: www.ginasthma.org
|
Người đọc cần nhận thức rằng Hướng dẫn Bỏ túi này là một bản tóm tắt ngắn gọn về các báo cáo GINA 2019 dành cho các đơn vị chăm sóc sức khỏe ban đầu. Hướng dẫn này KHÔNG chứa tất cả các thông tin cần thiết cho việc xử trí hen, ví dụ về sự an toàn của việc điều trị, và nên được sử dụng kết hợp với các báo cáo đầy đủ GINA 2019 kèm với những nhận định lâm sàng riêng của các nhân viên y tế. GINA không chịu trách nhiệm về pháp lý hoặc về quản lý y tế với việc chăm sóc y tế không phù hợp liên quan đến việc sử dụng các tài liệu này, bao gồm cả việc sử dụng không phù hợp với quy định hoặc khuyến cáo của địa phương hay quốc gia. |
chúng ta biết được gì về hen phế quản?
Hen là một bệnh mãn tính thường gặp và nghiêm trọng, đặt ra một gánh nặng đáng kể cho bệnh nhân, gia đình và cộng đồng. Bệnh hen gây ra các triệu chứng hô hấp, hạn chế hoạt động, và những cơn kịch phát đôi khi cần phải được chăm sóc y tế khẩn cấp và có thể gây tử vong.
May thay … bệnh hen có thể được điều trị một cách hiệu quả và đa số bệnh nhân có thể đạt được việc kiểm soát tốt bệnh hen của mình. Khi hen được kiểm soát tốt, bệnh nhân có thể:
Tránh triệu chứng khó chịu trong ngày và đêm
Cần tối thiểu hoặc không cần thuốc cắt cơn
Hiệu suất làm việc cao, có được cuộc sống thể chất tích cực
Có chức năng hô hấp bình thường hoặc gần bình thường
Tránh cơn hen nặng kịch phát (bùng phát hoặc cơn cấp)
Hen là gì? Bệnh hen gây ra các triệu chứng như thở khò khè, khó thở, tức ngực và ho thay đổi theo thời gian bệnh xảy ra, tần suất và cường độ bệnh. Những triệu chứng này có liên quan với sự biến đổi của luồng không khí thở ra, nghĩa là khó khăn khi thở không khí từ phổi ra do co thắt phế quản (hẹp đường thở), dày thành đường dẫn khí, và tăng chất nhầy. Sự thay đổi dòng khí thở ra cũng có thể xảy ra ở những người không bị hen, nhưng nặng hơn trong bệnh hen trước khi bệnh được điều trị. Có rất nhiều thể loại hen với tiến trình cơ bản của bệnh khác nhau.
Các yếu tố gây khởi phát hoặc có thể làm trầm trọng hơn các triệu chứng hen gồm nhiễm siêu vi, chất gây dị ứng trong nhà hoặc nghề nghiệp (ví dụ mạt bọ nhà, phấn hoa, gián), khói thuốc lá, tập thể dục và căng thẳng. Những phản ứng này có nhiều khả năng xảy ra khi hen không được kiểm soát. Một số loại thuốc có thể gây ra hoặc gây khởi phát hen, ví dụ thuốc chẹn beta và (với một số bệnh nhân) là aspirin hoặc các thuốc kháng viêm không steroid khác. Hen kịch phát (còn gọi là hen trở nặng hoặc cơn hen tấn công) có thể dẫn đến tử vong. Hen kịch phár thường phổ biến và nghiêm trọng hơn khi bệnh hen không được kiểm soát, hoặc ở một số bệnh nhân có nguy cơ cao. Tuy nhiên, hen kịch phát vẫn xảy ra ngay cả ở những bệnh nhân đang điều trị hen, nên tất cả bệnh nhân nên có kế hoạch hành động hen.
Điều trị bằng thuốc có chứa corticosteroid dạng hít (ICS) làm giảm rõ rệt tần suất và mức độ nghiêm trọng của các triệu chứng hen và giảm rõ rệt nguy cơ bùng phát hoặc tử vong vì hen.
Điều trị hen nên được tùy chỉnh cho từng bệnh nhân, có tính đến mức độ kiểm soát triệu chứng, các yếu tố nguy cơ của bệnh nhân cho cơn hen kịch phát, đặc điểm kiểu hình và ý thích, cũng như hiệu quả của các loại thuốc có sẵn, an toàn và chi phí cho người trả tiền hoặc bệnh nhân.
Hen là một bệnh phổ biến, ảnh hưởng đến tất cả các tầng lớp xã hội. Vận động viên Olympic, các nhà lãnh đạo nổi tiếng, người nổi tiếng và những người bình thường có cuộc sống thành đạt và tích cực với bệnh hen.
Chẩn đoán hen
Hen là một bệnh có nhiều biến thể (không đồng nhất), thường được đặc trưng bởi tình trạng viêm đường hô hấp mãn tính. Hen có hai đặc điểm cơ bản:
Bệnh sử của các triệu chứng hô hấp như thở khò khè, khó thở, tức ngực và ho thay đổi theo thời gian và cường độ, VÀ
Giới hạn dòng khí thở ra biến đổi
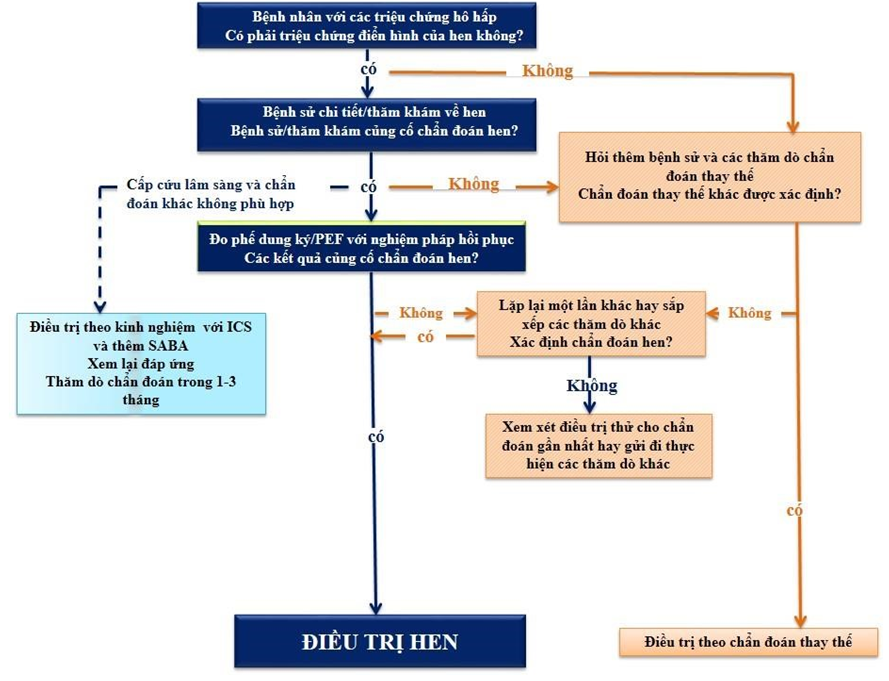
Lưu đồ chẩn đoán hen trên thực tế lâm sàng được trình bày ở Bảng 1, với các tiêu chí chuyên biệt để chẩn đoán hen được trình bày ở Bảng 2.
Việc chẩn đoán hen nên được xác định và để tham khảo trong tương lai, những chứng cứ cần được ghi lại trong hồ sơ bệnh nhân. Việc chẩn đoán tốt hơn là nên được thực hiện trước khi bắt đầu điều trị kiểm soát. Xác định hen khó khawnhown sau khi việc điều trị đã được bắt đầu.
Tiêu chuẩn chẩn đoán hen phế quản
Bảng 2. Các tiêu chí được sử dụng trong chẩn đoán hen phế quản
|
Tiền sử có các triệu chứng hô hấp thay đổi |
|
Các triệu chứng điển hình là thở khò khè, khó thở, nặng ngực và ho. Thông thường người bị hen có nhiều hơn một trong các triệu chứng này Các triệu chứng xảy ra thay đổi theo thời gian và cường độ Các triệu chứng thường xảy ra hoặc xấu hơn vào ban đêm hay lúc thức giấc Các triệu chứng thường khởi phát khi tập thể dục, cười lớn, tiếp xúc các dị nguyên hay không khí lạnh Các triệu chứng thường xảy ra hay trở nên xấu đi khi nhiễm siêu vi. |
|
2. Bằng chứng giới hạn luồng khí thở ra bị thay đổi |
|
Ít nhất một lần trong quá trình chẩn đoán có FEV1 thấp, chứng cứ cho thấy tỉ lệ FEV1/FVC dưới giới hạn bình thường†. Tỉ lệ FEV1/FVC bình thường lớn hơn 0,75-0,80 đối với người lớn và hơn 0,85 đối với trẻ em. Chứng cứ cho thấy có sự thay đổi chức năng hô hấp cao hơn ở người khỏe mạnh. Ví dụ, sự thay đổi quá mức được ghi nhận, nếu: FEV1 tăng hơn 200mL và trên 12% giá trị cơ sở (hoặc ở trẻ em, tăng >12% giá trị dự đoán) sau khi hít thuốc giãn phế quản. Được gọi là “giãn phế quản hồi phục” Trung bình hằng ngày lưu lượng đỉnh thở ra (PEF) thay đổi*>10% (ở trẻ em >13%) o FEV1 tăng hơn 12% và 200mL so với giá trị ban đầu (ở trẻ em >12% giá trị dự đoán) sau 4 tuần điều trị chống viêm (ngoài các đợt nhiễm trùng hô hấp) Sự thay đổi càng lớn, hoặc số lần vượt mức được phát hiện càng nhiều thì việc chẩn đoán hen càng chắc chắn hơn. Việc thăm dò nên được lặp lại trong khi xảy ra các triệu chứng, vào sáng sớm hay sau khi ngưng sử dụng các thuốc giãn phế quản. Tính giãn phế quản hồi phục có thể không thấy trong cơn hen kịch phát nặng hay nhiễm siêu vi. Nếu tính giãn phế quản hồi phục không có ở thăm dò lần đầu, thì bước tiếp theo phụ thuộc vào tính cấp bách lâm sàng và sự sẳn có của các thăm dò khác. Các thăm dò khác để hỗ trợ chẩn đoán bao gồm thử nghiệm gây co thắt phế quản; xem Chương 1 của báo cáo GINA 2019. |
*Được tính dựa trên kết quả được đọc 2 lần mỗi ngày (tốt nhất là 3 lần), và tính như sau: [PEF cao nhất trong ngày trừ đi PEF thấp nhất trong ngày] chia cho giá trị trung bình giữa PEF cao và thấp nhất trong ngày, và tính trung bình trong 1-2 tuần. Nếu sử dụng PEF ở nhà hay ở nơi làm việc, thì dùng cùng dụng cụ đo PEF cho mỗi lần đo. †Sử dụng các công thức tham chiếu đa sắc tộc của Sáng kiến Phổi Toàn cầu
Kiểm tra thể chất người bị hen thông thường là bình thường, nhưng dấu hiệu thường thấy nhất là thở khò khè khi nghe phổi, đặc biệt khi thở ra gắng sức.
Cách xác nhận chẩn đoán bệnh hen ở bệnh nhân điều trị kiểm soát
Đối với nhiều bệnh nhân (25 – 35%) với chẩn đoán hen trong chăm sóc ban đầu, chẩn đoán không thể được khẳng định. Nếu cơ sở của chẩn đoán chưa được ghi nhận, cần khẳng định với các xét nghiệm khách quan.
Nếu không thỏa các tiêu chuẩn cho bệnh hen (Bảng 2, tr.9), hãy xem xét các thăm dò khác. Ví dụ, nếu chức năng hô hấpi là bình thường, lặp lại thử nghiệm hồi phục khi bệnh nhân có triệu chứng, hoặc sau khi ngưng thuốc giãn phế quản trong> 12 giờ (24 giờ nếu loại tác dụng rất chậm). Nếu bệnh nhân có các triệu chứng thường xuyên, hãy xem xét thử tăng bậc trong điều trị thuốc kiểm soát và lặp lại thăm dò chức năng hô hấp sau 3 tháng. Nếu bệnh nhân có ít triệu chứng, xem xét hạ bậc điều trị kiểm soát; đảm bảo bệnh nhân có kế hoạch hành động chống hen bằng văn bản, theo dõi bệnh nhân cẩn thận và lặp lại thăm dò chức năng hô hấp.
Chẩn đoán hen trong các bối cảnh khác
Bệnh hen nghề nghiệp và hen nặng hơn khi làm việc
Bệnh nhân với hen khởi phát ở tuổi trưởng thành cần được hỏi về tình trạng phơi nhiễm nghề nghiệp, và rằng bệnh hen của họ có tốt hơn khi họ tránh xa công việc không. Điều quan trọng là xác định chẩn đoán một cách khách quan (thường cần tham khảo chuyên gia) và loại trừ phơi nhiễm càng sớm càng tốt.
Phụ nữ mang thai
Cần hỏi tất cả phụ nữ mang thai và dự định mang thai về bệnh hen, và cho họ lời khuyên về tầm quan trọng của điều trị kiểm soát hen vì sức khỏe cả mẹ và bé.
Người già
Hen có thể không được chẩn đoán ở người già, do nhận thức kém, do định kiến rằng người già bình thường hay bị khó thở, thiếu tập thể dục, hay giảm hoạt động. Bệnh hen cũng có thể được chẩn đoán quá mức ở người già bởi nhầm lẫn với khó thở do suy tim trái hay bệnh tim do thiếu máu cục bộ. Nếu có tiền sử hút thuốc lá hay phơi nhiễm nhiên liệu sinh khối, COPD hay hội chứng chồng lấp hen-COPD nên được xem xét (xem bên dưới)
Người hút thuốc và người đã từng hút thuốc
Hen phế quản và COPD có thể cùng tồn tại hoặc chồng lấp (hội chứng chồng lấp hen-COPD), đặc biệt ở những người hút thuốc lá và người già. Bệnh sử và các kiểu triệu chứng và các ghi nhận trong tiền căn có thể giúp phân biệt bệnh hen với giới hạn dòng khí cố định trong COPD. Khi không chắc chắn trong chẩn đoán nên nhanh chóng chuyển bệnh sớm, vì chồng lấp hen COPD mang lại hậu quả xấu hơn bệnh hen hoặc COPD riêng lẻ. Chồng lấp hen COPD không phải là một bệnh đơn lẻ, mà thường được gây ra bởi nhiều cơ chế khác nhau. Có ít minh chứng chất lượng tốt về phương pháp điều trị cho các bệnh nhân này, vì họ thường bị loại khỏi các thử nghiệm lâm sàng. Tuy nhiên, do các rủi ro liên quan đến điều trị bằng thuốc giãn phế quản đơn độc ở bệnh nhân hen, bệnh nhân mắc COPD nên được điều trị với ít nhất ICS liều thấp (xem tr.20) nếu có tiền sử hen hoặc chẩn đoán hen.
Bệnh nhân bị ho như là triệu chứng hô hấp duy nhất
Có thể do hội chứng ho mãn tính đường hô hấp trên (“chảy dịch từ mũi sau”), viêm xoang mãn tính, trào ngược dạ dày thực quản (GERD), rối loạn chức năng dây thanh âm, viêm phế quản tăng bạch cầu ái toan, hay hen dạng ho. Hen dạng ho đặc trưng bởi ho và tăng phản ứng tính đường dẫn khí, và có bằng chứng về thay đổi chức năng hô hấp là cần thiết để chẩn đoán. Tuy nhiên, thiếu bằng chứng về sự thay đổi chức năng hô hấp tại thời điểm thăm dò không loại trừ bệnh hen. Các thăm dò chẩn đoán khác, xem Bảng 2 và Chương 1 của báo cáo GINA 2019, hoặc đề nghị bệnh nhân xin ý kiến chuyên gia.
Đánh giá bệnh nhân hen
Tận dụng mọi cơ hội để đánh giá bệnh nhân hen, đặc biệt khi họ có triệu chứng hay sau một đợt kịch phát gần đây, cũng như khi họ yêu cầu kê toa thuốc. Ngoài ra, phải lập kế hoạch kiểm tra định kỳ tối thiểu mỗi năm một lần.
Bảng 3. Đánh giá bệnh nhân hen như thế nào
|
1. Kiểm soát hen – đánh giá cả việc kiểm soát triệu chứng và yếu tố nguy cơ |
|
Đánh giá việc kiểm soát triệu chứng trong vòng 4 tuần qua (Bảng 4, trang 12) Xác định các yếu tố nguy cơ khác cho kết qủa xấu (Bảng 4) Đo chức năng hô hấp trước khi bắt đầu điều trị, 3-6 tháng sau và định kỳ, ví dụ ít nhất thực hiện hàng năm cho hầu hết bệnh nhân. |
|
Có bệnh đồng mắc không? |
|
Các bệnh bao gồm viêm mũi, viêm mũi xoang, trào ngược dạ dày thực quản (GERD), béo phì, ngưng thở tắc nghẽn khi ngủ, trầm cảm và lo âu. Bệnh đồng mắc nên được xác định vì chúng có thể góp phần làm tăng các triệu chứng hô hấp, cơn kịch phát và làm giảm chất lượng cuộc sống. Điều trị các bệnh này có thể làm việc xử trí hen phức tạp hơn. |
|
Vấn đề điều trị |
|
Ghi lại điều trị của bệnh nhân (Bảng 7, trang 19) và hỏi về các tác dụng phụ Quan sát bệnh nhân sử dụng bình hít, kiểm tra kỹ thuật của họ (trang 26) Thảo luận cởi mở và đồng cảm về tuân thủ điều trị (trang 26) Kiểm tra bệnh nhân có bảng kế hoạch hành động cho hen (trang 29) Hỏi người bệnh về quan điểm và mục tiêu của họ đối với bệnh hen |
Đánh giá việc kiểm soát hen như thế nào
Kiểm soát hen nghĩa là mức độ ảnh hưởng của hen có thể quan sát thấy được trên bệnh nhân, hoặc giảm đi, hoặc mất đi do điều trị. Kiểm soát hen gồm có hai vấn đề: kiểm soát triệu chứng và các yếu tố nguy cơ làm kết quả bệnh xấu hơn trong tương lai. Câu hỏi như là Đánh giá Kiểm soát Hen và Câu hỏi Kiểm Soát hen chỉ đánh giá kiểm soát triệu chứng.
Kiểm soát triệu chứng kém là gánh nặng đối với bệnh nhân và là nguy cơ cho cơn kịch phát. Các yếu tố nguy cơ là các yếu tố làm tăng các nguy cơ trong tương lai của người bệnh dẫn đến các cơn kịch phát (bùng phát), làm suy giảm chức năng hô hấp, hoặc dẫn đến tác dụng phụ của thuốc.
Bảng 4. Đánh giá việc kiểm soát triệu chứng và nguy cơ tương lai
|
A. Mức độ kiểm soát triệu chứng bệnh hen |
|||||
|
4 tuần qua, bệnh nhân có: |
|
Kiểm soát tốt |
Kiểm soát 1 phần |
Không kiểm soát |
|
|
Triệu chứng ban ngày hơn hai lần/tuần? |
Có □ Không □ |
Không có |
Có 1-2 |
Có 3-4 |
|
|
Bất kỳ đêm nào thức giấc do hen? |
Có □ Không □ |
||||
|
Cần thuôc giảm triệu chứng >2 lần/tuần? |
Có □ Không □ |
||||
|
Giới hạn bất kìhoạt động nào do hen? |
Có □ Không □ |
|
|
|
|
|
B. Các yếu tố nguy cơ làm bệnh hen xấu hơn |
|||||
|
Đánh giá các yếu tố nguy cơ ngay lúc chẩn đoán và định kỳ, ít nhất 1 – 2 năm / lần, đặc biệt đối với các bệnh nhân thường có cơn kịch phát. Đo FEV1 lúc bắt đầu điều trị, sau 3-6 tháng điều trị kiểm soát để ghi lại chức năng hô hấp tốt nhất, sau đó định kỳ để liên tục đánh giá nguy cơ. |
|||||
|
Có các triệu chứng hen không thể kiểm soát là một yếu tố nguy cơ quan trọng của các đợt kịch phát Các yếu tố nguy cơ đợt kịch phát có thể xác định được có khả năng phát sinh, kể cả ở bệnh nhân có một vài triệu chứng hen, bao gồm Thuốc: ICS không được chỉ định; kém tuân thủ ICS; kỹ thuật hít không đúng, sử dụng SABA cao (tỷ lệ tử vong tăng nếu > 1×200 liều-lọ/tháng). Bệnh đồng mắc: béo phì; viêm xoang mũi mãn tính; trào ngược dạ dày thực quản; dị ứng thức ăn đã xác định; lo lắng, trầm cảm, mang thai Phơi nhiễm: thuốc lá; tiếp xúc với chất gây dị ứng nếu nhạy cảm, ô nhiễm môi trường Bối cảnh: các vấn đề kinh tế xã hội quan trọng; Chức năng hô hấp: FEV1 thấp, đặc biệt nếu Các xét nghiệm khác: tăng bạch cầu ái toan trong đàm và máu, FENO tăng ở người trưởng thành bị dị ứng đang điều trị ICS. Yếu tố nguy cơ độc lập quan trọng khác của cơn kịch phát gồm: Đã được đặt nội khí quản hoặc hồi sức tích cực vì hen Có 1 hoặc nhiều đợt kịch phát nặng trong 12 tháng qua |
Có một hoặc nhiều các yếu tố nguy cơ làm tăng nguy cơ đợt kịch phát ngay cả khi các triệu chứng được kiểm soát tốt. |
||||
|
Yếu tố nguy cơ phát triển giới hạn luồng khí cố định bao gồm sinh non, sinh thiếu cân, sinh thừa cân; thiếu điều trị bằng ICS; tiếp xúc với khói thuốc lá, hóa chất độc hại, phơi nhiễm nghề nghiệp; FEV1 thấp; tăng tiết nhầy mãn tính; tăng bạch cầu ái toan trong đàm hoặc trong máu |
|||||
|
Yếu tố nguy cơ do tác dụng phụ của thuốc gồm: Toàn thân: thường xuyên dùng corticoid uống (OCS); ICS liều cao và/hoặc mạnh trong một thời gian dài; dùng kèm thuốc ức chế P450 Tại chỗ: ICS liều cao và/hoặc mạnh; kỹ thuật hít kém |
|||||
ICS: corticoid hít; OCS: corticosteroid đường uống; SABA: chất chủ vận b2 tác dụng ngắn
Vai trò của chức năng hô hấp trong giám sát hen như thế nào?
Một khi đã chẩn đoán hen, chức năng hô hấp rất hữu ích như một chỉ số quan trọng để xác định các nguy cơ tương lai. Các chỉ số này cần được ghi lại lúc chẩn đoán, sau 3-6 tháng điều trị và định kỳ sau đó. Hầu hết các bệnh nhân nên đo chức năng hô hấp ít nhất 1 – 2 năm / lần. Trẻ em và những người có nguy cơ kịch phát cao hoặc suy giảm chức năng hô hấp cần phải thực hiện thường xuyên hơn. Những bệnh nhân có ít hoặc nhiều triệu chứng liên quan đến chức năng hô hấp cần phải được thăm dò thêm.
Đánh giá mức độ nặng của hen thế nào?
Hiện nay, mức độ nặng của hen có thể được đánh giá hồi cứu dựa vào các mức độ điều trị (trang 19), cần thiết phải kiểm soát các triệu chứng và cơn kịch phát. Hen nhẹ là bệnh hen có thể được kiểm soát với Bậc điều trị 1 hoặc 2. Hen nặng là bệnh hen cần điều trị theo Bậc 5. Có thể có biểu hiện tương tự như hen không kiểm soát do không được điều trị.
Làm thế nào để đánh giá hen không kiểm soát
Hầu hết bệnh nhân đạt kiểm soát hen tốt nhờ điều trị kiểm soát định kỳ, nhưng một số bệnh nhân thì không và các thăm dò khác cần được thực hiện.
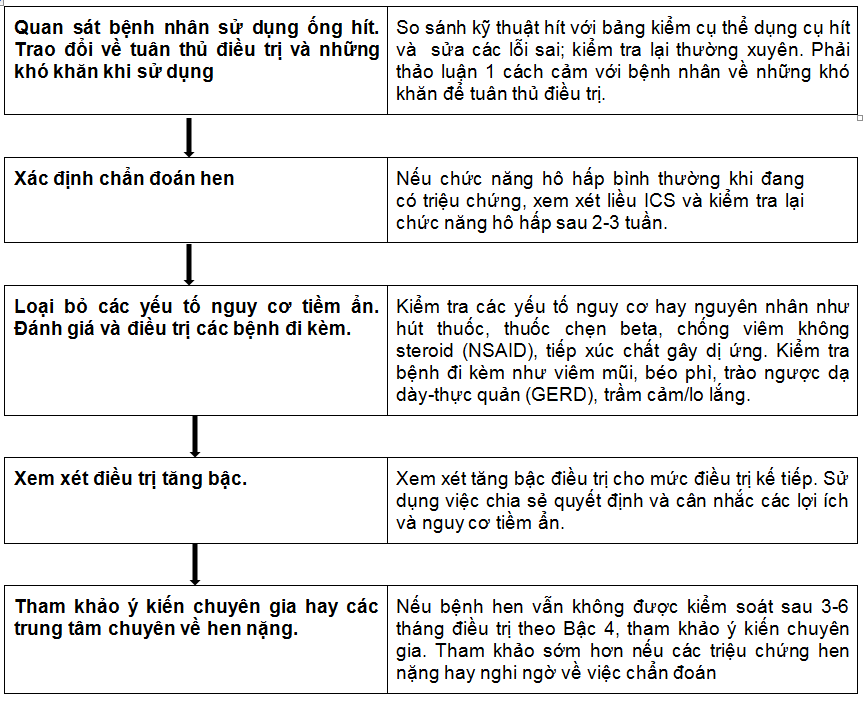
Bảng 5. Làm thế nào để đánh giá hen không kiểm soát ở tuyến cơ sở
Sơ đồ này trình bày các vấn đề thông thường trước nhất, nhưng các bước có thể thực hiện theo một trật tự khác nhau, phụ thuộc vào các nguồn lực và hoàn cảnh lâm sàng.
Xử trí hen phế quản
Các nguyên tắc chính
Các mục tiêu dài hạn trong xử trí hen là giảm nguy cơ và kiểm soát triệu chứng. Mục tiêu là giảm gánh nặng cho bệnh nhân và giảm các nguy cơ tử vong do hen, cơn kịch phát, tổn thương đường dẫn khí và các tác dụng phụ của thuốc. Các mục tiêu của bệnh nhân liên quan đến bệnh hen và cách điều trị cũng nên được xác định.
Các khuyến cáo ở mức độ dân số về các phương pháp điều trị bệnh hen “được ưa chuộng” tiêu biểu cho điều trị tốt nhất cho hầu hết các bệnh nhân trong dân số.
Các quyết định điều trị ở mức độ bệnh nhân nên tính đến bất kì các đặc điểm cá thể, yếu tố nguy cơ, các bệnh đồng mắc hay kiểu hình giúp dự đoán đáp ứng của người bệnh với điều trị trên cơ sở triệu chứng của họ, nguy cơ cơn kịch phát, cùng mục tiêu cá nhân, và các vấn đề thực tế của bệnh nhân như kỹ thuật hít thuốc, sự tuân thủ điều trị và khả năng chi trả.
Một sự cộng tác giữa bệnh nhân và người cung cấp dịch vụ chăm sóc sức khỏe là quan trọng trong xử trí bệnh hen hiệu quả. Việc huấn luyện nhân viên y tế về kỹ năng giao tiếp có thể sẽ tăng sự hài lòng của bệnh nhân, cho kết quả sức khỏe tốt hơn và giảm được việc sử dụng nguồn lực chăm sóc y tế.
Hiểu biết về sức khỏe – đó là khả năng bệnh nhân đạt được, thực hiện và hiểu được những thông tin sức khỏe cơ bản để đưa ra các quyết định về sức khỏe thích hợp – nên được tính đến trong giáo dục và quản lý bệnh hen.
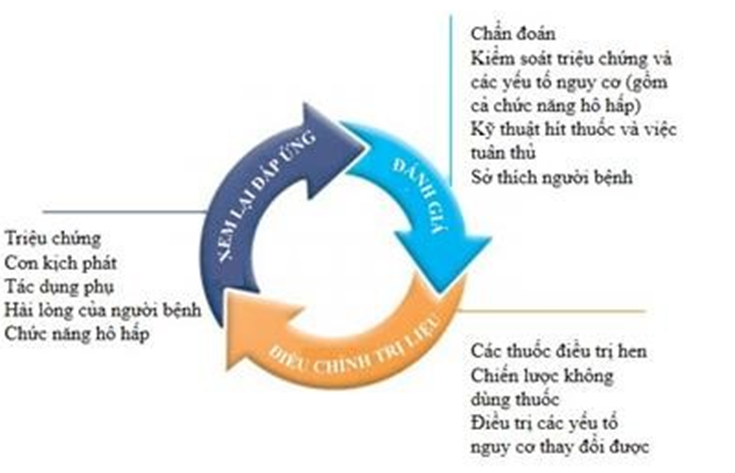
Vòng điều trị hen để giảm thiểu các nguy cơ và kiểm soát các triệu chứng
Xử lý hen bao gồm một chu kỳ liên tục để đánh giá, điều chỉnh điều trị và đánh giá đáp ứng (xem Bảng 6, tr.15).
Đánh giá bệnh nhân hen không chỉ bao gồm kiểm soát triệu chứng, mà còn các yếu tố nguy cơ và bệnh đồng mắc của bệnh nhân có thể góp phần vào gánh nặng bệnh tật và nguy cơ dẫn đến kết quả sức khỏe kém, hoặc có thể dự đoán đáp ứng điều trị của bệnh nhân. Các mục tiêu liên quan đến hen của bệnh nhân (và của cha mẹ của trẻ bị hen) cũng cần được gợi mở.
Điều trị để dự phòng các cơn hen kịch phát và kiểm soát triệu chứng bao gồm:
Thuốc: GINA hiện nay khuyến cáo rằng mọi người trưởng thành và thanh thiếu niên mắc bệnh hen nên dùng thuốc kiểm soát có chứa ICS để giảm nguy cơ các cơn kịch phát nặng, ngay cả ở những bệnh nhân có triệu chứng không thường xuyên. Mỗi bệnh nhân hen nên có một loại thuốc hít cắt cơn.
Xử trí các yếu tố nguy cơ có thể thay đổi được và các bệnh đồng mắc.
Các chiến lược và liệu pháp không dùng thuốc phù hợp.
Quan trọng là mỗi bệnh nhân cũng nên được đào tạo những kỹ năng cần thiết và được hướng dẫn tự xử trí bệnh hen, bao gồm:
Thông tin về bệnh hen
Các kỹ năng sử dụng thuốc hít (tr. 26)
Sự tuân thủ điều trị (tr. 26)
Lập kế hoạch hành động cho hen (tr. 29)
Tự giám sát triệu chứng và / hoặc lưu lượng đỉnh
Khám sức khỏe đều đặn (tr. 11)
Đáp ứng của bệnh nhân nên được đánh giá bất cứ khi nào điều trị được thay đổi. Đánh giá kiểm soát triệu chứng, các cơn kịch phát, tác dụng phụ, chức năng hô hấp và sự hài lòng của bệnh nhân (và cha mẹ đối với trẻ bị hen).
Hình 6. Vòng xử lý bệnh hen để ngăn chặn cơn kịch phát và kiểm soát triệu chứng
Những thay đổi chủ yếu tại khuyến nghị gina 2019 cho hen phế quản nhẹ
|
Từ năm 2019, để đảm bảo an toàn, GINA không còn khuyến nghị bắt đầu với điều trị chỉ dùng SABA. GINA khuyến nghị rằng tất cả người trưởng thành và thanh thiếu niên mắc bệnh hen nên được điều trị kiểm soát bằng thuốc có chứa ICS, để giảm nguy cơ cơn kịch phát nghiêm trọng và kiểm soát các triệu chứng. Bảng 7 (tr.19) hiển thị các tùy chọn bộ thuốc kiểm soát ICS mới. Hiện tại, chúng bao gồm: (đối với bệnh hen nhẹ) ICS-formoterol liều thấp * khi cần thiết, hoặc nếu không có sẵn, sử dụng ICS liều thấp bất cứ khi nào SABA† được sử dụng, hoặc ICS hoặc ICS-LABA thường xuyên mỗi ngày, cộng với SABA khi cần, hoặc điều trị duy trì và điều trị cắt cơn bằng ICS-formoterol, với thuốc cắt cơn là budesonideformoterol liều thấp hoặc BDP-formoterol. *Không ghi trên nhãn; bằng chứng chỉ với budesonide-formoterol; † Không ghi trên nhãn, kết hợp hoặc hít riêng. Để biết phạm vi liều ICS, xem Bảng 8, tr.20. |
Tại sao GINA thay đổi các khuyến nghị này?
Các khuyến nghị mới thể hiện tổng hợp chiến dịch 12 năm của GINA để có được bằng chứng cho các chiến lược mới trong điều trị hen nhẹ. Mục tiêu của chúng tôi là:
để giảm nguy cơ cơn kịch phát và tử vong liên quan đến hen, kể cả ở những bệnh nhân được gọi là hen nhẹ,
để cung cấp thông điệp nhất quán về các mục tiêu điều trị, bao gồm cả việc ngăn chặn các cơn kịch phát, trên phạm vi mức độ nặng của bệnh hen.
để tránh thiết lập một mô hình bệnh nhân phụ thuộc vào SABA sớm trong quá trình bệnh.
Thông tin bổ sung được cung cấp ở trang 21 về bằng chứng và lý do cho từng khuyến nghị mới trong Bước 1 và 2.
Tại sao có mối quan tâm về điều trị chỉ dùng SABA?
Nhiều hướng dẫn khuyến cáo rằng bệnh nhân bị hen nhẹ nên được điều trị chỉ bằng thuốc SABA khi cần thiết. Điều này có từ hơn 50 năm trước, khi bệnh hen chủ yếu được coi là một căn bệnh của phế quản. Tuy nhiên, viêm đường thở được tìm thấy ở hầu hết bệnh nhân bị hen, ngay cả ở những người có triệu chứng không liên tục hoặc không thường xuyên.
Mặc dù SABA giúp giảm nhanh các triệu chứng, nhưng điều trị chỉ bằng SABA có liên quan đến việc tăng nguy cơ cơn kịch phát và chức năng hô hấp thấp hơn. Sử dụng thường xuyên làm tăng phản ứng dị ứng và viêm đường dẫn khí. Việc sử dụng quá mức SABA (ví dụ ≥3 hộp được kê trong một năm) có liên quan đến việc tăng các cơn kịch phát nghiêm trọng và kê ≥12 hộp trong một năm có liên quan đến nguy cơ tử vong liên quan đến hen.
Bắt đầu điều trị hen
Để có kết quả tốt nhất, nên bắt đầu điều trị bằng ICS ngay khi có thể sau khi chẩn đoán hen được thực hiện, bởi vì:
Bệnh nhân bị hen dù nhẹ có thể có cơn kịch phát nghiêm trọng
ICS liều thấp làm giảm đáng kể việc nhập viện và tử vong vì hen
ICS liều thấp rất hiệu quả trong việc ngăn ngừa các cơn kịch phát nghiêm trọng, giảm triệu chứng, cải thiện chức năng hô hấp và ngăn ngừa co thắt phế quản do vận động thể lực, ngay cả ở những bệnh nhân bị hen nhẹ
Điều trị sớm bằng ICS liều thấp dẫn đến chức năng hô hấp tốt hơn so với khi các triệu chứng đã xuất hiện hơn 2 – 4 năm
Bệnh nhân không sử dụng ICS trải qua các cơn kịch phát nghiêm trọng nặng có chức năng hô hấp về lâu dài thấp hơn so với những người đã bắt đầu với ICS
Trong hen nghề nghiệp, loại bỏ sớm phơi nhiễm và điều trị sớm làm tăng khả năng phục hồi
|
Hầu hết bệnh nhân mắc bệnh hen không cần nhiều hơn ICS liều thấp, bởi vì ở cấp độ nhóm, hầu hết lợi ích, bao gồm cả việc ngăn chặn các cơn kịch phát, đều đạt được ở liều thấp. Đối với liều ICS, xem Bảng 8, tr.20. Đối với hầu hết bệnh nhân hen, điều trị kiểm soát có thể được bắt đầu bằng ICS-formoterol liều thấp khi cần (hoặc, nếu không có sẵn, ICS liều thấp bất cứ khi nào dùng SABA) hoặc với ICS liều thấp hàng ngày thông thường. |
Cân nhắc bắt đầu ở bước cao hơn (ví dụ: ICS trung bình / liều cao, hoặc ICS-LABA liều thấp) nếu trong hầu hết các ngày, bệnh nhân có các triệu chứng khó chịu vì hen; hoặc thức giấc vì hen một lần hoặc nhiều hơn trong một tuần.
Nếu biểu hiện hen ban đầu là hen nặng không kiểm soát hoặc với cơn kịch phát cấp tính, thực hiện một liệu trình ngắn corticoid uống (OCS) và bắt đầu điều trị thuốc kiểm soát thường xuyên (ví dụ: ICS-LABA liều trung bình).
Cân nhắc hạ bậc sau khi hen đã được kiểm soát tốt trong 3 tháng. Tuy nhiên, ở người lớn và thanh thiếu niên, không nên dừng hoàn toàn ICS.
Trước khi bắt đầu điều trị ban đầu
Ghi lại bằng chứng chẩn đoán hen, nếu có thể
Ghi lại kiểm soát triệu chứng và các yếu tố nguy cơ
Đánh giá chức năng hô hấp, khi có thể
Tập huấn cho bệnh nhân sử dụng ống hít đúng cách và kiểm tra kỹ thuật của họ
Lên lịch tái khám.
Sau khi bắt đầu điều trị ban đầu
Xem xét đáp ứng sau 2 – 3 tháng, hoặc theo mức độ khẩn cấp lâm sàng
Xem Bảng 7 để biết điều trị liên tục và các vấn đề quản lý quan trọng khác
Cân nhắc giảm bậc điều trị khi bệnh hen đã được kiểm soát tốt trong 3 tháng.
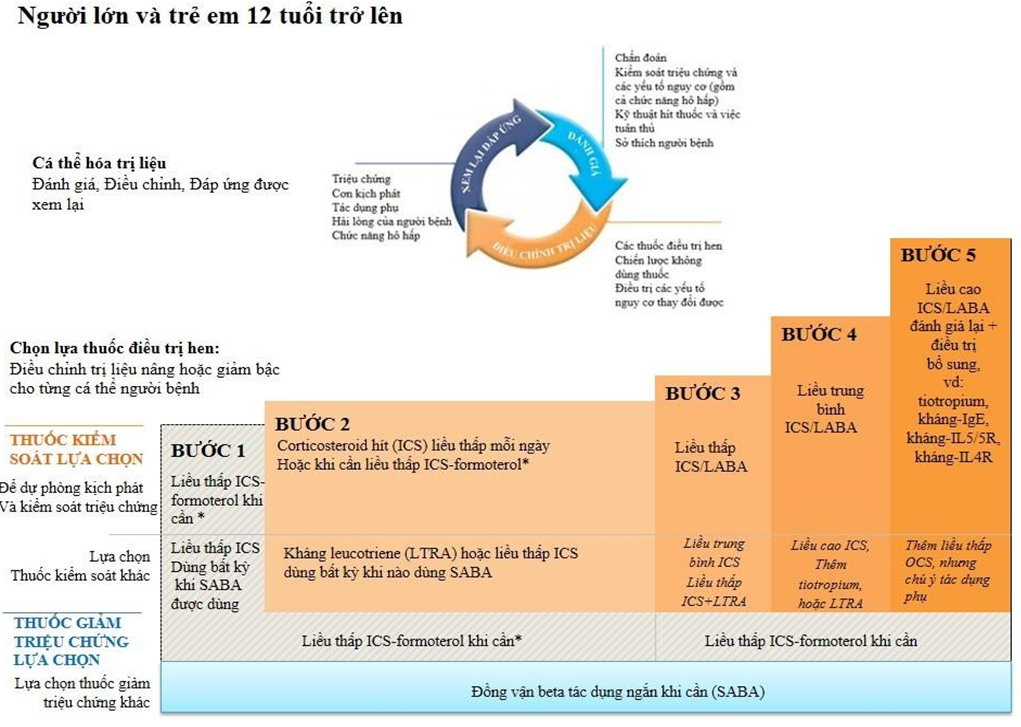
Bảng 7. Chiến lược điều trị hen GINA
Đối với trẻ em 6 –11 tuổi, phương pháp điều trị Bước 3 ưa thích là dùng ICS- LABA liều thấp hoặc ICS liều trung bình. Để biết thêm chi tiết về các khuyến nghị điều trị bao gồm ở trẻ em bằng chứng hỗ trợ và tư vấn lâm sàng về việc thực hiện ở các cộng đồng khác nhau, hãy xem báo cáo GINA 2019 đầy đủ (www.ginasthma.org). Để biết thêm chi tiết về các liệu pháp hỗ trợ Bước 5, xem Hướng dẫn bỏ túi GINA 2019 về Hen khó điều trị và hen nặng và kiểm tra tiêu chí đủ điều kiện với chi phí tại chỗ
Bảng 8. Liều thấp, trung bình và cao hàng ngày của corticosteroid dạng hít
|
ICS liều thấp cung cấp hầu hết các lợi ích lâm sàng cho hầu hết bệnh nhân. Tuy nhiên, đáp ứng của ICS khác nhau giữa các bệnh nhân, vì vậy một số bệnh nhân có thể cần dùng ICS liều trung bình nếu bệnh hen không được kiểm soát mặc dù có tuân thủ tốt và kỹ thuật hít đúng với ICS liều thấp. ICS liều cao rất cần thiết cho rất ít bệnh nhân và việc sử dụng lâu dài có liên quan đến việc tăng nguy cơ tác dụng phụ tại chỗ và toàn thân. Đây không phải là một bảng tương đương, nhưng ước tính so sánh lâm sàng, dựa trên các nghiên cứu có sẵn và thông tin sản phẩm. |
|||
|
Corticosteroid dạng hít
|
Người trưởng thành và thanh thiếu niên |
||
|
Thấp |
Trung bình |
Cao |
|
|
Beclometasone dipropionate (CFC)* |
200–500 |
>500–1000 |
>1000 |
|
Beclometasone dipropionate (HFA) |
100–200 |
>200–400 |
>400 |
|
Budesonide (DPI) |
200–400 |
>400–800 |
>800 |
|
Ciclesonide (HFA) |
80–160 |
>160–320 |
>320 |
|
Fluticasone furoate (DPI) |
100 |
n.a. |
200 |
|
Fluticasone propionate( DPI) |
100–250 |
>250–500 |
>500 |
|
Fluticasone propionate (HFA) |
100–250 |
>250–500 |
>500 |
|
Mometasone furoate |
110–220 |
>220–440 |
>440 |
|
Triamcinolone acetonide |
400–1000 |
>1000–2000 |
>2000 |
|
Corticosteroid dạng hít |
Trẻ từ 6 – 11 tuổi |
||
|
Thấp |
Trung bình |
Cao |
|
|
Beclometasone dipropionate (CFC)* |
100–200 |
>200–400 |
>400 |
|
Beclometasone dipropionate (HFA) |
50-100 |
>100-200 |
>200 |
|
Budesonide (DPI) |
100–200 |
>200–400 |
>400 |
|
Budesonide (nebules) |
250–500 |
>500–1000 |
>1000 |
|
Ciclesonide (HFA) |
80 |
>80-160 |
>160 |
|
Fluticasone propionate( DPI) |
100–200 |
>200–400 |
>400 |
|
Fluticasone propionate (HFA) |
100–200 |
>200–500 |
>500 |
|
Mometasone furoate |
110 |
≥220– |
≥440 |
|
Triamcinolone acetonide |
400–800 |
>800–1200 |
>1200 |
Liều lượng được tính bằng mcg. CFC: chlorofluorocarbon là chất đẩy; DPI: ống hít bột khô; HFA: hydrofluoroalkane là chất đẩy. * Bao gồm để so sánh với tài liệu cũ.
Đối với các chế phẩm mới, thông tin của nhà sản xuất nên được xem xét cẩn thận, vì các sản phẩm có cùng phân tử có thể không tương đương về mặt lâm sàng.
Tiếp cận từng bậc để điều chỉnh điều trị theo nhu cầu cá nhân bệnh nhân
Khi quá trình điều trị hen bắt đầu, các quyết định tiếp theo được đưa ra dựa trên một chu trình (Bảng 6, tr.15) để đánh giá bệnh nhân, điều chỉnh điều trị (dùng thuốc và không dùng thuốc) nếu cần và xem lại đáp ứng của bệnh nhân.
Các cách điều trị kiểm soát thích hợp ở mỗi bước cho người trưởng thành và thanh thiếu niên được tóm tắt bên dưới và ở Bảng 7 (tr. 19). Chi tiết, bao gồm cho trẻ em 6 – 11 tuổi, xem trong báo cáo đầy đủ GINA 2019. Xem Bảng 8 (tr. 20) để biết liều ICS.
Ở mỗi bước, các tùy chọn thuốc kiểm soát khác cũng được liệt kê, không hiệu quả như “thuốc kiểm soát ưu tiên”, nhưng có thể được xem xét cho bệnh nhân có các yếu tố nguy cơ cụ thể hoặc nếu thuốc kiểm soát ưu tiên không có sẵn.
Đối với những bệnh nhân bị hen không được kiểm soát tốt trong một điều trị đặc thù, tuân thủ, kỹ thuật hít và các bệnh đồng mắc nên được kiểm tra trước khi xem xét một loại thuốc khác trong cùng một bậc, hoặc trước khi tăng bậc điều trị.
Bậc 1
Thuốc kiểm soát ưu tiên: ics-formoterol liều thấp (không ghi trên nhãn) khi cần thiết
Khuyến cáo bậc 1 dành cho bệnh nhân có triệu chứng dưới hai lần một tháng và không có yếu tố nguy cơ kịch phát, nhóm hiếm khi được nghiên cứu.
ICS-formoterol liều thấp khi cần ở bậc 1 được hỗ trợ bởi bằng chứng gián tiếp từ một nghiên cứu lớn về budesonide-formoterol liều thấp khi cần so với điều trị chỉ dùng SABA ở bệnh nhân đủ điều kiện điều trị bậc 2 (O’Byrne và cs, NEJMed 2018; xem bên dưới).
Khi đưa ra khuyến nghị này, những cân nhắc quan trọng nhất là:
bệnh nhân có ít triệu chứng hen cách khoảng có thể có cơn kịch phát nghiêm trọng hoặc có thể gây tử vong (Dusser và cs, Allergy 2007)
giảm 64% các cơn kịch phát nghiêm trọng đã được tìm thấy trong nghiên cứu bậc 2 với budesonide-formoterol liều thấp khi cần thiết so với chỉ dùng SABA, với
ưu tiên tránh các thông điệp mâu thuẫn trong quá khứ, trong đó bệnh nhân ban đầu được yêu cầu sử dụng SABA để giảm triệu chứng, nhưng sau đó được nói (mặc dù điều trị này có hiệu quả từ quan điểm của họ) rằng họ cần giảm sử dụng SABA bằng cách sử dụng thuốc kiểm soát hàng ngày
thực tế là việc tuân thủ điều trị với ICS rất kém ở những bệnh nhân có các triệu chứng không thường xuyên, khiến họ có nguy cơ chỉ điều trị bằng SABA.
Tất cả các bằng chứng cho đến nay là với budesonide-formoterol liều thấp, nhưng BDPformoterol cũng có thể phù hợp. Những loại thuốc này được thiết lập tốt để duy trì và điều trị cắt cơn trong bậc 3 – 5, và không có dấu hiệu an toàn mới nào được nhận thấy trong các nghiên cứu thuốc dùng khi cần với budesonide-formoterol.
Các lựa chọn thuốc kiểm soát khác ở Bước 1
Sử dụng ICS liều thấp bất cứ khi nào sử dụng SABA (ngoài hướng dẫn): Ở Bước 1, bằng chứng lại là gián tiếp, từ các nghiên cứu với thuốc hít ICS và SABA riêng biệt hoặc kết hợp ở bệnh nhân đủ điều kiện Điều trị Bước 2 (xem bên dưới). Đối với khuyến nghị này, các cân nhắc quan trọng nhất là giảm nguy cơ bị cơn kịch phát nặng và khó đạt được sự tuân thủ tốt với ICS.
ICS liều thấp hàng ngày đã được GINA đề xuất kể từ năm 2014 trong Bước 1 để giảm nguy cơ bị cơn kịch phát nặng. Tuy nhiên, những bệnh nhân có triệu chứng ít hơn hai lần một tháng không có khả năng sử dụng ICS thường xuyên, khiến họ phải đối mặt với những rủi ro khi điều trị chỉ bằng SABA, do đó không còn được khuyến cáo. Trẻ em 6-11 tuổi
Sử dụng ICS bất cứ khi nào SABA được dùng là một lựa chọn khả thi, với bằng chứng gián tiếp từ nghiên cứu Bậc 2 với các ống hít riêng biệt cho thấy ít có cơn kịch phát hơn so với điều trị chỉ bằng SABA (Martinez và cs, Lancet 2011).
Bậc 2
Thuốc kiểm soát ưu tiên: ics liều thấp hàng ngày cộng với saba khi cần, hoặc dùng ics-formoterol liều thấp khi cần (ngoài hướng dẫn)
ICS liều thấp hàng ngày với SABA khi cần: có rất nhiều bằng chứng từ nghiên cứu ngẫu nhiên có đối chứng và các nghiên cứu quan sát cho thấy nguy cơ kịch phát nặng, nhập viện và tử vong giảm đáng kể khi sử dụng ICS liều thấp thường xuyên; các triệu chứng và co thắt phế quản do vận động thể lực cũng giảm. Các cơn kịch phát nặng được giảm một nửa ngay cả ở những bệnh nhân có triệu chứng 0-1 ngày một tuần (Reddel và cs, Lancet 2017).
Đối với khuyến nghị này, sự cân nhắc quan trọng nhất là giảm nguy cơ cơn kịch phát nặng, nhưng chúng tôi đã nhận ra các vấn đề về tuân thủ điều trị kém ở bệnh hen nhẹ, khiến bệnh nhân chỉ điều trị bằng SABA. Bác sĩ lâm sàng nên xem xét khả năng tuân thủ điều trị trước khi kê đơn ICS hàng ngày.
ICS-formoterol liều thấp khi cần (ngoài hướng dẫn): bằng chứng cho đến nay là với budesonide-formoterol liều thấp. Một nghiên cứu lớn ở bệnh hen nhẹ cho thấy giảm 64% các đợt kịch phát nặng so với chỉ dùng SABA (OByrne và cs, NEJMed 2018), và hai nghiên cứu lớn ở bệnh hen nhẹ cho thấy cơn kịch phát nặng không thua kém so với ICS thông thường (O’Byrne và cs, NEJMed 2018; Bateman và cs, NEJMed 2018).
Đối với khuyến nghị này, các cân nhắc quan trọng nhất là để ngăn chặn các cơn kịch phát nặng và tránh nhu cầu sử dụng ICS hàng ngày ở bệnh nhân hen nhẹ. Sự khác biệt nhỏ trong kiểm soát triệu chứng và chức năng hô hấp so với ICS hàng ngày được coi là ít quan trọng hơn, vì chúng ít hơn so với sự khác biệt quan trọng tối thiểu. Một nghiên cứu về co thắt phế quản do vận động thể lực với việc sử dụng budesonide-formoterol khi cần thiết và trước khi vận động cho thấy lợi ích tương tự như ICS hàng ngày (Lazarinis và cs, Thorax 2014).
Các lựa chọn thuốc kiểm soát khác ở Bước 2
ICS liều thấp được dùng bất cứ khi nào SABA được sử dụng, hoặc kết hợp hoặc hít riêng (không ghi trên nhãn). Hai nghiên cứu cho thấy cơn kịch phát nghiêm trọng giảm so với điều trị chỉ dùng SABA, một ở độ tuổi 5-18 tuổi với thuốc hít riêng biệt (Martinez et al, Lancet 2011) và một ở người trưởng thành kết hợp ICS-SABA (Papi et al, NEJMed 2007). Bằng chứng cho các cơn kịch phát tương tự hoặc ít hơn so với ICS hàng ngày đến từ cùng các nghiên cứu cộng với Calhoun et al (JAMA 2012) ở người lớn. Khi đưa ra khuyến nghị này, quan trọng hơn là để ngăn chặn các cơn kịch phát nghiêm trọng, và ít quan trọng hơn dành cho những khác biệt nhỏ trong kiểm soát triệu chứng và sự bất tiện khi phải mang theo hai ống hít.
Thuốc đối kháng thụ thể Leukotriene (LTRA) kém hiệu quả hơn so với ICS thông thường, đặc biệt trong ngăn chặn cơn kịch phát.
ICS-LABA liều thấp hàng ngày như liệu pháp ban đầu dẫn đến cải thiện triệu chứng và FEV1 nhanh hơn so với chỉ dùng ICS nhưng tốn kém hơn và tỷ lệ cơn kịch phát là giống nhau.
Đối với hen dị ứng chỉ theo mùa, cần có bằng chứng. Lời khuyên hiện tại là bắt đầu ICS ngay lập tức và chấm dứt 4 tuần sau khi kết thúc tiếp xúc.
Trẻ em 6-11 tuổi
Lựa chọn thuốc kiểm soát ưu tiên cho trẻ em ở Bước 2 là ICS liều thấp thông thường (xem Hộp 8 (tr.20) để biết khoảng liều ICS ở trẻ em). Các lựa chọn thuốc kiểm soát kém hiệu quả khác cho trẻ em là LTRA hàng ngày, hoặc dùng ICS liều thấp bất cứ khi nào dùng SABA (Martinez et al, Lancet 2011, thuốc hít riêng).
Bậc 3
Thuốc kiểm soát ưu tiên: duy trì ics-laba liều thấp cộng với saba khi cần, hoặc icsformoterol liều thấp và liệu pháp cắt cơn
Các khuyến nghị trong Bậc 3 không thay đổi so với năm 2018. Việc tuân thủ , kỹ thuật hít và bệnh đồng mắc nên được kiểm tra trước khi xem xét tăng bậc. Đối với những bệnh nhân bị hen không được kiểm soát khi sử dụng ICS liều thấp, phối hợp ICS-LABA liều thấp dẫn đến giảm ~ 20% nguy cơ cơn kịch phát và chức năng hô hấp cao hơn, nhưng ít khác biệt khi sử dụng thuốc cắt cơn. Đối với những bệnh nhân có cơn kịch phát ≥1 trong năm trước, việc điều trị duy trì và cắt cơn bằng BDP-formoterol hoặc BUD-formoterol liều thấp có hiệu quả hơn so với duy trì ICS-LABA hoặc ICS liều cao hơn với SABA khi cần trong việc giảm các cơn kịch phát nặng, với mức độ kiểm soát triệu chứng tương tự.
Các lựa chọn thuốc kiểm soát khác: ICS liều trung bình, hoặc ICS liều thấp cộng với LTRA. Đối với bệnh nhân trưởng thành bị viêm mũi dị ứng với mạt bọ nhà, hãy xem xét thêm liệu pháp miễn dịch dưới lưỡi (SLIT), với điều kiện FEV1 được dự đoán> 70%.
Trẻ em (6-11 tuổi): Thuốc kiểm soát ưu tiên cho nhóm tuổi này là ICS liều trung bình hoặc ICS-LABA liều thấp, có lợi ích tương tự.
Bậc 4
Thuốc kiểm soát ưu tiên: duy trì ics-formoterol liều thấp và liệu pháp cắt cơn, hoặc duy trì ics-laba liều trung bình cộng với saba khi cần
Mặc dù ở cấp độ nhóm, hầu hết lợi ích từ ICS đều đạt ở liều thấp, nhưng đáp ứng của ICS ở mỗi cá nhân khác nhau, và một số bệnh nhân bị hen không kiểm soát được với liều thấp ICSLABA mặc dù tuân thủ tốt và kỹ thuật đúng có thể có lợi từ việc tăng liều ICS lên mức trung bình.
Các lựa chọn thuốc kiểm soát khác bao gồm: tiotropium bổ sung bằng dụng cụ hít phun sương cho bệnh nhân ≥6 tuổi có tiền sử cơn kịch phát; LTRA bổ sung; hoặc tăng lên với ICSLABA liều cao, nhưng sau đó, hãy xem xét sự gia tăng các tác dụng phụ của ICS có thể có. Đối với bệnh nhân trưởng thành bị viêm mũi và hen dị ứng với mạt bọ nhà, hãy xem xét thêm SLIT, với điều kiện FEV1 được dự đoán >70%.
Trẻ em (6-11 tuổi): Tiếp tục thuốc kiểm soát và tham khảo lời khuyên của chuyên gia.
Bậc 5
Tham khảo khảo sát kiểu hình ± điều trị bổ sung
Bệnh nhân có các triệu chứng không kiểm soát và / hoặc các cơn kịch phát mặc dù điều trị Bậc 4 nên được đánh giá các yếu tố góp phần, các điều trị tối ưu hóa và được giới thiệu chuyên gia đánh giá bao gồm kiểu hình hen nặng và các điều trị bổ sung tiềm năng. Hướng dẫn bỏ túi GINA về Hen khó điều trị và Hen nặng phiên bản 2.0 2019 cung cấp một sơ đồ quyết định và hướng dẫn thực tế để đánh giá và quản lý hen ở người lớn và thanh thiếu niên. Hướng dẫn điều trị thông qua đàm, nếu có, sẽ cải thiện kết quả ở bệnh hen nặng vừa.
Các phương pháp điều trị bổ sung bao gồm tiotropium bằng dụng cụ hít phun sương cho bệnh nhân ≥6 tuổi có tiền sử cơn kịch phát; đối với hen dị ứng nặng, kháng IgE (tiêm dưới da omalizumab, ≥6 tuổi); và đối với hen bạch cầu ái toan nặng, kháng IL5 (tiêm dưới da mepolizumab, ≥6 năm hoặc tiêm tĩnh mạch reslizumab, ≥18 năm) hoặc kháng IL5R (tiêm dưới da benralizumab, ≥12 năm) hoặc kháng IL4R (tiêm dưới da dupilumab, 12 năm). Xem bảng chú giải (tr.33) và kiểm tra các tiêu chí đủ điều kiện tại chỗ để biết các liệu pháp bổ sung cụ thể.
Các lựa chọn khác: Một số bệnh nhân có thể được hưởng lợi từ corticoid uống (OCS) liều thấp nhưng tác dụng phụ toàn thân lâu dài thường gặp và nặng nề.
Xem xét lại đáp ứng và điều chỉnh điều trị
Bao lâu thì bệnh nhân hen được tái khám?
Các bệnh nhân tốt nhất nên được tái khám trong 1-3 tháng sau khi bắt đầu điều trị và mỗi 312 tháng sau đó, ngoại trừ trường hợp thai nghén nên được xem lại sau mỗi 4-6 tuần. Sau mỗi đợt kịch phát, cần phải có kế hoạch tái khám trong vòng 1 tuần. Tần suất tái khám phụ thuộc vào mức độ kiểm soát triệu chứng hen ban đầu của bệnh nhân, các yếu tốt nguy cơ, đáp ứng của người bệnh với điều trị trước đó và khả năng cũng như thiện chí của họ tham gia vào việc tự quản lý kèm với kế hoạch hành động.
Tăng bậc điều trị hen
Bệnh hen là một bệnh có nhiều thay đổi, nên việc điều chỉnh điều trị kiểm soát định kỳ bởi bác sĩ lâm sàng và/hoặc bệnh nhân là cần thiết.
Duy trì tăng bậc (ít nhất 2-3 tháng): nếu các triệu chứng và/hoặc cơn kịch phát vẫn còn mặc dù điều trị kiểm soát trong 2-3 tháng, đánh giá các vấn đề phổ biến sau đây trước khi xem xét tăng bậc kế tiếp: o Kỹ thuật hít không đúng o Không tuân thủ o Các yếu tố nguy cơ điều chỉnh được, ví dụ: hút thuốc o Các triệu chứng do các bệnh đồng mắc, ví dụ: viêm mũi dị ứng
Tăng bậc ngắn hạn (1-2 tuần) bởi bác sĩ lâm sàng hoặc bệnh nhân với một bảng kế hoạch hành động hen (tr. 29); ví dụ: trong đợt nhiễm siêu vi hoặc tiếp xúc với chất gây dị ứng.
Điều chỉnh hàng ngày bởi người bệnh cho bệnh nhân được chỉ định beclometasone/formoterl liều thấp hoặc duy trì bằng budesonide/formoterol và điều trị cắt cơn.
Giảm bậc điều trị khi hen được kiểm soát tốt
Xem xét giảm bậc điều trị khi kiểm soát tốt hen đã đạt được và duy trì trong 3 tháng, nhằm đạt điều trị tối thiểu mà vẫn kiểm soát được cả triệu chứng và cơn kịch phát và giảm thiểu tác dụng phụ.
Chọn thời gian thích hợp để giảm bậc điều trị (không có nhiễm trùng hô hấp, bệnh nhân không đi du lịch, không mang thai)
Ghi nhận tình trạng cơ bản (kiểm soát triệu chứng và chức năng hô hấp), cung cấp một kế hoạch hành động bệnh hen, giám sát chặt chẽ, và đăng ký đợt tái khám tiếp theo Giảm bậc thông qua các phương thức có sẵn để giảm liều ICS từ 25-50% cách mỗi 2-3 tháng (xem bảng 3-9 trong báo cáo GINA 2019 phiên bản đầy đủ cho các chi tiết làm thế nào giảm bậc điều trị kiểm soát khác nhau)
Nếu bệnh hen được kiểm soát tốt khi sử dụng ICS hoặc LTRA liều thấp, ICS-formoterol liều thấp khi cần là một lựa chọn giảm bậc dựa trên hai nghiên cứu lớn với budesonideformoterol ở người lớn và thanh thiếu niên (O’Byrne và cs, NEJMed 2018 ; BHRan và cs,
NEJMed 2018). Các nghiên cứu nhỏ hơn đã chỉ ra rằng sử dụng ICS liều thấp bất cứ khi nào sử dụng SABA (thuốc hít kết hợp hoặc riêng biệt) có hiệu quả hơn như một chiến lược giảm bậc điều trị so với chỉ dùng SABA (Papi và cs, NEJMed 2007; Martinez và cs, Lancet 2011).
Không ngưng hoàn toàn ICS ở người lớn hay thiếu niên đã được chuẩn đoán hen trừ khi cần được yêu cầu tạm thời để xác định chẩn đoán hen.
Đảm bảo việc sắp xếp đợt tái khám tiếp theo.
Kỹ năng dùng thuốc hít và tuân thủ điều trị
Tập huấn rèn luyện kỹ năng để sử dụng hiệu quả các dụng cụ thuốc dạng hít
Đa số bệnh nhân (80%) không thể sử dụng ống thuốc hít đúng cách. Điều này góp phần làm kiểm soát triệu chứng kém và tăng số đợt kịch phát. Để đảm bảo sử dụng thuốc hít hiệu quả:
Chọn lựa dụng cụ thích hợp nhất cho bệnh nhân trước khi kê toa: cân nhắc loại thuốc sử dụng, các vấn đề thể chất như là viêm khớp, các kỹ năng của bệnh nhân và chi phí; đối với ICS dạng xịt định liều cần phải kê toa buồng đệm kèm.
Kiểm tra kỹ thuật hít mỗi khi có cơ hội. Yêu cầu bệnh nhân thực hiện cách họ sử dụng ống hít. Kiểm tra kỹ thuật của họ dựa vào bảng kiểm chuyên biệt của dụng cụ.
Sửa lỗi bằng cách minh họa kỹ thuât, chú ý các bước không đúng. Kiểm tra lại kỹ thuật hít lần nữa, kiểm tra lại 2-3 lần nếu cần thiết.
Khẳng định rằng bạn có bảng kiểm tra mỗi loại ống hít bạn kê toa, và bạn có thể minh họa kỹ thuật chính xác trên các dụng cụ này.
Thông tin về các dụng cụ hít và các kỹ thuật sử dụng có thể được tìm thấy trên trang web GINA (www.ginasthma.org) và trang web ADMIT (www.admit-inhalers.org).
Kiểm tra và cải thiện việc tuân thủ các thuốc điều trị hen
Khoảng 50% người lớn và trẻ em không dùng thuốc kiểm soát hen được kê toa. Tuân thủ kém góp phần kiểm soát triệu chứng kém và cơn kịch phát. Điều này có thể do không chủ ý (như do tính hay quên, do chi phí, do hiểu nhầm) và/hoặc do chủ quan (như là không nhận thấy sự cần thiết điều trị, sợ các tác dụng phụ, các vấn đề văn hóa, chi phí).
Xác định bệnh nhân với các vấn đề tuân thủ điều trị:
Hỏi một cách đồng cảm, ví dụ: “Hầu hết các bệnh nhân không hít thuốc như kê theo toa. Trong 4 tuần qua, mấy ngày trong tuần bạn đã hít thuốc? 0 ngày nào trong tuần, 1 hoặc 2 ngày [vâng vâng…]?”, hoặc “Bạn thấy dùng thuốc hít vào buổi sáng hay buổi tối dễ nhớ hơn?”
Kiểm tra việc sử dụng thuốc, từ ngày kê toa, đếm số ngày hít /số liều, các ghi nhận khác
Hỏi thăm xem quan điểm và lòng tin của bệnh nhân về bệnh hen và thuốc men
Chỉ một số ít can thiệp vào việc tuân thủ điều trị được nghiên cứu kỹ trong hen cải thiện sự tuân thủ trong các nghiên cứu thế giới thật.
Chia sẻ việc ra quyết định chọn lựa liều lượng và loại thuốc
Nhắc nhở các liều thuốc đã bỏ lỡ
Giáo dục toàn diện về hen trong các lần thăm khám tại nhà thực hiện bởi điều dưỡng chuyên về hen
Bác sĩ lâm sàng xem xét phản hồi ghi nhận lại trong hồ sơ thuốc của bệnh nhân
Một chương trình nhận giọng nói tự động với tin nhắn điện thoại kích hoạt khi đến hạn hoặc quá hạn chu kỳ thuốc.
Liệu phát kiểm soát trực tiếp quan sát tại trường bằng cách giám sát qua phương tiện truyền thông y khoa.
Xử trí các yếu tố nguy cơ có thể điều chỉnh được
Nguy cơ đợt kịch phát có thể được giảm thiểu bằng cách tối ưu hóa thuốc điều trị hen và bằng cách xác định và điều trị các yếu tố nguy cơ điều chỉnh được. Một số ví dụ về các nguy cơ điều chỉnh được với các bằng chứng xác đáng có giá trị cao là:
Hướng dẫn tự xử trí: tự giám sát triệu chứng và/hoặc lưu lượng đỉnh (PEF), lập kế hoạch hành động hen bằng văn bản (tr. 29), và thăm khám định kỳ
Sử dụng phương thức điều trị giúp giảm thiểu những đợt kịch phát: chỉ định thuốc kiểm soát hen có chứa ICS, theo ngày, hoặc dành cho hen nhẹ, ICS-formoterol khi cần. Đối với những bệnh nhân có 1 hoặc nhiều đợt kịch phát trong năm qua, xem xét duy trì ICS/formoterol liều thấp và dùng thuốc cắt cơn
Tránh tiếp xúc với khói thuốc lá
Xác định dị ứng thức ăn: tránh các thức ăn xác định gây dị ứng; đảm bảo luôn sẵn có thuốc tiêm epinephrine khi sốc phản vệ
Đối với bệnh nhân hen nặng: gửi đến trung tâm chuyên khoa, nếu có thể, để xem xét thêm bổ sung thuốc và / hoặc việc điều trị được hướng dẫn bởi phân tích đàm.
Biện pháp can thiệp và chiến lược không dùng thuốc
Ngoài thuốc, những phương pháp điều trị và chiến lược khác có thể được xem xét nếu xác đáng, giúp hỗ trợ kiểm soát triệu chứng và giảm thiểu nguy cơ. Một số ví dụ về các bằng chứng xác đáng giá trị cao là:
Tư vấn cai thuốc lá: mỗi lần khám bệnh, khuyến khích mạnh mẽ những người hút thuốc bỏ thuốc lá. Cung cấp tiếp cận tư vấn và các nguồn lực. Khuyên các bậc cha mẹ và người chăm sóc loại bỏ việc hút thuốc trong phòng/xe ô tô sử dụng cho trẻ bị hen
Hoạt động thể chất: khuyến khích những người có bệnh hen tham gia vào các hoạt động thể chất thường xuyên vì lợi ích sức khỏe chung. Tư vấn về xử trí co thắt phế quản do tập luyện • Hen nghề nghiệp: hỏi tất cả các bệnh nhân bị hen khởi phát ở tuổi trưởng thành về bệnh sử công việc. Xác định và loại bỏ các yếu tố nhạy cảm nghề nghiệp càng sớm càng tốt. Gửi bệnh nhân đến chuyên gia tư vấn, nếu có thể.
Thuốc kháng viêm không steroid (NSAID) bao gồm aspirin: luôn luôn phải hỏi về bệnh hen trước khi kê toa.
Mặc dù chất gây dị ứng có thể góp phần vào triệu chứng hen ở những bệnh nhân nhạy cảm, tránh chất gây dị ứng không được khuyến cáo như là một chiến lược chung của bệnh hen. Vì những chiến lược này thường rất phức tạp và đắt tiền và không có phương pháp giá trị để xác định những bệnh nhân nào có khả năng được hưởng lợi.
Một số yếu tố khởi phát triệu chứng hen phổ biến (hoạt động thể lực, cười lớn) không nên tránh, và những yếu tố khác (ví dụ nhiễm siêu vi đường hô hấp, stress) là khó tránh khỏi và cần được xử trí khi xảy ra.
Điều trị cho dân số hoặc tình huống đặc biệt
Phụ nữ có thai: kiểm soát hen thường thay đổi trong suốt thai kỳ. Đối với cả mẹ và bé, lợi ích khi bệnh hen được điều trị tích cực sẽ vượt trội so với nguy cơ tiềm tàng của các thuốc kiểm soát hen thường dùng và thuốc cắt cơn. Điều chỉnh hạ liều có ưu tiên thấp trong thai kỳ. Cơn kịch phát cần được điều trị tích cực.
Viêm mũi và viêm xoang thường cùng tồn tại với hen. Viêm mũi xoang mãn tính thường kèm hen nặng hơn. Điều trị viêm mũi dị ứng hoặc viêm xoang mũi mãn tính giúp giảm triệu chứng ở khoang mũi nhưng không cải thiện kiểm soát hen.
Béo phì: để tránh điều trị quá mức hoặc dưới mức, điều quan trọng là cần phải đề cập đến chẩn đoán hen ở người béo phì. Hen khó kiểm soát hơn ở người béo phì. Giảm cân nên được đưa vào kế hoạch điều trị cho bệnh nhân béo phì bị hen; thậm chí giảm cân 5-10% có thể cải thiện kiểm soát hen.
Người lớn tuổi: bệnh đi kèm và điều trị làm xử trí hen có thể trở nên phức tạp hơn. Các yếu tố như viêm khớp, thị lực, lưu lượng hít vào và sự phức tạp của các phương thức điều trị nên được xem xét khi lựa chọn thuốc và dụng cụ hít.
Trào ngược dạ dày thực quản (GERD) thường gặp trong hen. Triệu chứng trào ngược dạ dày cần được điều trị vì lợi ích sức khỏe chung, nhưng không có lợi ích khi điều trị trào ngược không triệu chứng trong hen.
Lo lắng và trầm cảm: thường thấy ở những người bị hen và làm các triệu chứng và chất lượng cuộc sống xấu hơn. Bệnh nhân cần được hỗ trợ để phân biệt giữa các triệu chứng lo âu với triệu chứng hen phế quản.
Bệnh hô hấp kịch phát do aspirin (AERD): tiền sử cơn kịch phát sau khi uống aspirin hoặc các thuốc kháng viêm không steroid (NSAID) là gợi ý cao. Bệnh nhân thường có hen nặng và polyp mũi. Khẳng định chẩn đoán AERD đòi hỏi phải được thực hiện ở các trung tâm chuyên ngành có các thiết bị hồi sức tim phổi, nhưng tránh dùng NSAID có thể khuyến cáo dựa trên tiền sử bệnh rõ ràng. ICS là điều trị chính yếu, nhưng corticoid uống (OCS) có thể cần thiết; LTRA cũng có thể hữu ích. Giải mẫn cảm dưới sự chăm sóc đặc biệt đôi khi hiệu quả. Dị ứng thức ăn và sốc phản vệ: dị ứng thức ăn rất hiếm khi làm khởi phát các triệu chứng hen. Cần phải được đánh giá bằng các thăm dò chuyên khoa. Xác định dị ứng thức ăn là một yếu tố nguy cơ tử vong liên quan đến hen. Kiểm soát tốt hen là điều cần thiết; bệnh nhân cũng cần phải có một kế hoạch tránh sốc phản vệ và cần được hướng dẫn các chiến lược phòng tránh thích hợp và sử dụng epinephrine tiêm. Phẫu thuật: bất cứ lúc nào có thể, việc kiểm soát tốt hen cần thực hiện trước khi phẫu thuật. Đảm bảo rằng việc điều trị kiểm soát hen được duy trì trong suốt thời gian phẫu thuật. Bệnh nhân dùng ICS liều cao dài ngày, hoặc dùng corticoid uống (OCS) hơn 2 tuần trong 6 tháng qua, nên thêm hydrocortisone trong lúc mổ để giảm nguy cơ cơn suy vỏ thượng thận cấp.
Cơn hen kịch phát (bùng phát)
Cơn hen kịch phát hay bùng phát là đợt cấp hoặc bán cấp xấu đi của triệu chứng và chức năng hô hấp so với tình trạng bình thường của bệnh nhân; đôi khi đây có thể là biểu hiện đầu tiên của hen.
Trong các cuộc trao đổi với bệnh nhân, từ “kịch phát” thường dùng hơn. Các từ “đợt cấp”, “tấn công” và “hen cấp tính nặng” cũng thường dùng, nhưng những từ này có nghĩa khác nhau, đặc biệt đối với bệnh nhân.
Xử trí hen xấu đi hay cơn kịch phát nên được xem xét liên tục, từ việc bệnh nhân tự xử trí theo kế hoạch hành động hen, cho đến việc xử trí triệu chứng nặng ở tuyến cơ sở, phòng cấp cứu tại bệnh viện.
Xác định các bệnh nhân có nguy cơ tử vong do hen
Những bệnh nhân có đặc điểm cho thấy nguy cơ tử vong vì hen tăng nên được chú ý và thăm khám thường xuyên hơn. Những đặc điểm này bao gồm:
Tiền sử bệnh: Có tiền căn gần như tử vong phải đặt nội khí quản và thở máy, nhập viện và chăm sóc cấp cứu vì hen trong năm qua
Thuốc: Hiện không sử dụng ICS, hoặc không tuân thủ điều trị với ICS; Hiện đang sử dụng hoặc mới ngừng sử dụng corticoid uống (điều này cho thấy mức độ nghiêm trọng gần đây); Sử dụng quá mức các SABA, đặc biệt là hơn 1 lọ/tháng.
Các bệnh đồng mắc: tiền sử bệnh tâm thần hoặc các vấn đề tâm lý xã hội; dị ứng thức ăn được xác định ở bệnh nhân hen,
Thiếu một kế hoạch hành động hen
Lập kế hoạch hành động hen
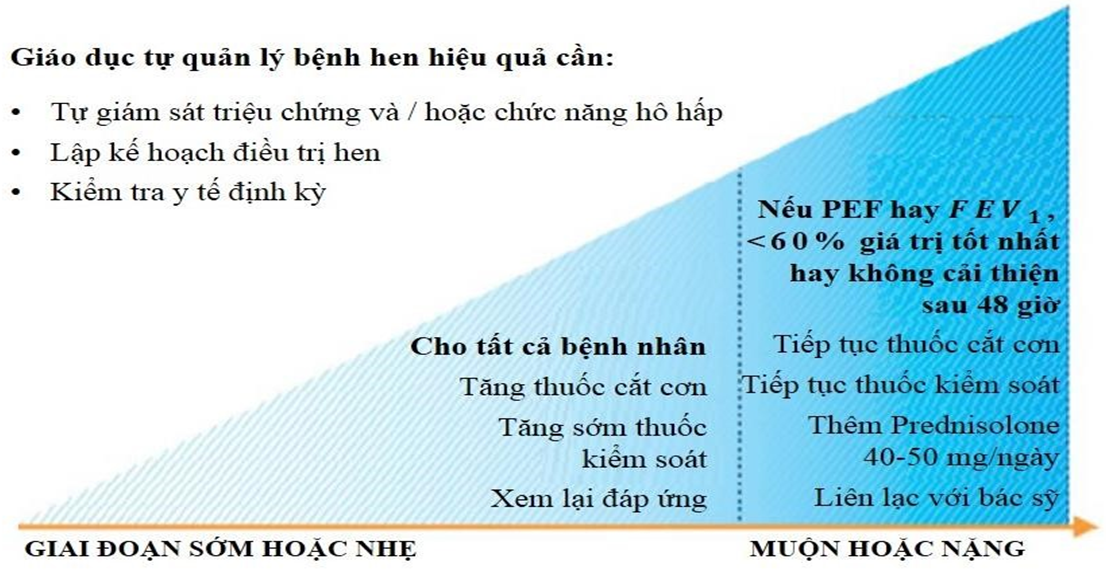
Tất cả các bệnh nhân cần được cung cấp một kế hoạch hành động hen phù hợp với mức độ kiểm soát hen và kiến thức sức khỏe, để bệnh nhân biết cách nhận biết và xử lý khi bệnh hen xấu đi.
Bảng 9: Tự xử trí hen theo kế hoạch hành động lập ra
Kế hoạch hành động hen nên bao gồm:
Các thuốc hen thường dùng của bệnh nhân
Khi nào và làm thế nào để tăng thuốc và bắt đầu dùng corticoid uống (OCS)
Làm thế nào để tiếp cận chăm sóc y tế nếu các triệu chứng không đáp ứng
Kế hoạch hành động có thể dựa vào triệu chứng và /hoặc lưu lượng đỉnh PEF (ở người lớn). Bệnh nhân có tình trạng xấu đi nhanh chóng nên được tư vấn tìm sự chăm sóc khẩn cấp ngay lập tức.
Thay đổi thuốc theo kế hoạch hành động hen (xem bảng gina 4-2)
Tăng tần suất sử dụng thuốc cắt cơn dạng hít (SABA, hoặc liều thấp ICS/formoterol); thêm buồng hít cho dạng phun định liều (MDI).
Tăng thuốc kiểm soát:Tăng nhanh thuốc kiểm soát, tùy vào thuốc kiểm soát và liệu pháp thường dùng, như sau:
ICS: Ở người lớn và thanh thiếu niên, liều gấp bốn lần. Tuy nhiên, ở trẻ em tuân thủ tốt, tăng 5x không hiệu quả ..
Duy trì ICS-formoterol: Duy trì gấp bốn lần Liều ICS-formoterol (đến liều formoterol tối đa 72 mcg / ngày).
Duy trì ICS-LABA khác: Tăng bậc công thức liều cao hơn, hoặc xem xét thêm thuốc hít ICS riêng biệt để đạt được liều ICS gấp bốn lần.
Duy trì và ICS-formoterol cắt cơn: Tiếp tục liều duy trì; tăng liều cắt cơn khi cần thiết (formoterol tối đa 72 mcg / ngày).
Corticosteroid đường uống (tốt nhất dùng thuốc vào buổi sáng, xem xét trước khi ngưng sử dụng):
Người lớn: prednisolone 40 – 50mg, thường là 5-7 ngày.
Đối với trẻ em: 1-2 mg /kg/ngày lên đến 40mg, thường là 3-5 ngày.
Việc giảm từ từ không cần thiết nếu dùng OCS dưới 2 tuần.
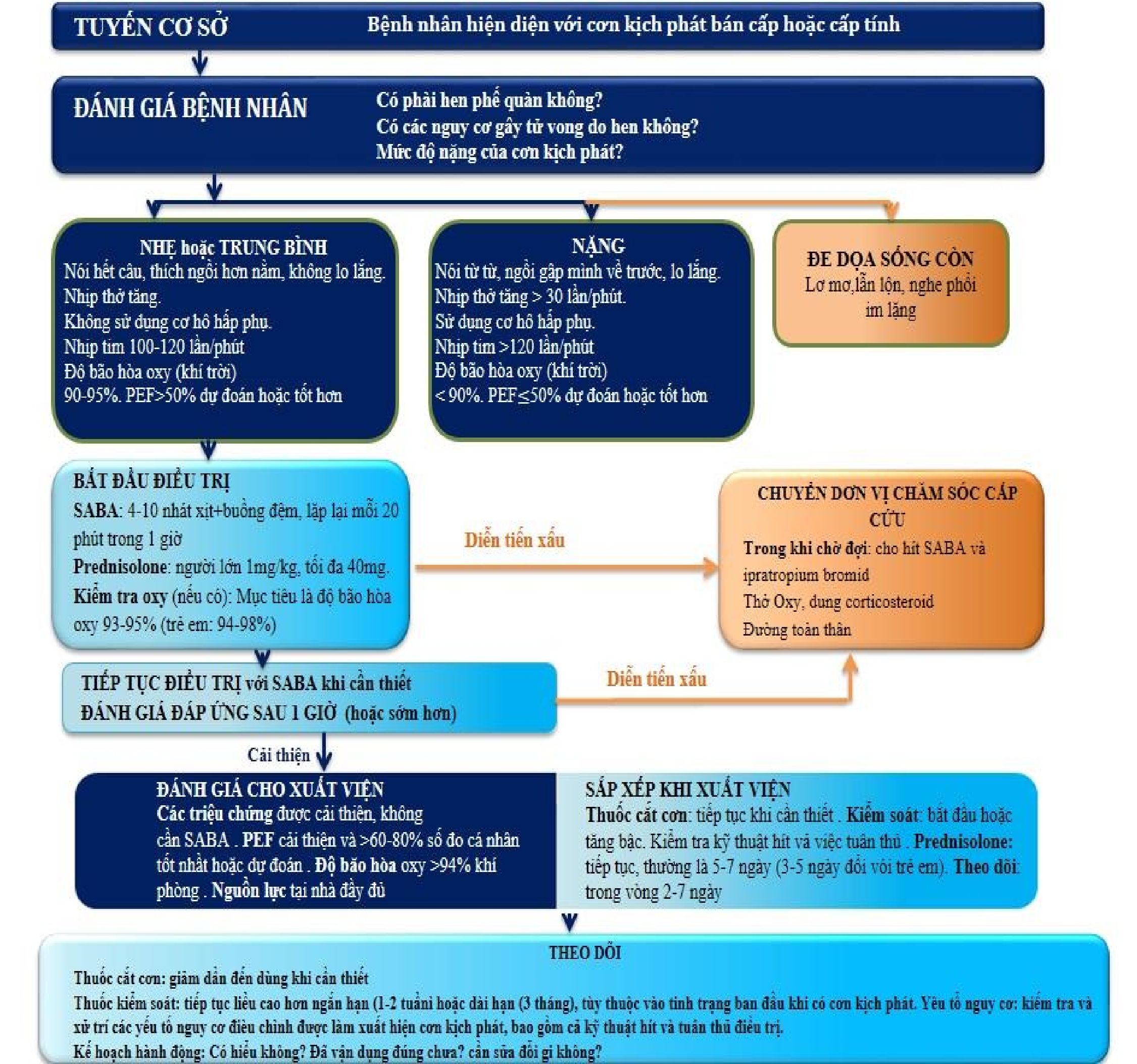
Xử trí cơn kịch phát tại cơ sở hoặc nơi cấp cứu
Đánh giá mức độ nặng của cơn kịch phát trong khi bắt đầu dùng SABA và thở oxy. Đánh giá chứng khó thở (bệnh nhân có thể nói thành câu, hoặc chỉ vài từ), nhịp thở, nhịp tim, độ bão hòa oxy và chức năng hô hấp (như là PEF). Kiểm tra phản ứng phản vệ.
Xem xét các nguyên nhân khác gây khó thở cấp tính (ví dụ: suy tim, rối loạn chức năng đường hô hấp trên, hít dị vật hoặc thuyên tắc phổi).
Sắp xếp chuyển ngay đến một cơ sở cấp cứu nếu có dấu hiệu cơn kịch phát nặng, hoặc đơn vị chăm sóc đặc biệt nếu bệnh nhân lơ mơ, lẫn lộn, hoặc nghe phổi im lặng. Đối với những bệnh nhân này, ngay lập tức cho hít SABA, hít ipratropium bromid, oxy và corticosteroid đường toàn thân.
Bắt đầu điều trị với liều SABA lặp lại (thường là bằng thuốc pMDI và buồng đệm), corticosteroid uống sớm, và kiểm soát lưu lượng oxy nếu có thể. Kiểm tra đáp ứng của các triệu chứng và độ bão hòa oxy thường xuyên, và đo chức năng hô hấp sau 1 giờ. Điều chỉnh oxy để duy trì độ bão hòa từ 93-95% ở người lớn và thanh thiếu niên (94-98% ở trẻ em 6-12 tuổi).
Bảng 10. Xử trí cơn hen kịch phát tại tuyến cơ sở
O2: oxygen; PEF: lưu lượng đỉnh thở ra; SABA: thuốc đồng vận beta2 giãn phế quản tác dụng ngắn hạn (liều sử dụng cho salbutamol)
Đối với các đợt kịch phát nặng, thêm ipratropium bromide, và xem xét cho SABA bằng máy phun khí dung. Tại các cơ sở cấp cứu, tiêm tĩnh mạch sulfat magiê có thể được xem xét nếu bệnh nhân không đáp ứng với điều trị tích cực ban đầu.
Không cần thực hiện chụp X-quang hoặc khí máu thường quy, hoặc kê toa kháng sinh, cho đợt cấp hen kịch phát.
Đánh giá đáp ứng
Theo dõi sát bệnh nhân và thường xuyên trong quá trình điều trị và điều chỉnh điều trị theo đáp ứng. Chuyển bệnh nhân đến cơ sở chăm sóc mức độ cao hơn nếu tình trạng xấu đi hoặc không đáp ứng.
Quyết định về việc cần thiết phải nhập viện dựa trên tình trạng lâm sàng, triệu chứng và chức năng hô hấp, đáp ứng điều trị, tiền căn và bệnh sử gần đây có các đợt kịch phát, và khả năng xử trí ở nhà.
Trước khi xuất viện, sắp xếp việc điều trị liên tục. Đối với hầu hết bệnh nhân, kê toa điều trị kiểm soát thông lệ (hoặc tăng liều hiện tại) để giảm nguy cơ các cơn kịch phát khác. Tiếp tục tăng liều kiểm soát trong 2-4 tuần, và giảm thuốc cắt cơn đến chỉ dùng khi cần. Kiểm tra kỹ thuật hít và tuân thủ điều trị. Cung cấp một kế hoạch hành động hen tạm thời.
Sắp xếp việc theo dõi sớm sau đợt kịch phát, trong vòng 2-7 ngày (cho trẻ em, trong 1 – 2 ngày làm việc). Xem xét giới thiệu để được tư vấn chuyên gia sớm cho các bệnh nhân hen sau khi nhập viện, hoặc thường xuyên nhập vào khoa cấp cứu.
Theo dõi sau đợt kịch phát
Các đợt cấp thường là biểu hiện của việc chăm sóc bệnh hen mãn tính thất bại, và là cơ hội để xem xét lại việc xử trí hen của người bệnh. Tất cả bệnh nhân phải được theo dõi thường xuyên bởi một đơn vị chăm sóc sức khỏe cho đến khi các triệu chứng và chức năng hô hấp trở lại bình thường.
Tận dụng cơ hội để xem xét lại:
Hiểu biết của bệnh nhân về nguyên nhân của đợt kịch phát
Các yếu tố nguy cơ thay đổi được cho đợt kịch phát, ví dụ hút thuốc lá
Hiểu biết về mục đích của sử dụng thuốc và kỹ thuật hít
Tuân thủ ICS và OCS có thể giảm sau khi xuất viện
Xem lại và chỉnh sửa bảng kế hoạch hành động hen
Thảo luận về việc sử dụng thuốc, việc tuân thủ với ICS và OCS có thể giảm xuống 50% trong vòng một tuần sau khi xuất viện.
Chương trình toàn diện sau xuất viện bao gồm tối ưu hóa việc xử trí kiểm soát, kỹ thuật hít, tự giám sát, tự kiểm soát, bảng kế hoạch hành động hen và thường xuyên xem xét hiệu quả chi phí và thường kết hợp với sự cải thiện đáng kể kết quả điều trị hen.
Giới thiệu cho chuyên gia tư vấn cần được xem xét cho những bệnh nhân đã nhập viện vì hen, hoặc những bệnh nhân quay trở lại điều trị vì cơn hen cấp.
Chú giải các nhóm thuốc điều trị hen
Để biết thêm chi tiết, xem báo cáo đầy đủ GINA 2019 và Phụ lục (www.ginasthma.org) và Thông tin sản phẩm từ các nhà sản xuất.
|
Thuốc |
Tác động và sử dụng |
Tác dụng phụ |
|
THUỐC KIỂM SOÁT HEN |
||
|
Corticosteroid hít (ICS) |
||
|
(bình xịt định liều MDI hoặc bình hít dạng bột DPI): beclometasone, budesonide, ciclesonide, fluticasone, propionate, fluticasone furoate, mometasone, triamcinolone. |
Thuốc chống viêm hiệu quả nhất cho bệnh hen. ICS làm giảm triệu chứng cải thiện chức năng hô hấp, cải thiện chất lượng cuộc sống và làm giảm nguy cơ cơn kịch phát và nhập viện hay tử vong do hen. ICS khác nhau về tiềm năng và khả dụng sinh học, nhưng đa số lợi điểm có được ở liều thấp [xem Bảng 8 (trang 20) cho liều thấp, trung bình và liều cao các ICS khác nhau]. |
Hầu hết các bệnh nhân sử dụng ICS không gặp tác dụng phụ. Tác dụng phụ tại chỗ bao gồm nhiễm nấm candida hầu họng và khàn tiếng. Sử dụng buồng đệm với MDI, và xúc lại với nước và phun ra sau khi xúc làm giảm tác dụng phụ tại chỗ. Liều cao dùng lâu dài làm tăng nguy cơ tác dụng phụ toàn thân như loãng xương, đục thủy tinh thể và tăng nhãn áp |
|
Phối hợp ICS và đồng vận beta giãn phế quản tác dụng dài (ICS/LABA) |
||
|
(dạng pMDI hoặc DPI): beclometasone/ formoterol, budesonide/formoterol, fluticasone furoate/ vilanterol, fluticasone propionate/formoterol, fluticasone propionate/ salmeterol, và mometasone/formoterol. |
Khi chỉ dùng liều thấp ICS không đạt được kiểm soát tốt hen, việc bổ sung LABA vào ICS cải thiện triệu chứng, chức năng hô hấp và làm giảm cơn kịch phát ở nhiều bệnh nhân hơn và nhanh hơn so với tăng gấp đôi liều ICS. Hai chế độ có thể dùng: phối hợp liều thấp beclometasone hoặc budesonide với formoterol liều thấp để duy trì và điều trị cắt cơn, và duy trì ICS-LABA với SABA làm thuốc cắt cơn. Điều trị duy trì và điều trị bằng thuốc với liều thấp ICS-formoterol làm giảm cơn kịch phát so với điều trị duy trì thông thường với SABA làm thuốc cắt cơn. |
Thành phần LABA có thể kết hợp với nhịp tim nhanh, nhức đầu hoặc vọp bẻ. Khuyến cáo hiện tại là LABA và ICS là an toàn cho bệnh hen khi dùng phối hợp. Không nên sử dụng LABA mà không phối hợp với ICS trong hen vì làm tăng nguy cơ tác dụng phụ nghiêm trọng. |
|
Kháng Leukotriene |
||
|
(viên): montelukast, pranlukast, zafirlukast, zileuton. |
Nhằm vào một phần của con đường viêm trong hen. Được dùng như một tùy chọn để điều trị kiểm soát, đặc biệt là ở trẻ em. Sử dụng một mình: ít hiệu quả hơn so với ICS liều thấp; thêm vào ICS: ít hiệu quả hơn so với ICS/LABA. |
Ít tác dụng phụ trong nghiên cứu kiểm soát giả dược ngoại trừ tăng men gan do dùng zileuton và zafirlukast. |
|
Chromone |
||
|
(dạng pMDI hay DPI): sodium cromoglycate và nedocromil sodium. |
Vai trò rất hạn chế trong điều trị dài hạn bệnh hen. Tác dụng chống viêm yếu, kém hiệu quả hơn so với ICS liều thấp. Yêu cầu duy trì dụng cụ hít kỹ lưỡng. |
Các tác dụng phụ không thường gặp nhưng gồm ho khi hít vào và khó chịu ở họng. |
|
THUỐC KIỂM SOÁT BỔ SUNG |
||
|
Kháng cholinergic tác dụng dài |
||
|
(tiotropium), ống hít, ≥ 6 tuổi *) |
Tùy chọn thêm vào Bậc 4 hoặc 5 dạng hít phun sương cho bệnh nhân có tiền sử cơn kịch phát dù đã dùng ICS ± LABA*. |
Tác dụng phụ không thường gặp nhưng gây khô miệng. |
|
Anti-IgE |
||
|
(omalizumab), tiêm dưới da [SC], ≥ 6 tuổi *) |
Một tùy chọn bổ sung cho bệnh nhân hen dị ứng nặng không kiểm soát khi dùng ICS-LABA * liều cao. Có thể được phép tự quản lý * |
Phản ứng tại chỗ tiêm thường gặp nhưng nhẹ. Sốc phản vệ hiếm gặp. |
|
Anti-IL5 và anti-IL5R |
||
|
(mepolizumab kháng IL5 [SC, ≥12 năm *] hoặc reslizumab [tiêm mạch: IV, ≥18 năm] hoặc benralizumab thụ thể kháng IL5 [SC, ≥12 năm] |
Tùy chọn bổ sung cho bệnh nhân hen suyễn bạch cầu ái toan nặng không kiểm soát được khi dùng ICS -LABA liều cao *
|
Đau đầu và phản ứng tại chổ tiêm thường gặp nhưng nhẹ. |
|
Anti-IL4R |
||
|
(dupilumab, SC, ≥12 năm *) |
Một tùy chọn bổ sung cho những bệnh nhân mắc bệnh bạch cầu ái toan nặng hoặc hen suyễn loại 2 không được kiểm soát khi sử dụng ICS-LABA liều cao hoặc cần duy trì OCS. Cũng được phê duyệt để điều trị viêm da dị ứng vừa và nặng. Có thể được phép tự quản lý * |
Phản ứng tại chỗ tiêm là phổ biến nhưng nhỏ. Bạch cầu ái toan máu xảy ra ở 4-13% bệnh nhân |
|
Corticosteroid đường toàn thân |
||
|
(viên,viên đặt hoặc tiêm bắp [IM] hoặc tiêm tĩnh mạch (IV): prednisone, prednisolone, methylprednisolone, hydrocortisone. |
Điều trị ngắn hạn (thường là 5-7 ngày ở người lớn), quan trọng trong điều trị cơn kịch phát cấp tính nghiêm trọng, với tác dụng rõ nét thấy được sau 4-6 giờ. Corticosteroid đường uống (OCS) là liệu pháp được ưa thích hơn điều trị tiêm bắp (IM) hoặc tiêm mạch (IV) và hiệu quả trong việc dự phòng cơn tái phát. Giảm liều dần là cần thiết nếu điều trị hơn 2 tuần. Điều trị dài hạn với OCS có thể cần cho bệnh nhân hen nặng, nhưng cần xem xét đến các tác dụng phụ. |
Dùng ngắn hạn: một số tác dụng phụ như rối loạn giấc ngủ, trào ngược dạ dày, thèm ăn, tăng đường huyết, thay đổi tính khí. Dùng dài hạn: nên giới hạn vì các nguy cơ tác dụng phụ toàn thân quan trọng như Đục thủy tinh thể, tăng nhãn áp, tăng huyết áp, tiểu đường, loãng xương ức chế tuyến thượng thận. Đánh giá nguy cơ loãng xương và điều trị thích hợp. |
|
THUỐC CẮT CƠN |
||
|
Đồng vận beta2 giãn phế quản-tác dụng ngắn dạng hít (SABA) |
||
|
(dạng pMDI, DPI và hiếm khi dùng dung dịch phun khí dung hoặc tiêm): salbutamol (albuterol), terbutaline. |
SABA dạng hít là thuốc được lựa chọn để giảm nhanh các triệu chứng hen và co thắt phế quản bao gồm trong cơn kịch phát cấp tính, điều trị trước cho cơn co thắt phế quản khi gắng sức. SABAs chỉ nên được sử dụng khi cần ở liều thấp nhất và số lần cần thiết. |
Run tay và nhịp tim nhanh thường được ghi nhận với lần đầu sử dụng SABA, nhưng khả năng dung nạp phát triển nhanh khi sử dụng thường xuyên. Sử dụng quá mức, hoặc đáp ứng kém cho thấy hen kiểm soát kém. |
|
ICS- formoterol liều thấp / |
||
|
(beclometasone / formoterol / hoặc budesonide / formoterol)
|
Budesonide-formoterol hoặc BDP formoterol liều thấp là thuốc cắt cơn cho bệnh nhân được chỉ định điều trị khi cần cho hen suyễn nhẹ, trong đó nó làm giảm đáng kể nguy cơ cơn kịch phát nghiêm trọng so với điều trị chỉ bằng SABA. Nó cũng được sử dụng làm thuốc cắt cơn cho bệnh nhân hen suyễn vừa – nặng được chỉ định điều trị duy trì và điều trị cắt cơn, trong đó nó làm giảm nguy cơ cơn kịch phát so với sử dụng SABA khi cần, với kiểm soát triệu chứng tương tự. |
Như ICS / LABA ở trên |
|
Kháng cholinergic tác dụng ngắn hạn |
||
|
(dạng MDI hoặc DPI): ví dụ ipratropium bromide, oxitropium bromide |
Dùng dài hạn: ipratropium là thuốc cắt cơn ít hiệu quả hơn SABA. Dùng ngắn hạn trong cơn hen cấp: ipratropium hít cùng với SABA làm giảm nguy cơ nhập viện. |
Khô miệng hoặc đắng miệng. |
Lời cám ơn
Hoạt động Sáng Kiến Toàn Cầu về Hen được sự ủng hộ bởi hoạt động của các Thành viên của Ban Giám Đốc và các Ban GINA (danh sách bên dưới) và bằng cách bán các sản phẩm GINA. Các thành viên các Ủy Ban GINA chịu trách nhiệm riêng cho những ý kiến và khuyến cáo được trình bày trong ấn phẩm này và các ấn phẩm khác của GINA.
Ủy ban khoa học gina (2019)
Helen Reddel *, Úc, Chủ tịch; Leonard Bacharier, Hoa Kỳ; Eric Bateman, Nam Phi.; Allan Becker, Canada; Louis-Philippe Boulet *, Canada; Guy Brusselle, Bỉ; Roland Buhl, Đức; Louise Fleming, Vương quốc Anh; Johan de Jongste, Hà Lan; J. Mark FitzGerald, Canada;
Hiromasa Inoue, Nhật Bản; Fanny Wai-san Ko, Hồng Kông; Jerry Krishnan *, Hoa Kỳ; Søren Pedersen, Đan Mạch; Aziz Sheikh, Vương quốc Anh.
Hội đồng quản trị gina (2019)
Louis-Philippe Boulet *, Canada, Chủ tịch; Eric Bateman, Nam Phi; Guy Brusselle, Bỉ; Alvaro
Cruz *, Brazil; J Mark FitzGerald, Canada; Hiromasa Inoue, Nhật Bản; Jerry Krishnan *, Hoa Kỳ; Mark Levy *, Vương quốc Anh; Jiangtao Lin, Trung Quốc; Søren Pedersen, Đan Mạch; Helen Reddel *, Úc; Arzu Yorgancioglu *, Thổ Nhĩ Kỳ.
Ủy ban phổ biến và triển khai gina (2019)
Mark Levy, Anh, Chủ tịch; các thành viên khác được chỉ định bởi dấu hoa thị (*) ở trên.
Hội đồng gina
Hội đồng GINA bao gồm các thành viên từ 45 quốc gia. Tên của họ được liệt kê trên trang web của GINA, www.ginasthma.org .
Giám đốc chương trình gina: rebecca decker, hoa kỳ ấn phẩm của gina
Chiến lược Toàn cầu về Xử trí và dự phòng Hen phế quản (cập nhật 2019). Báo cáo này cung cấp cách tiếp cận tổng hợp để điều trị hen có thể được điều chỉnh cho các hệ thống y tế. Báo cáo có một định dạng thân thiện với người sử dụng với nhiều bảng tóm tắt thực tế và biểu đồ lưu lượng để sử dụng trong thực hành lâm sàng. Báo cáo được cập nhật hàng năm.
Phụ lục GINA trực tuyến (cập nhật 2019). Thông tin chi tiết để hỗ trợ báo cáo GINA chính. Được cập nhật hàng năm
Hướng dẫn bỏ túi về xử trí và dự phòng hen và phòng ngừa cho người lớn và trẻ em trên 5 tuổi (cập nhật 2019). Tóm tắt cho những người chăm sóc sức khoẻ ban đầu, được sử dụng kết hợp với báo cáo GINA chính.
Hướng dẫn bỏ túi về xử trí và dự phòng hen phế quản ở trẻ em 5 tuổi trở xuống (cập nhật 2019). Bản tóm lược thông tin chăm sóc bệnh nhân mẫu giáo bệnh hen hoặc thở khò khẽ, được sử dụng kết hợp với báo cáo chính GINA 2019.
Chẩn đoán hen suyễn-hội chứng chồng lấp COPD (cập nhật năm 2018). Đây là bản sao độc lập của chương tương ứng trong báo cáo chính của GINA. Nó được đồng xuất bản bởi GINA và GOLD (Sáng kiến Toàn cầu về Bệnh phổi tắc nghẽn mãn tính, www.goldcopd.org).
Hỗ trợ thực hành lâm sàng và các công cụ thực hiện sẽ có trên trang web của GINA. Ấn phẩm GINA và các tài liệu khác có sẳn tại www.ginasthma.org