Can thiệp động mạch vành qua đường ống thông
Can thiệp ĐMV qua da được hiểu là qua ống thông, luồn dây dẫn (guidewire) qua tổn thương (hẹp, tắc) rồi đưa bóng và/hoặc stent lên để nong rộng chỗ hẹp/tắc và đặt stent để lưu thông lòng mạch. Can thiệp ĐMV đôi khi cũng đi kèm các thủ thuật đặc biệt khác như hút huyết khối, khoan phá mảng xơ vữa (rotablator)…
Chỉ định, chống chỉ định của can thiệp động mạch vành qua da
Chỉ định
Các chỉ định can thiệp ĐMV tùy thuộc và thể bệnh và các khuyến cáo hiện hành. Có thể tóm tắt một số chỉ định chính như sau:
Đau thắt ngực ổn định mà không khống chế được dù đã điều trị nội khoa tối ưu.
Đau thắt ngực ổn định, có bằng chứng của tình trạng thiếu máu cơ tim (nghiệm pháp gắng sức dương tính hoặc xạ hình tưới máu cơ tim dương tính) và tổn thương ở động mạch vành cấp máu cho một vùng lớn cơ tim.
Đau ngực không ổn định/nhồi máu cơ tim không có ST khả năng ở mà phân tầng nguy cơ từ vừa trở lên.
Nhồi máu cơ tim cấp có ST khả năng ở.
Đau thắt ngực xuất hiện sau khi phẫu thuật làm cầu nối chủ vành.
Có triệu chứng của tái hẹp mạch vành sau can thiệp động mạch vành qua da.
Chống chỉ định tương đối
Tổn thương không thích hợp cho can thiệp (ví dụ: Tổn thương nặng lan tỏa, tổn thương nhiều thân mạch vành, tổn thương đoạn xa…).
Tổn thương mạch vành có nguy cơ cao dẫn đến tử vong nếu động mạch vành đó bị tắc lại trong quá trình can thiệp.
Thể trạng dễ chảy máu nặng (số lượng tiểu cầu thấp, rối loạn đông máu…).
Bệnh nhân không tuân thủ điều trị trước và sau khi làm thủ thuật can thiệp.
Tái hẹp nhiều vị trí sau khi can thiệp.
Lưu ý : Nhiều bệnh nhân có chống chỉ định tương đối, nhưng can thiệp mạch vành qua da lại là lựa chọn điều trị duy nhất của họ.
Chuẩn bị
Chuẩn bị bệnh nhân
Cần đảm bảo bệnh nhân đã dùng đầy đủ thuốc chống ngưng tập tiểu cầu (aspirin, clopidogrel, ticagrelor, prasugrel…) trước thủ thuật can thiệp.
Kiểm tra lại các tình trạng bệnh đi kèm (ví dụ: Bệnh dạ dày), chức năng thận.
Tiền sử xuất huyết tiêu hóa, các bệnh rối loạn đông máu, dị ứng các thuốc điều trị và thuốc cản quang…
Chuẩn bị dụng cụ
Chuẩn bị bàn để dụng cụ.
Chuẩn bị bộ dụng cụ mở đường vào động mạch.
Ống thông can thiệp động mạch vành (guide): Các loại guide thông thường là EBU, JL, JR, AL, AR, XB, tùy theo đặc điểm giải phẫu của động mạch vành cần can thiệp và thói quen của thủ thuật viên.
Dây dẫn.
Bộ kết nối guide can thiệp với hệ thống manifold (khúc nối chữ Y).
Thiết bị để điều khiển dây dẫn: introducer và torque.
Bơm áp lực định liều: Dùng để tạo áp lực làm nở bóng hoặc stent theo một áp lực mong muốn.
Dây dẫn (guidewire) can thiệp động mạch vành. Có rất nhiều loại dây dẫn mạch vành. Chọn lựa dây dẫn tùy theo đặc điểm tổn thương động mạch vành và thói quen của thủ thuật viên.
Bóng nong động mạch vành: Chọn kích thước và loại bóng (áp lực thường, áp lực cao, bóng có lưỡi cắt – cutting balloon…) tùy theo đặc điểm tổn thương.
Stent: Stent được lựa chọn phù hợp với độ dài và đường kính tham chiếu của tổn thương, chọn stent phù hợp để đảm bảo che phủ hết tổn thương và đảm bảo độ áp thành tối đa.
Pha loãng thuốc cản quang và hút vào bơm áp lực. Pha loãng thuốc cản quang và nước muối sinh lý theo tỉ lệ 1:1.
Các loại thuốc dùng trong quá trình can thiệp và cấp cứu: Heparin không phân đoạn, nitroglycerin, adenosin, dobutamin, dopamin, atropin, xylocain, verapamil, thuốc ức chế GP IIb/IIIa…
Các phương tiện cấp cứu: Oxy mask, bóng, nội khí quản, máy sốc điện, bóng ngược dòng động mạch chủ, máy tạo nhịp tạm thời…
Các bước tiến hành
Bước 1: Đặt đường vào mạch máu
Đặt đường vào động mạch quay hoặc động mạch đùi (với introducer sheath)
Bước 2: Chụp động mạch vành
Bước 3: Đặt ống thông can thiệp (guiding catheter)
Sau khi chụp ĐMV chọn lọc, xác định tổn thương, xác định vị trí cần phải can thiệp.
Lên kế hoạch, chiến lược can thiệp.
Kết nối ống thông với hệ thống khóa chữ Y, manifold.
Trước khi đưa ống thông qua ống mở đường vào động mạch, flush dịch nhiều lần để đảm bảo không còn không khí trong hệ thống guiding – manifold – bơm thuốc cản quang.
Đặt ống thông can thiệp vào lòng động mạch vành tương tự kỹ thuật đặt ống thông chẩn đoán.
Kết nối đuôi ống thông can thiệp (guiding) với đường đo áp lực.
Bước 4: Tiêm heparin cho bệnh nhân
Trước khi đưa dụng cụ can thiệp vào mạch vành phải cho bệnh nhân dùng heparin. Liều heparin là 70 – 100 đơn vị/kg cân nặng tiêm tĩnh mạch. Nếu bệnh nhân đã chụp ĐMV đường mạch quay, đã được dùng đủ heparin thì không cần cho thêm.
Khi thủ thuật kéo dài, kiểm tra thời gian đông máu hoạt hoá (ACT). Mục tiêu là ACT từ 250 – 350 giây. Nếu ACT thấp phải bổ sung liều heparin. Trong thực hành, có thể cho thêm 1000 đơn vị heparin sau 1 giờ thủ thuật tiến hành.
Bước 5: Tiến hành can thiệp mạch vành
Uốn đầu dây dẫn (guidewire) can thiệp ĐMV (loại 0,014’’), gập một góc 45 – 60o, để có thể lái theo các nhánh ĐMV, qua tổn thương.
Luồn, lái dây dẫn can thiệp qua vị trí tổn thương, sau khi đầu dây dẫn đã qua tổn thương, tiếp tục đẩy dây dẫn tới đầu xa của động mạch vành (chú ý không đi vào nhánh nhỏ hoặc quá xa).
Tiến hành nong bóng để làm nở rộng lòng mạch vị trí tổn thương
Tùy thuộc vào mục đích (chỉ nong bóng đơn thuần, không đặt stent hoặc nong bóng kết hợp với đặt stent) mà chọn loại bóng có kích thước phù hợp với tổn thương.
Kết nối bóng với bơm áp lực có chứa thuốc cản quang pha loãng.
Luồn bóng vào dây dẫn và đẩy trượt bóng tới vị trí mong muốn, test lại bằng thuốc cản quang để đảm bảo vị trí chính xác của bóng.
Bơm bóng với áp lực theo hướng dẫn ở bảng áp lực, thời gian lên bóng tùy thuộc vào ý định của bác sĩ can thiệp, thường từ 10 – 30 giây.
Có thể bơm bóng và xẹp bóng nhiều lần tùy thuộc vào ý định của bác sĩ can thiệp.
Rút bóng nong ra khỏi hệ thống ống thông can thiệp.
Tiến hành đặt stent để tránh hiện tượng hẹp trở lại (recoil) của lòng động mạch vành sau khi nong bóng
Chọn loại stent phù hợp với chiều dài và đường kính tham chiếu của tổn thương vừa được nong bóng.
Luồn stent vào dây dẫn, nhẹ nhàng đẩy stent tới vị trí mong muốn, kết nối bơm áp lực định liều có thuốc cản quang pha loãng với đuôi stent, thử test nhiều lần ở các tư thế chụp khác nhau để đảm bảo vị trí chính xác tối ưu của stent.
Làm nở stent với áp lực theo bảng áp lực và chỉ định của bác sĩ can thiệp.
Kiểm tra xem stent đã nở tốt hay không. Nếu stent chưa nở tốt theo lòng mạch có thể sử dụng bóng loại chịu được áp lực cao nong lại stent để đảm bảo stent áp sát thành động mạch tốt nhất.
Sau khi đã đặt stent, chụp lại động mạch vành để đảm bảo không có biến chứng (tách thành động mạch vành, dòng chảy chậm…). Sau đó rút guide wire và guiding ra khỏi động mạch vành, kết thúc thủ thuật.
Bước 6: Rút ống mở đường vào
Bước 7: Chăm sóc người bệnh sau rút ống mở đường vào
Trong thời gian bệnh nhân còn nằm tại giường, y tá phải theo dõi bệnh nhân mỗi nửa giờ một lần, kiểm tra các thông số sau:
Mạch, huyết áp và các dấu hiệu của sốc giảm thể tích.
Vùng đùi bên chọc nhằm phát hiện chảy máu hoặc sự hình thành khối máu tụ.
Mạch mu chân, màu sắc và nhiệt độ da của chân bên chọc mạch đảm bảo không có tình trạng thiếu máu chi.
Ngoài ra cần hướng dẫn bệnh nhân:
Nằm tại giường trong 6 giờ đầu. Giữ thẳng chân bên can thiệp trong 2 giờ đầu.
Ấn giữ vùng vết chọc khi ho hoặc hắt hơi.
Gọi ngay điều dưỡng khi phát hiện ra chảy máu tái phát.
Báo cho điều dưỡng nếu thấy đau nhiều vùng can thiệp.
Uống thêm nước để phòng tụt áp và bệnh thận do thuốc cản quang .
Biến chứng và xử trí
Giảm áp lực đột ngột (hiện tượng tì đầu ống thông)
Hiện tượng tì đầu do ống thông can thiệp nằm quá sâu trong lòng mạch vành, hoặc có hẹp lỗ vào động mạch vành.
Xử trí: Rút bớt ống thông ra khỏi động mạch vành, dùng ống thông can thiệp có lỗ bên.
Rối loạn nhịp
Rối loạn nhịp nhanh: Xử trí bằng các loại thuốc chống loạn nhịp. Nếu có nhịp nhanh thất có rối loạn huyết động hoặc rung thất: Sốc điện.
Rối loạn nhịp chậm: Dùng atropin, có thể cần đặt máy tạo nhịp tạm thời.
Tìm nguyên nhân gây ra rối loạn nhịp để điều trị.
Hiện tượng dòng chảy chậm
Xử trí bằng tiêm thuốc giãn mạch vào mạch vành, lý tưởng nhất là sử dụng ống thông siêu nhỏ để bơm vào đoạn xa mạch vành.
Các loại thuốc và liều dùng:
Nitroglycerin: 100 – 200 µg
Adenosine: 100 µg
Verapamil: 100 – 200 µg
Có thể bơm nhiều lần cho đến khi dòng chảy đạt TIMI 3.
Tách, vỡ thành động mạch vành
Đặt stent nếu có tách thành động mạch vành.
Tràn máu màng tim: Tùy theo mức độ tràn máu mà có thể gây ra ép tim cấp. Tiến hành chọc dẫn lưu máu màng tim, truyền dịch hoặc máu nếu cần thiết, đồng thời tìm vị trí vỡ ĐMV để bơm bóng cầm máu hoặc đặt stent loại có màng bọc, hoặc phẫu thuật cấp.
Thủng mạch vành
Lỗ thủng nhỏ: Bơm bóng ở đầu gần mạch vành, trong vòng 5 – 10 phút để cầm máu.
Lỗ thủng lớn: Đặt stent có màng bọc để bịt lỗ thủng.
Xử trí tràn máu màng tim.
Chọc dịch màng tim nếu có ép tim cấp.
Truyền dịch hoặc máu nếu cần thiết.
Hội chẩn ngoại khoa nếu cần phẫu thuật.
Các biến chứng khác:
Tắc mạch khác: Tai biến mạch não, tắc mạch đùi, mạch quay…
Tách thành động mạch chủ do thủ thuật.
Bơm khí vào động mạch vành.
Biến chứng cường phế vị do đau gây nhịp chậm, tụt huyết áp (cho atropin, thuốc vận mạch nếu cần).
Dị ứng thuốc cản quang, sốc phản vệ: Cần phát hiện sớm để xử trí.
Nhiễm trùng (hiếm gặp).
Biến chứng tại chỗ chọc mạch: Chảy máu, máu tụ, giả phình…
Suy thận do thuốc cản quang (chú ý truyền đủ dịch trước can thiệp).
Các biến chứng liên quan đến rơi dụng cụ: Rơi stent, đứt rơi đầu wire… có thể dùng dụng cụ như thòng lọng (snare) để kéo ra…
Can thiệp động mạch vành thì đầu trong nhồi máu cơ tim cấp có st khả năng
Sinh lý bệnh
Trong bệnh cảnh đau ngực do bệnh lý tim mạch, sự khả năng ở của đoạn ST trên điện tâm đồ 12 chuyển đạo gợi ý tắc hoàn toàn đoạn gần của một động mạch vành ở thượng tâm mạc. Đây là hậu quả của sự nứt vỡ hoặc bong ra của một mảng xơ vữa không ổn định, dẫn tới hoạt hóa và kết dính tiểu cầu, hình thành cục huyết khối giàu tiểu cầu (huyết khối trắng), lắng đọng fibrin, giữ các hồng cầu (hình thành huyết khối đỏ). Nếu không được điều trị tái thông mạch, tình trạng hoại tử cơ tim sẽ diễn ra trong 30 phút, ảnh hưởng đến toàn bộ bề dày cơ tim trong 6 tiếng; có đến 40% bệnh nhân tử vong trước khi tới bệnh viện.
Điều trị
Nhanh chóng khôi phục dòng chảy ĐMV (tái tưới máu) giúp ngăn chặn tình trạng tổn thương cơ tim tiếp diễn và giúp cải thiện tiên lượng. Số lượng cơ tim có thể được cứu vãn theo cấp số nhân theo thời gian, với lợi ích lớn nhất trong vòng 3 tiếng kể từ khi khởi phát triệu chứng và ít lợi ích hơn từ sau 12 tiếng.
Can thiệp ĐMV thì đầu là chiến lược tái tưới máu được ưu tiên, chụp động mạch vành có thể được thực hiện trong vòng 90 phút sau khi biểu hiện triệu chứng.
Bệnh nhân có thể được vận chuyển một cách nhanh chóng từ bệnh viện tuyến dưới tới trung tâm tim mạch để can thiệp ĐMV.
Các lựa chọn tái tưới máu động mạch vành
Can thiệp động mạch vành thì đầu
Chụp động mạch vành ngay lập tức, nong và đặt stent động mạch thủ phạm mà không sử dụng thuốc tiêu sợi huyết.
Mở thông mạch vành hoàn toàn (dòng chảy TIMI 3) đạt được ở 90 – 95% các trường hợp.
Điều trị huyết khối gây tắc nghẽn và mảng xơ vữa thủ phạm.
Tiêu sợi huyết đường tĩnh mạch
Ngay lập tức sử dụng thuốc tiêu sợi huyết đường tĩnh mạch toàn thân mà không lên kế hoạch chụp động mạch vành.
Mở thông mạch vành hoàn toàn (dòng chảy TIMI 3) đạt được ở 50 – 60% các trường hợp.
Chống chỉ định tới 30% các bệnh nhân.
Không điều trị được mảng xơ vữa thủ phạm.
Can thiệp động mạch vành cứu vãn
Chụp động mạch vành khẩn trương, nong và đặt stent đối với động mạch thủ phạm khi tiêu sợi huyết thất bại (đoạn ST vẫn còn khả năng ở ± đau ngực sau 60 – 90 phút).
Can thiệp động mạch vành được tạo thuận
Tiêu sợi huyết trước khi chụp động mạch vành sau đó nong và đặt stent ở động mạch thủ phạm.
Nghiên cứu TAPAS (The Thrombus Aspiration during Percutaneous Coronary Intervention in Acute Myocardial Infarction) là nghiên cứu thử nghiệm lâm sàng ngẫu nhiên đơn trung tâm với hơn 1000 bệnh nhân, so sánh các trường hợp nhồi máu cơ tim cấp có ST khả năng ở được đặt stent có sử dụng ống thông hút ExportTM (Medtronic, USA). Ống thông này được thiết kế để hút và lấy huyết khối ở động mạch thủ phạm, trước khi đặt stent thường.
Hút huyết khối có liên quan đến cải thiện tình trạng tái tưới máu cơ tim, được đo bằng thang điểm BLUSH, so với nong bóng và đặt stent đơn thuần. Việc tái tưới máu tốt hơn với hút huyết khối đi kèm sự thay đổi của đoạn ST rõ rệt. Tỷ lệ biến cố tim mạch nặng tương đương giữa các nhóm trong 30 ngày, nhưng kết cục có tương quan rõ rệt với cả thang điểm BLUSH và sự thay đổi đoạn ST, độc lập với tình trạng lâm sàng lúc vào viện và đặc điểm khi chụp mạch.
Phát hiện này củng cố thêm cho thang điểm Blush dùng để dự đoán kết cục lâm sàng sau điều trị nhồi máu cơ tim cấp bằng can thiệp mạch vành và ủng hộ hút huyết khối trong trường hợp nhồi máu cơ tim cấp có ST khả năng ở. Tuy nhiên những dữ liệu lâm sàng mới nhất và theo khuyến cáo của ESC năm 2017 về nhồi máu cơ tim cấp thì hút huyết khối cơ học không được sử dụng thường quy trong nhồi máu cơ tim cấp có ST khả năng ở.
Trong trường hợp can thiệp động mạch vành thì đầu cho nhồi máu cơ tim cấp có ST khả năng ở, việc sử dụng stent thường được khuyến cáo bởi NICE; tuy nhiên có những dữ liệu cho thấy việc sử dụng stent phủ thuốc là an toàn trong can thiệp ĐMV thì đầu, không làm tăng đoạn ST, nhưng làm giảm thiểu việc phải tái thông mạch lặp lại.
Can thiệp động mạch vành thì đầu (theo ESC 2017)
Chỉ định
Tất cả các bệnh nhân có triệu chứng của thiếu máu cục bộ ≤ 12 giờ và có đoạn ST khả năng ở (IA).
Các bệnh nhân đau ngực > 12 giờ nhưng có các triệu chứng thiếu máu cơ tim tiến triển, bất ổn huyết động hoặc các rối loạn nhịp nguy hiểm tính mạng (IA).
Có thể can thiệp mạch vành thì đầu một cách thường quy cho những bệnh nhân nhập viện muộn (12 – 48 giờ) sau khởi phát triệu chứng (IIaB).
Các bệnh nhân không có ST khả năng ở nhưng có các triệu chứng thiếu máu cơ tim tiến triển và có thêm một trong các dấu hiệu sau:
Huyết động không ổn định hoặc sốc tim
Đau ngực tái diễn hoặc tiến triển không đáp ứng với điều trị nội khoa
Có rối loạn nhịp nguy hiểm hoặc ngừng tuần hoàn
Nhồi máu cơ tim có biến chứng cơ học
Suy tim cấp
Thay đổi đoạn ST-T động học tái diễn, đặc biệt ST khả năng ở nhất thời
Chống chỉ định
Nghi ngờ có tách thành động mạch chủ.
Chống chỉ định tương đối: Đang có tình trạng xuất huyết (liệu pháp kháng ngưng tập tiểu cầu nên tránh sử dụng, tuy nhiên có thể làm ảnh hưởng đến kết cục lâm sàng của bệnh nhân; những trường hợp này cần thảo luận trực tiếp với bác sĩ can thiệp).
Trước thủ thuật (tiến hành nhanh trong vài phút)
Cam kết làm thủ thuật.
Nguy cơ cao hơn ở những trường hợp can thiệp có chọn lọc. Tỷ lệ biến chứng do thủ thuật là 5% (tử vong, nhồi máu cơ tim, đột quỵ).
Công thức máu, đông máu, nhóm máu, ure và điện giải đồ, men CK, troponin.
Giảm đau và chống nôn (morphine 5 mg; metoclopramid 10 mg).
Thở oxy nếu độ bão hòa oxy
Heparin không phân đoạn liều 70 – 100 UI/kg bolus tĩnh mạch hoặc Enoxaparin tiêm dưới da 1 mg/kg mỗi 12h.
Aspirin 300 mg (nhai hoặc nghiền uống).
Ticagrelor 180 mg hoặc Prasugrel 60mg, nếu không có 2 thuốc trên thì có thể sử dụng Clopidogrel 600 mg liều nạp (nhai hoặc nghiền uống).
Thuốc đối kháng thụ thể glycoprotein GP IIb/IIIa (abciximab) có thể được sử dụng nếu không có chống chỉ định.
Thủ thuật
Đường vào: Động mạch quay hoặc động mạch đùi. Vùng đùi nên được chuẩn bị phòng khi cần tạo nhịp tạm thời qua đường tĩnh mạch hoặc đặt bóng đối xung động mạch chủ (IABP).
Đặt Stent khi có chỉ định. Đặt stent trực tiếp mà không có nong bóng tạo thuận trước đó có thể giảm thiểu nguy cơ gây thuyên tắc đoạn xa.
Khuyến cáo sử dụng stent phủ thuốc thế hệ mới.
Thuốc đối kháng thụ thể GPIIb/IIIa tiểu cầu nên được cân nhắc sử dụng khi không có dòng tái thông hoặc biến chứng huyết khối mạch vành sau can thiệp.
Những cân nhắc bổ sung
Việc can thiệp động mạch thủ phạm được tiến hành trước. Những tổn thương mạch khác có thể can thiệp để tái thông mạch hoàn toàn trong cùng một đợt nằm viện hoặc khi có sốc tim.
Can thiệp thành công là khi có dòng chảy TIMI 2 hoặc 3 với mức hẹp còn lại
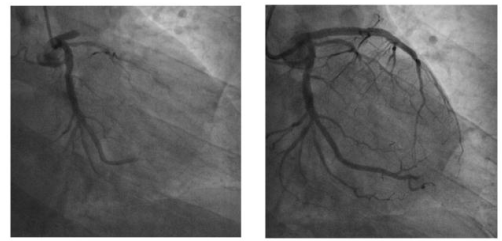
Hình 7.1. Hình ảnh chụp động mạch vành của bệnh nhân nam, 48 tuổi, nhồi máu cơ tim trước rộng gi thứ 3. Trước can thiệp là hình ảnh tắc hoàn toàn LAD I do huyết khối và sau can thiệp tái thông LAD bằng 2 stent
Nguồn: Viện tim mạch Việt Nam
Đánh giá mảng xơ vữa không ổn định bằng phương pháp thăm dò xâm nhập
Các nghiên cứu sử dụng siêu âm trong lòng mạch (IVUS) khảo sát hình thái mảng xơ vữa cho thấy những mảng xơ vữa không gây tắc nghẽn và không ảnh hưởng đến huyết động có nguy cơ gây đột tử do nhồi máu cơ tim. Những mảng xơ vữa nguy cơ cao, hay mảng xơ vữa không ổn định nếu không được điều trị có thể tiến triển nứt vỡ gây huyết khối. Chụp ĐMV không giúp phân biệt giữa mảng xơ vữa lành tính với những mảng xơ vữa có nguy cơ, do đó các công nghệ mới đã được phát triển để hỗ trợ đánh giá những tổn thương này.
Đặc điểm mô bệnh học với mảng xơ vữa không ổn định
Lõi giàu lipid.
Vỏ xơ mỏng.
Hoại tử lõi.
Đại thực bào xâm nhập mức độ cao.
Siêu âm trong lòng mạch (IVUS)
Có thể phân biệt các mảng xơ vữa với hình ảnh giảm âm (lipid) và tăng âm (xơ).
Có thể xác định được lớp vỏ.
Có thể xác định được vùng nứt vỡ của mảng xơ vữa.
Phối hợp với phân tích hình ảnh, có thể thu được thông tin của các loại mô để tạo một “bản đồ” mô học của mảng xơ vữa.
Ống thông nhiệt kế
Những ống thông này có khả năng phát hiện sự chênh lệch nhiệt độ do quá trình viêm giữa mảng xơ vữa ổn định và mảng xơ vữa không ổn định tiềm tàng.
Dây dẫn cắt lớp quang học (OCT)
Tương tự với nguyên lý của siêu âm nội mạch, nhưng sử dụng ánh sáng thay cho sóng âm.
Hệ thống có độ phân giải trục cao, tới 20 μm.
Hiện nay kỹ thuật này có thể thu được những thông tin hữu ích về giải phẫu, tuy nhiên chưa có sự tương quan với những dữ liệu về chức năng.
Đo độ đàn hồi nội mạch
Kỹ thuật này sử dụng sóng âm tương tự với IVUS.
Hình ảnh thu được dựa trên sự biến đổi sức căng, giúp phân biệt giữa tổ chức mô mềm với tổ chức mô cứng.
Sự nứt vỡ mảng xơ vữa thường xảy ra ở những khu vực gia tăng sức căng, chẳng hạn như ở rìa của mảng xơ vữa.
Một số vấn đề về di truyền học và ứng dụng tế bào trong điều trị bệnh động mạch vành
Một số vấn đề về di truyền học của bệnh động mạch vành
Một số nghiên cứu (ví dụ: Framingham) đã ghi nhận tiền sử gia đình là yếu tố nguy cơ độc lập của bệnh mạch vành. Tính nhạy cảm đối với bệnh động mạch vành có 50% là do di truyền.
Một nghiên cứu về các cặp song sinh ở Thụy Điển cho thấy tỷ lệ di truyền đối với các biến cố mạch vành gây tử vong ở nam và nữ lần lượt là 57% và 38%. Ngoài ra, bệnh động mạch vành xuất hiện sớm có tỷ lệ di truyền cao hơn khi xuất hiện muộn. Đa số các ca bệnh mạch vành là do sự tương tác phức tạp giữa yếu tố di truyền và môi trường, và chỉ có một tỷ lệ tương đối nhỏ là thứ phát từ các bệnh lý đơn gen đã biết.
Những bệnh lý đơn gen gây bệnh động mạch vành
Có một số ít bệnh hiếm di truyền theo định luật di truyền của Mendel (Xem bảng 10). Trong đó phổ biến nhất là bệnh tăng Cholesterol máu có tính gia đình.
Đây là bệnh lý di truyền đồng hợp trội gặp ở 5 – 10% bệnh nhân có bệnh động mạch vành trước 55 tuổi. Nhiều người mắc bệnh này hiện chưa được chẩn đoán.
Nguyên nhân là do đột biến ảnh hưởng đến thụ thể LDL- C, apolipoprotein B và PCSK9 (proprotein convertase subtilisin/kexin type 9).
Những đột biến này gây tăng LDL-C huyết tương và đẩy nhanh tốc độ xơ vữa động mạch, gây ra bệnh động mạch vành xuất hiện sớm.
Thể đồng hợp tử (tần số 1:1.000.000) không có thụ thể LDL-C chức năng và bị bệnh mạch vành từ rất sớm; đa số tử vong trước 30 tuổi nếu không được điều trị.
Tỷ lệ dị hợp tử của bệnh lý này ước tính khoảng 1:500 nhưng có thể cao hơn nhiều ở một số quần thể (Ví dụ: người Afrikaners và người Canada gốc Pháp).
Theo khuyến cáo của NICE 2018 (National Institute for Health and Clinical Excellence) về chẩn đoán và điều trị bệnh lý tăng Cholesterol máu có tính gia đình:
Trên lâm sàng cần nghi ngờ ở người lớn có tăng Cholesterol rõ rệt (> 7,5 mmol/L), đặc biệt nếu như trong gia đình có người mắc bệnh động mạch vành sớm.
Chẩn đoán xác định hoặc nghi ngờ dựa trên tiêu chuẩn Simon Broome. Bệnh nhân được chẩn đoán tăng Cholesterol máu có tính gia đình nên gửi đến các chuyên gia về lipid máu để xét nghiệm ADN và kiểm tra cả người thân.
Những người được chẩn đoán tăng cholesterol máu có tính gia đình đồng hợp tử hoặc có triệu chứng/dấu hiệu của bệnh động mạch vành cần được gửi đến bác sĩ tim mạch.
Thuốc điều trị đầu tay là Statin với mục tiêu giảm 50% LDL-C, mặc dù có thể phải dùng kết hợp Statin và Ezetimibe mới đạt được mục tiêu. Các chuyên gia có thể sử dụng Fibrates, các thuốc cô lập acid mật nếu điều trị ban đầu bị chống chỉ định, không dung nạp hoặc không có hiệu quả.
Bảng 7.1. Ví dụ về những đơn gen gây bệnh mạch vành
|
Tình trạng |
Gen |
Biểu hiện lâm sàng |
|
Tăng Cholesterol máu có tính gia đình |
LDL R, PCSK9, APO-B |
Tăng Cholesterol toàn phần và LDL huyết tương, u vàng gân |
|
Bệnh Sitosterolemia |
ABC G5, ABCG8 |
Tăng Phytosterol huyết tương, u vàng gân, tan huyết |
|
Bệnh Tangier |
ABC A1 |
Giảm HDL Cholesterol huyết tương, amidan sưng to màu vàng, gan lách to |
|
Bệnh Homocystinuria |
CBS |
Tăng homocystein đường niệu, chậm phát triển, kiểu hình giống Marfan, các biến cố thuyên tắc mạch |
|
LDLR = Thụ thể LDL-C , PCSK9 = proprotein convertase subtilisin/kexin type 9, APO-B = apolipoprotein B, ABCG5/8 = ATP binding cassette proteins, type G; ABCA1 = ATP binding cassette transporter 1, CBS = Cystathionine beta-synthase |
||
Chẩn đoán tăng Cholesterol máu gia đình
Tiêu chuẩn DUTCH (Dutch Lipid Network Criteria): Được sử dụng phổ biến để chẩn đoán FH. Tiêu chuẩn này có ưu điểm là đơn giản và có độ chính xác cao, thường áp dụng cho người trên 16 tuổi. Các nghiên cứu gần đây ghi nhận tiêu chuẩn DUTCH là phù hợp để chẩn đoán FH ở Việt Nam
Tiêu chuẩn Starr: Dựa trên LDL-C dùng để chẩn đoán FH cho họ hàng (người lớn và trẻ em) của ca bệnh chỉ điểm dựa trên xét nghiệm lipid máu, tuổi, giới
Tiêu chuẩn Simon Broome: Hiện ít dùng
Những gen làm tăng nguy cơ bệnh động mạch vành
Các bằng chứng cho thấy bệnh động mạch vành ở đa số bệnh nhân là kết quả của sự kết hợp giữa yếu tố di truyền và yếu tố nguy cơ từ môi trường.
Người ta cho rằng bệnh động mạch vành mắc sớm gặp ở những người có gen nhạy cảm và phơi nhiễm với môi trường có yếu tố nguy cơ cao. Tuy nhiên, việc xác định các gen làm tăng nguy cơ bệnh mạch vành còn rất hạn chế. Xơ vữa động mạch là một quá trình phức tạp, trong đó có sự tương tác của một loạt các con đường sinh lý, bao gồm chuyển hóa Lipoprotein, viêm, duy trì toàn vẹn mô và đông cầm máu.
Các gen ảnh hưởng đến bất kì quá trình nào đều làm tăng nguy cơ bệnh động mạch vành. Các yếu tố nguy cơ đã biết như tăng huyết áp, đái tháo đường và béo phì cũng có đặc điểm đa gen và trong quá trình tiến triển của xơ vữa động mạch, chúng có thể tương tác với tính nhạy cảm khác của gen và các yếu tố nguy cơ từ môi trường (ví dụ: hút thuốc).
Trong lịch sử, các nhà khoa học đã nỗ lực tìm ra các “gen ứng cử viên” liên quan đến bệnh động mạch vành. Các gen được lựa chọn dựa trên vai trò của chúng trong con đường sinh lý bệnh của xơ vữa động mạch. Một trong những gen được phát hiện thành công nhất là Apolipoprotein E, trong đó có 3 alen: APOE 2, APOE 3, và APOE4. APOE 3 là alen phổ biến nhất trong quần thể người Châu Âu, các alen APOE 2 và APOE 4 lần lượt có liên quan đến việc giảm và tăng LDL-C huyết tương.
Các gen khác bao gồm gen cho Lipoprotein lipase, Thrombospondin, Prothrombin, Nitric Oxide Synthase nội mô (eNOS), yếu tố tăng cường tế bào cơ 2A (MEF2A) và protein kích hoạt 5-lipoxygenase (FLAP).
Tuy nhiên kết quả nghiên cứu các gen này không nhất quán. Gần đây, một số nghiên cứu độc lập về bộ gen người đã xác định được một locus đơn trên nhiễm sắc thể 9q21p có liên quan đến tăng nguy cơ bệnh mạch vành thông qua cơ chế kiểm soát chu kì tế bào.
Kiểm tra gen đối với bệnh động mạch vành
Ở những bệnh nhân đã xác định bệnh động mạch vành là do các bệnh lý đơn gen trên lâm sàng, nên làm các xét nghiệm về gen để xác định loại đột biến và kiểm tra cả người thân.
Hiện tại có một số phương pháp xác định đột biến gây tăng cholesterol máu có tính gia đình.
NICE khuyến cáo làm xét nghiệm về gen ở tất cả các bệnh nhân được chẩn đoán tăng cholesterol máu có tính gia đình trên lâm sàng. Các phương pháp hiện tại có thể phát hiện đột biến gây bệnh ở 70 – 80% bệnh nhân được chẩn đoán theo tiêu chuẩn Simon Broome. Tuy nhiên, các kĩ thuật hiện có không có độ nhạy 100%, do đó không phát hiện đột biến gây bệnh cũng không thể loại trừ chẩn đoán được.
Khi phát hiện gen đột biến, NICE khuyến cáo làm xét nghiệm ở những người thân bậc 1 và 2, và cả bậc 3 nếu có thể. Sau đó cần dùng thuốc hạ Cholesterol để dự phòng cấp 1, như vậy có thể giảm đến 48% tỷ lệ tử vong do bệnh mạch vành.
Các bằng chứng cho thấy những người mang > 7/10 allen “nguy cơ” có nguy cơ cao bị bệnh mạch vành. Trong tương lai, nếu các yếu tố về gen này được sử dụng để phân tầng nguy cơ trên lâm sàng cần các xét nghiệm về gen sâu hơn để tổng hợp một loạt kiểu hình của các gen và hoạt động của chúng trong bối cảnh có các yếu tố nguy cơ cao từ môi trường.
Liệu pháp tế bào gốc trong điều trị suy tim sau nhồi máu cơ tim
Những tiến bộ mới trong điều trị nhồi máu cơ tim đã cải thiện đáng kể tiên lượng bệnh. Nhưng vẫn có 10 – 15% bệnh nhân tiến triển thành suy tim sau NMCT dù đã được tái tưới máu thành công do quá trình tái cấu trúc cơ tim. Đối với bệnh nhân suy tim giai đoạn cuối, nhưng liệu pháp hiệu quả như cấy máy tạo nhịp tái đồng bộ cơ tim hoặc ghép tim còn rất khó khăn do chỉ định còn hạn chế hoặc vấn đề người hiến tim, chi phí cao. Vì vậy cần những phương pháp điều trị mới để có thể cải thiện tiên lượng và chất lượng của những bệnh nhân suy tim sau NMCT cấp.
Điều trị tế bào gốc đang là một hướng đi cho những bệnh nhân suy tim sau nhồi máu cơ tim nhờ các phát hiện cho thấy các tế bào cơ tim có thể tái sinh.
Những nghiên cứu tiên phong trên thế giới như của Strauer (2002); thử nghiệm TOPCARE-AMI (2002), thử nghiệm BOOST; đặc biệt thử nghiệm có đối chứng, mù đôi REPAIR- AMI 2004 cho thấy hiệu quả cải thiện chức năng thất trái và phần nào liên quan đến tiên lượng ở bệnh nhân NMCT cấp suy tim được sử dụng tế bào gốc tự thân. Tại Việt Nam, cũng có một số nghiên cứu ban đầu cho thấy kết quả hứa hẹn của phương pháp này. Tuy nhiên, một tổng quan hệ thống dữ liệu Cochrane công bố năm 2015 với 41 nghiên cứu ngẫu nhiên, có đối chứng, sử dụng tế bào đơn nhân tủy xương trên 2732 bệnh nhân cho thấy liệu pháp này an toàn nhưng không cải thiện chất lượng cuộc sống hay LVEF ngắn hạn và dài hạn.
Cho đến nay, điều trị tế bào gốc là một hướng tiếp cận có thể có hứa hẹn trong điều trị suy tim nặng sau NMCT cấp, nhưng còn cần nhiều nghiên cứu, với các phương tiện và cách thức, tế bào khác nhau cũng như cần thời gian để đánh giá hiệu quả của phương pháp này.
Tài liệu tham khảo
Tiếng việt:
1.Báo cáo của Tổ chức Y tế Thế Giới (WHO): http://apps.who.int/gho/data/node.country.country-VNM
2.Báo cáo về gánh nặng bệnh tật toàn cầu: Global health data 2017 http://ghdx.healthdata.org/
3.Khuyến cáo về chẩn đoán và điều trị rối loạn lipid máu 2015, Hội Tim mạch học Quốc gia Việt Nam
4.Khuyến cáo về chẩn đoán và điều trị rung nhĩ 2016, Hội Tim mạch học Quốc gia Việt Nam
5.Khuyến cáo về chẩn đoán và điều trị tăng huyết áp 2018, Hội Tim mạch học Quốc gia Việt nam
6.Nguyễn Lân Việt, Đỗ Doãn Lợi và cs (2015). “Nghiên cứu sử dụng tế bào gốc tự thân trong điều trị suy tim sau nhồi máu cơ tim”. Tạp chí khoa học và công nghệ. S2B.
7.Phạm Mạnh Hùng (2019). Lâm sàng tim mạch học.
Tiếng anh:
1.Agewall S., Beltrame J.F., Reynolds H.R. et al (2017). ESC working group position paper on myocardial infarction with non-obstructive coronary arteries. Eur Heart J, 38(3), 143– 153.
2.Drenos F., Whittaker JC., Humphries S.E. (2007). The use of Meta-Analysis Risk Estimates for Candidate Genes in Combination to Predict Coronary Heart Disease Risk. Annals of Human Genetics, 71(5), 611–619.
3.Heart Disease and Stroke Statistics – 2019 Update: A Report From the American Heart Association. Circulation. 2019;139:e56–e528
4.Ibanez B., James S., Agewall S. et al (2018). 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC). Eur Heart J, 39(2), 119–177.
5.Knuuti J., Wijns W., Saraste A. et al (2019). 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes The Task Force for the diagnosis and management of chronic coronary syndromes of the European Society of Cardiology (ESC). Eur Heart J.
6.Mozaffarian Dariush, Benjamin Emelia J., Go Alan S. et al (2015). Heart Disease and Stroke Statistics—2015 Update. Circulation, 131(4), e29–e322.
7.Nguyễn Ngọc Quang et al: https://www.researchgate.net/publication/230716370_Time_Tre nds_in_Blood_Pressure_Body_Mass_Index_and_Smoking_in_the_Vietnamese_Population_A_Meta- Analysis_from_Multiple_Cross-Sectional_Surveys
8.Piepoli M.F., Hoes A.W., Agewall S. et al (2016). 2016 European Guidelines on cardiovascular disease prevention in clinical practice The Sixth Joint Task Force of the European Society of Cardiology and Other Societies on Cardiovascular Disease Prevention in Clinical Practice (constituted by representatives of 10 societies and by invited experts)Developed with the special contribution of the European Association for Cardiovascular Prevention & Rehabilitation (EACPR). Eur Heart J, 37(29), 2315–2381.
9.Ramrakha P. và Hill J. (2012), Oxford Handbook of Cardiology, Oxford University Press, Oxford ; New York.
10.Roffi M., Patrono C., Collet J.-P. et al (2016). 2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation Task Force for the Management of Acute Coronary Syndromes in Patients Presenting without Persistent ST-Segment Elevation of the European Society of Cardiology (ESC). Eur Heart J, 37(3), 267–315.
11.SJ Olshansky, AB Adult: Milbank Q 64:355, 1986
12.Tamis-Holland Jacqueline E., Jneid Hani, Reynolds Harmony R. et al (2019). Contemporary Diagnosis and Management of Patients With Myocardial Infarction in the Absence of Obstructive Coronary Artery Disease: A Scientific Statement From the American Heart Association. Circulation, 139(18), e891–e908.
13.Tamis-Holland J.E., Jneid H. (2018). Myocardial Infarction With Nonobstructive Coronary Arteries (MINOCA): It’s Time to Face Reality! J Am Heart Assoc, 7(13).
14.Thygesen K., Alpert J.S., Jaffe A.S. et al (2019). Fourth universal definition of myocardial infarction (2018). Eur Heart J, 40(3), 237–269.
15.Williams B., Mancia G., Spiering W. et al (2018). 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J, 39(33), 3021–3104.
16.Williams B., Mancia G., Spiering W. et al (2018). 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J, 39(33), 3021–3104.
17.Zdravkovic S., Wienke A., Pedersen N.L. et al (2002). Heritability of death from coronary heart disease: a 36-year follow-up of 20 966 Swedish twins. Journal of Internal Medicine, 252(3), 247–254.