Dược lý học thuốc mê tĩnh mạch
Thuốc mê tĩnh mạch thường được dùng để khởi mê, duy trì mê và an thần trong gây tê tại chỗ và gây tê vùng. Thời gian khởi phát và kết thúc nhanh của các thuốc này do bởi dịch chuyển vật lý vào và ra khỏi não. Sau khi tiêm một liều bolus, các thuốc tan trong mỡ như propofol, thiopental, etomidat phân bố nhanh vào các mô được tưới máu nhiều như não, tim gây khởi phát tác dụng rất nhanh. Nồng độ huyết tương giảm nhanh vì thuốc tiếp tục được phân bố vào cơ và mô mỡ. Khi nồng độ huyết tương giảm đến mức đủ để các thuốc này tái phân bố nhanh ra khỏi não và tác dụng của thuốc chấm dứt. Phần thuốc còn hoạt tính vẫn ở trong cơ thể vì sự thanh lọc vẫn cần thiết để xảy ra, điển hình bởi chuyển hóa ở gan và đào thải ở thận. Nửa thời gian bán thải được định nghĩa là thời gian cần để nồng độ thuốc trong huyết tương giảm xuống 50% trong giai đoạn thanh lọc cuối cùng. Nửa thời gian nhạy cảm bối cảnh (context-sensitive half-time) (CSHT) được định nghĩa là thời gian để giảm 50% nồng độ thuốc khoang trung tâm sau khi truyền trong một khoảng thời gian lý thuyết
Một số thuốc thường dùng trong lâm sàng
propofol:
Được dùng để khởi mê hoặc duy trì mê và an thần thức tỉnh (conscious sedation). Nó được bào chế dạng nhũ tương dầu tan trong nước đẳng trương 1% chứa đựng lecithin của trứng, glycerol và dầu đậu tương. Sự phát triển của vi khuẩn bị ức chế bởi ethylenediaminetetraacetic acid hoặc sulfite tuỳ thuộc vào nhà sản xuất.
Phương thức tác động: tăng hoạt động tại synap ức chế GABA. Việc ức chế các thụ thể glutamate có lẽ cũng đóng vai trò.
Dược động học:
Chuyển hóa ở gan (và một số ngoài gan) thành chất chuyển hóa bất hoạt.
CSHT của propofol là 15 phút sau truyền hai giờ.
Dược lực học
Hệ thần kinh trung ương (CNS)
Liều khởi mê gây mất ý thức nhanh (30-45 giây), theo sau bởi tái thức tỉnh nhanh do bởi tái phân bố. Các liều thấp gây an thần.
Thuốc giảm đau yếu có tác dụng với nồng độ gây ngủ. EC50 huyết tương (nồng độ để tác dụng xảy ra ở 50% cá thể) là 3,3mcg/mL để mất ý thức và >12mcg/mL để ức chế vận động.
Tăng ngưỡng co giật hơn methohexital. Giảm áp lực nội sọ (ICP) nhưng cũng giảm áp lực tưới máu não. Các liều cao gây điện não đường đẳng điện.
Hệ tim mạch:
Giảm tiền gánh và hậu gánh và ức chế co bóp cơ tim lệ thuộc liều dẫn đến giảm huyết áp động mạch và cung lượng tim.
Nhịp tim bị ảnh hưởng tối thiểu, phản xạ thụ thể áp lực giảm
Hệ hô hấp:
Gây giảm tần số thở và thể tích khí lưu thông lệ thuộc liều
Đáp ứng thông khí với ưu thán giảm sút.
Liều lượng và sử dụng
Khởi mê 2-2,5mg/kg; duy trì mê 100-150mcg/kg/phút; an thần 25-75mcg/kg/phút
Giảm liều ở người cao tuổi hoặc bệnh nhân không ổn định huyết động hoặc nếu sử dụng với thuốc mê khác
Có thể pha loãng nếu cần chỉ trong dung dịch dextrose 5% với nồng độ tối thiểu 0,2%.
Nhũ tương propofol hỗ trợ tăng trưởng vi khuẩn, chuẩn bị thuốc trong điều kiện vô khuẩn, dán nhãn thời gian và vứt bỏ propofol đã mở không dùng sau 6 giờ để ngăn ngừa ô nhiễm vi khuẩn vô ý.
Các tác dụng khác
Kích thích tĩnh mạch:
Có thể gây đau trong khi tiêm tĩnh mạch khoảng 50%-75% bệnh nhân
Có thể giảm đau bằng tiêm tĩnh mạch lớn hoặc tiêm tĩnh mạch lidocain 0,5mg/kg 1-2 phút trước khi propofol với một garo đầu trung tâm ở vị trí tiêm tĩnh mạch
Buồn nôn và nôn sau mổ:
Thường xảy ra ít hơn sau khi gây mê dựa vào propofol khi so với các kỹ thuật khác, và các liều dưới gây ngủ có tác dụng chống nôn.
Rối loạn mỡ máu:
Propofol là một nhũ tương mỡ và nên sử dụng thận trọng với bệnh nhân rối loạn chuyển hóa mỡ như tăng mỡ máu, viêm tụy.
Giật rung cơ:
Có thể xảy ra sau liều khởi mê propofol mà không sử dụng đồng thời thuốc giãn cơ.
Hội chứng truyền propofol:
Hiếm gặp và thường tử vong xảy ra ở bệnh nhân nặng (thường là trẻ em) truyền kéo dài liều cao propofol. Nét đặc trưng bao gồm globin cơ niệu kịch phát, toan chuyển hóa, suy tim và suy thận.
barbiturate:
Bao gồm thiopental và methohexital. Các thuốc này, giống như propofol, gây mất ý thức nhanh (30-45 giây), theo sau bởi tái thức tỉnh nhanh do bởi tái phân bố. Barbiturate có tính kiềm (pH>10) và thường được pha chế thành dung dịch (1% tới 2,5%) để tiêm tĩnh mạch.
Phương thức tác động:
Barbiturate chiếm các thụ thể gần kề các thụ thể GABA trong hệ thần kinh trung ương và tăng trương lực ức chế của GABA.
Dược động học:
Chuyển hóa ở gan. Methohexital (nửa đời sống – 4 tiếng) có mức thanh lọc cao hơn so với thiopental (nửa đời sống – 12 tiếng). Thiopental được chuyển hóa thành thành pentobarbital, chất chuyển hóa hoạt tính với nửa đời sống dài hơn.
Sử dụng nhiều liều hoặc truyền tĩnh mạch kéo dài có thể gây ra an thần hoặc mất ý thức kéo dài. CSHT của thiopental là dài, thậm chí sau khi truyền tĩnh mạch thời gian ngắn.
Dược lực học:
Hệ thần kinh trung ương:
Gây mất ý thức (EC50 thiopental là 15,6mcg/mL) và ức chế đáp ứng với đau ở nồng độ cao hơn. Thiopental có thể gây tăng cảm giác đau ở nồng độ dưới mức gây ngủ.
Gây co mạch não và giảm chuyển hóa não lệ thuộc liều gây giảm dòng máu não và áp lực nội sọ.
Với liều cao hơn, thiopental sẽ gây điện não là đường đẳng điện.
Hệ tim mạch
Gây giãn tĩnh mạch và ức chế co bóp cơ tim vì thế huyết áp động mạch và cung lượng tim giảm lệ thuộc liều, đặc biệt ở bệnh nhân lệ thuộc vào tiền gánh.
Có thể tăng nhịp tim, ảnh hưởng rất ít tới phản xạ thụ thể áp lực.
Hệ hô hấp:
Gây giảm tần số hô hấp và thể tích khí lưu thông lệ thuộc liều. Ngừng thở có thể xảy ra 30-90 giây sau liều khởi mê.
Phản xạ thanh quản có hoạt tính mạnh hơn so với propofol, tỷ lệ mắc phải co thắt thanh quản cao hơn.
Liều lượng và sử dụng:
Khởi mê tiêm tĩnh mạch 3-5mg/kg
Giảm liều ở bệnh nhân cao tuổi, bệnh nhân thiếu khối lượng tuần hoàn.
Tác dụng phụ:
Dị ứng: phản ứng dị ứng thực sự ít gặp. Đôi khi thiopental gây phản ứng phản vệ (nổi ban, phù mặt, hạ huyết áp)
Porphyria: chống chỉ định tuyệt đối: ở bệnh nhân với porphyria từng cơn cấp, porphyria đa dạng hóa, loạn chuyển hóa coproporphyrin di truyền. Barbiturate khởi phát men tổng hợp porphyrin như men tổng hợp δ-aminolevulinic, bệnh nhân porphyria có thể tích lũy tiền chất heme gây độc và mắc phải đợt cấp.
Kích thích tĩnh mạch và hủy hoại mô: có thể gây đau chỗ tiêm bởi vì kích thích tĩnh mạch. Tiêm thấm dưới da hoặc tiêm vào động mạch thiopental có thể gây đau kinh khủng, hủy hoại mô, co thắt động mạch, hoại tử. Nếu tiêm nhầm vào động mạch thì phải điều trị bằng heparin, thuốc giãn mạch, và phong bế giao cảm vùng có thể hữu ích trong điều trị.
Giật rung cơ, nấc cục: thường xảy ra khi sử dụng methohexital
ketamin:
Đồng loại của phencyclidin. Thuốc có tác dụng an thần gây ngủ với đặc tính giảm đau mạnh, thường dùng để khởi mê
Phương thức tác động: chưa hiều biết đầy đủ nhưng bao gồm chất kháng chủ vận ở thụ thể N-methyl-D-aspartat (NMDA)
Dược động học:
Gây mất ý thức trong 30-60 giây sau liều khởi mê tĩnh mạch.Tác dụng chấm dứt bởi tái phân bố trong 15-20 phút. Sau tiêm bắp, tác dụng khởi phát trên thần kinh trung ương bị chậm trễ khoảng 5 phút, với đỉnh tác dụng khoảng 15 phút.
Chuyển hóa nhanh ở gan thành nhiều chất chuyển hóa, một số chất có hoạt tính nhẹ, thời gian bán thải là 2-3 giờ.
Các liều bolus lặp lại hoặc truyền tĩnh mạch dẫn đến tích lũy.
Dược lực học:
Hệ thần kinh trung ương:
Gây tình trạng phân ly đi kèm bởi gây quên và giảm đau. Giảm đau xảy ra với nồng độ thấp hơn gây ngủ, vì thế tác dụng giảm đau kéo dài sau khi thức tỉnh.
Tăng dòng máu não (CBF), tăng tốc độ chuyển hóa, tăng áp lực nội sọ. Đáp ứng CBF với tăng thông khí không bị phong bế.
Hệ tim mạch:
Tăng nhịp tim, huyết áp và áp lực động mạch phổi bởi gây phóng thích catecholamin nội sinh được hoạt hóa trung tâm.
Thường được sử dụng khởi mê ở bệnh nhân mất ổn định huyết động, đặc biệt bệnh nhân nhịp tim, tiền gánh, hậu gánh vẫn còn cao.
Có thể tác động gây ức chế cơ tim trực tiếp nếu sử dụng ở bệnh nhân với kích thích hệ thần kinh giao cảm tối đa hoặc ở bệnh nhân với phong bế tự động.
Hệ hô hấp:
Thường chỉ ức chế nhẹ tần số hô hấp và thể tích khí lưu thông và có ảnh hưởng tối thiểu trên đáp ứng CO2.
Giảm co thắt phế quản bởi tác dụng giống giao cảm.
Phản xạ bảo vệ thanh quản được duy trì tương đối tốt nhưng trào ngược có thể vẫn xảy ra.
Liều lượng và sử dụng:
Ketamin có thể đặc biệt hữu ích cho khởi mê tiêm bắp ở bệnh nhân mà đặt đường truyền không sẵn có như ở trẻ em. Ketamin có thể hòa tan trong nước và có thể sử dụng tiêm bắp hoặc tĩnh mạch.
Nồng độ dung dịch 10% sẵn có chỉ sử dụng tiêm tĩnh mạch
Tác dụng phụ:
Tiết đờm rãi gia tăng đáng kể khi dùng ketamine. Sử dụng đồng thời các thuốc giảm tiết nước bọt như glycopyrolat có lẽ hữu ích.
Xáo trộn cảm xúc: sử dụng ketamin có thể gây bồn chồn và kích động trong khi hồi tỉnh, ảo giác và những giấc mơ không đẹp có thể xảy ra sau mổ. Các yếu tố nguy cơ cho tác dụng phụ này bao gồm tuổi, nữ giới, liều trên 2mg/kg. Tỷ lệ mắc phải (tới 30%) có thể giảm đáng kể với việc dùng đồng thời benzodiazepin như midazolam hoặc propofol. Trẻ em dường như ít gặp rắc rối hơn người lớn bởi hoang tưởng. Sử dụng thuốc mê khác nên được xem xét ở bệnh nhân với rối loạn tâm thần.
Trương lực cơ: có thể dẫn đến cử động rung giật cơ ngẫu nhiên đặc biệt khi đáp ứng với kích thích. Trương lực cơ thường tăng.
Tăng áp lực nội sọ: là chống chỉ định tương đối cho bệnh nhân chấn thương đầu hoặc tăng áp lực nội sọ.
Ảnh hưởng trên mắt: có thể dẫn đến giãn đồng tử, nystagmus, song thị, co thắt mi và tăng áp lực nội nhãn, nên xem xét dùng thuốc mê khác trong phẫu thuật mắt.
Độ sâu gây mê khó đánh giá: dấu hiệu thường gặp của độ sâu gây mê như tần số hô hấp, huyết áp, nhịp tim, dấu hiệu mắt là ít tin cậy khi dùng ketamin
etomidat:
Là thuốc mê chứa imidazol không liên quan với thuốc mê khác. Nó được bào chế dạng dung dịch chứa 35% propylen glycol. Thuốc thường dùng nhất để khởi mê
Phương thức tác động: tăng mức độ ức chế của GABA trong hệ thần kinh trung ương.
Dược động học:
Độ thanh lọc rất cao ở gan và bởi esterase trong máu thành các chất chuyển hóa bất hoạt.
Thời gian mất ý thức và thức tỉnh sau liều khởi mê tương tự propofol. Những ảnh hưởng của liều bolus bị chấm dứt bởi tái phân bố.
Dược lực học:
Hệ thần kinh trung ương:
Không có đặc tính giảm đau, thường phải bổ sung thêm opioid
Dòng máu não, chuyển hóa, áp lực nội sọ giảm trong lúc áp lực tưới máu não thường được duy trì.
Hệ tim mạch: gây thay đổi tối thiểu ở nhịp tim, huyết áp, cung lượng tim. Thuốc không ảnh hưởng trương lực giao cảm hoặc chức năng thụ thể áp lực và sẽ không ức chế hiệu quả đáp ứng huyết động với đau. Etomidat thường được lựa chọn để khởi mê ở bệnh nhân mất ổn định huyết động.
Hệ hô hấp: gây giảm tần số hô hấp và thể tích khí lưu thông lệ thuộc liều, ngừng thở thoáng qua có thể xảy ra. Ảnh hưởng ức chế hô hấp của etomidat dường như ít hơn so với propofol hoặc barbiturat
Liều lượng và sử dụng:
Khởi mê tiêm tĩnh mạch 0,2-0,4mg/kg, duy trì mê truyền 10mcg/kg/phút, an thần truyền 5-8mcg/kg/phút
Tác dụng phụ:
Rung giật cơ: có thể xảy ra sau khi tiêm đặc biệt khi đáp ứng với kích thích.
Buồn nôn và nôn: thường xảy ra ở giai đoạn sau mổ hơn các thuốc mê khác
Kích thích tĩnh mạch và viêm tĩnh mạch huyết khối nông: có thể bị gây ra bởi chất mang propylen glycol.
Ức chế thượng thận: một liều đơn ức chế tổng hợp steroid thượng thận tới 24 giờ (có lẽ ít ảnh hưởng lâm sàng). Các liều lặp lại hoặc truyền không được khuyến cáo bởi vì nguy cơ ức chế tuyến thượng thận đáng kể.
dexmedetomidin:
Là thuốc an thần với đặc tính giảm đau, thường dùng bổ trợ cho gây mê và gây tê vùng và an thần ở hồi sức.
Phương thức tác động: chất chủ vận chọn lọc α 2 adrenoceptor. Clonidin là chất chủ vận chọn lọc ít hơn α 2 với đặc tính an thần giảm đau tương tự.
Dược động học:
Trải qua tái phân bố nhanh sau tiêm tĩnh mạch. Thời gian bán thải khoảng 2 giờ.
Được chuyển hóa rộng rãi ở gan.
Dược lực học:
Hệ thần kinh trung ương:
Gây ra tình trạng an thần nhưng có thể đánh thức với đặc tính tương tự giấc ngủ tự nhiên
Gia tăng ảnh hưởng trên thần kinh trung ương của propofol, thuốc mê bốc hơi, benzodiazepin, opioid
Hệ thần kinh trung ương:
Giảm huyết áp và nhịp tim, mặc dù tăng huyết áp thoáng qua có thể xảy ra sau tiêm tĩnh mạch bolus
Phản xạ áp lực được bảo tồn.
Hệ hô hấp: ức chế hô hấp tối thiểu mặc dù thuốc có thể bổ sung thêm ảnh hưởng ức chế hô hấp của thuốc mê khác.
Hệ nội tiết: có thể giảm đáp ứng thượng thận với ACTH sau truyền thời gian dài, mặc dù tầm quan trọng về lâm sàng chưa rõ
Liều lượng và sử dụng:
Sau khi sử dụng liều tiêm tĩnh mạch 1mcg/kg trong 10 phút sẽ truyền tĩnh mạch 0,2-0,7mcg/kg/giờ
Giảm liều ở bệnh nhân rối loạn chức năng gan nặng. Bởi vì hoạt tính của các chất chuyển hóa dexmedetomidin vẫn chưa được nghiên cứu, giảm liều có lẽ là khôn ngoan cho bệnh nhân suy thận nặng
Chỉ truyền
benzodiazepin
Bao gồm midazolam, diazepam và lorazepam. Các thuốc này thường được sử dụng để an thần và gây quên hoặc là chất phụ trợ trong gây mê toàn thể. Midazolam được bào chế ở dạng hòa tan trong nước với pH 3,5 trong khi diazepam và lorazepam được hòa tan trong propylen glycol và polyethylen glycol, tương ứng.
Phương thức tác động:
Tăng mức độ ức chế của các thụ thể GABA.
Dược động học:
Sau khi tiêm tĩnh mạch, thời gian khởi phát tác dụng trên hệ thần kinh trung ương xảy ra 2-3 phút đối với midazolam và diazepam (chậm hơn một chút đối với lorazepam). Toàn bộ các thuốc này chấm dứt tác dụng bởi tái phân bố, vì thế thời gian của một liều diazepam và midazolam là tương tự. Ảnh hưởng của lorazepam dài hơn một chút.
Cả ba thuốc được chuyển hóa ở gan. Thời gian bán thải với midazolam, lorazepam và diazepam xấp xỉ 2, 11 và 20 giờ tương ứng. Các chất chuyển hóa hoạt tính của diazepam kéo dài hơn diazepam và tích lũy với các liều lặp lại. Hydroxymidazolam có thể tích lũy và gây an thần ở bệnh nhân suy thận
Thanh lọc diazepam giảm ở bệnh nhân cao tuổi, nhưng với midazolam và lorazepam ít ảnh hưởng hơn. Bệnh nhân béo bệu có thể cần liều ban đầu cao hơn benzodiazepin nhưng thanh lọc không có khác biệt đáng kể.
Dược lực học:
Hệ thần kinh trung ương:
Gây quên, chống co giật, giảm lo âu, giãn cơ, và tác dụng an thần gây ngủ lệ thuộc liều. Gây quên có thể chỉ kéo dài 1 giờ sau một liều tiền mê midazolam. An thần đôi khi có thể kéo dài.
Không có tác dụng giảm đau đáng kể.
Giảm dòng máu não và tốc độ chuyển hóa.
Hệ tim mạch:
Gây giãn mạch nhẹ và giảm cung lượng tim. Tần số tim thường không thay đổi.
Thay đổi huyết động có thể đáng kể ở bệnh nhân giảm khối lượng máu lưu hành hoặc ở bệnh nhân với chức năng dự trữ tim mạch hạn chế nếu sử dụng liều lớn hoặc sử dụng với opioid.
Hệ hô hấp
Gây giảm tần số và thể tích hô hấp lệ thuộc liều
Ức chế hô hấp có thể đáng kể nếu sử dụng cùng opioid ở bệnh nhân mắc bệnh phổi, hoặc bệnh nhân thể trạng yếu.
Liều lượng và sử dụng
Midazolam tiêm tĩnh mạch khởi mê 0,1-0,4mg/kg; duy trì mê 0,5-1,5mcg/kg/phút, an thần 0,5-1,0mg
Midazolam tiêm bắp an thần 0,07-0,1mg/kg
Các liều tiêm tĩnh mạch diazepam 2,5mg hoặc lorazepam 0,25mg có thể được sử dụng để an thần. Các liều uống thích hợp với diazepam là 5-10mg hoặc lorazepam 2-4mg
Tác dụng phụ
Tương tác thuốc: sử dụng benzodiazepin cho bệnh nhân dùng thuốc chống co giật valproate có thể gây các đợt loạn thần
Bệnh nhân có thai và chửa đẻ: có thể gây các khuyết tật bẩm sinh như sứt môi hở hàm ếch khi sử dụng các thuốc này trong 3 tháng đầu thai kỳ.
Thuốc qua rau thai và có thể dẫn đến ức chế trẻ sơ sinh.
Viêm tĩnh mạch huyết khối nông và đau nơi tiêm có thể giảm bởi các tá dược của diazepam và lorazepam.
Flumazenil:
Chất đối kháng cạnh tranh cho các thụ thể benzodiazepin trong hệ thần kinh trung ương.
Hóa giải tác dụng an thần gây ra bởi benzodiazepin xảy ra trong 2 phút, đỉnh tác dụng xảy ra khoảng 10 phút. Flumazenil không hoàn toàn hóa giải ức chế hô hấp của benzodiazepin.
Flumazenil tác dụng ngắn hơn benzodiazepin nếu được sử dung làm chất đối kháng. Có thể cần thiết sử dụng lặp lại bởi vì thời gian tác dụng ngắn.
Được chuyển hóa thành chất chuyển hóa bất hoạt ở gan
Liều tiêm tĩnh mạch 0,3mg mỗi 30-60 giây tới liều tối đa 5mg
Flumazenil chống chỉ định ở các bệnh nhân quá liều thuốc điều trị trầm cảm ba vòng và bệnh nhân dùng benzodiazepin để kiểm soát co giật hoặc tăng áp lực nội sọ. Sử dụng thận trọng ở các bệnh nhân điều trị thời gian dài benzodiazepin bởi vì có thể xảy ra hội chứng cai thuốc cấp tính.
opioid
Morphin, meperidin, hydromorphon, fentanyl, sufentanil, alfentanil, remifentanil là những opioid chủ yếu được dùng trong gây mê toàn thể. Tác dụng chính là giảm đau và do đó các thuốc này được dùng phụ trợ trong khởi mê hoặc duy trì mê. Opioid đôi khi được dùng liều cao như là một thuốc mê đơn độc như trong phẫu thuật tim. Các opioid khác biệt nhau ở hiệu lực, dược động học và tác dụng phụ.
Phương thức tác động:
Opioid liên kết với các thụ thể đặc hiệu ở não, tủy sống và thần kinh ngoại vi.
Dược động học:
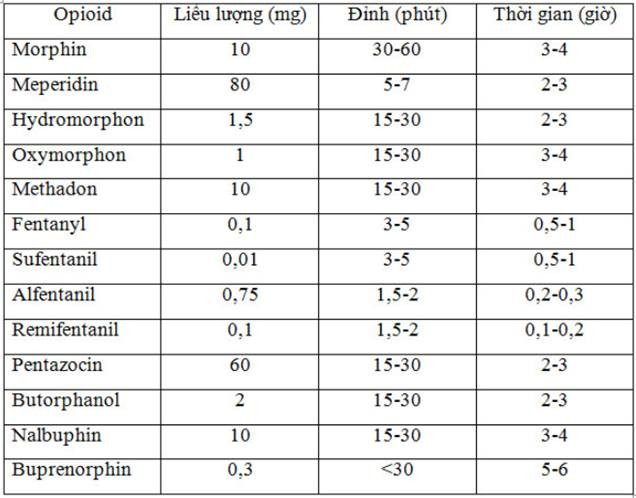
Bảng liều lượng, thời gian tác dụng đỉnh và thời gian giảm đau với các chất chủ vận và chất chủ vận-kháng chủ vận opioid tiêm tĩnh mạch
Đào thải chủ yếu ở gan và lệ thuộc vào dòng máu gan. Remifentanil được chuyển hóa bởi esterase trong máu và cơ xương. Morphin và meperidin có các chất chuyển hóa có hoạt tính quan trọng, các dẫn xuất của hydromorphon và fentanyl không có đặc tính này. Các chất chuyển hóa chủ yếu được bài tiết ở thận.
Sau khi sử dụng đường tĩnh mạch, thời gian khởi phát trong vòng vài phút với các dẫn xuất của fentanyl, hydromorphon và morphin có lẽ mất 20-30 để đạt tác dụng đỉnh. Chấm dứt tác dụng đối với toàn bộ các thuốc ngoại trừ remifentanil là tái phân bố.
Dược lực học:
Hệ thần kinh trung ương
Gây an thần và giảm đau lệ thuộc liều, khoan khoái là thường gặp. Liều rất lớn sẽ gây quên và mất ý thức, nhưng opioid không phải là thuốc gây ngủ đáng tin cậy.
Giảm MAC của thuốc mê bốc hơi và thể khí và giảm nhu cầu thuốc an thần gây ngủ tĩnh mạch
Giảm CBF và tốc độ chuyển hóa. Meperidin khi dùng lặp lại có thể gây kích thích hệ thần kinh trung ương và co giật, thứ phát gây tích lũy normeperidin.
Hệ tim mạch
Toàn bộ ngoại trừ meperidin gây thay đổi nhẹ co bóp cơ tim. Opioid không phong bế đáp ứng thụ thể áp lực với áp lực cao hoặc thấp.
Sức cản mạch toàn thân thường giảm vừa phải bởi giảm dòng giao cảm ra hành não. Các liều bolus của meperidin hoặc morphin có thể giảm sức cản mạch toàn thân bởi phóng thích histamin.
Gây nhịp chậm lệ thuộc liều bởi kích thích nhân dây thần kinh X trung ương. Meperidin có tác dụng giống atropin yếu và không gây nhịp chậm
Đặc tính tương đối ổn định về huyết động của opioid thường dẫn đến việc dùng các thuốc này trong an thần và gây mê ở các bệnh nhân không ổn định huyết động
Hệ hô hấp
Gây ức chế hô hấp lệ thuộc liều. Ban đầu giảm tần số hô hấp với liều lớn hơn thì giảm thể tích khí lưu thông. Ảnh hưởng này gia tăng khi sử dụng thuốc an thần, các thuốc ức chế hô hấp khác, hoặc mắc bệnh phổi trước đó.
Giảm đáp ứng hô hấp với ưu thán và giảm oxy khí thở vào. Ảnh hưởng này gia tăng đáng kể nếu bệnh nhân ngủ.
Opioids giảm phản xạ ho lệ thuộc liều. Các liều cao hơn ức chế phản xạ tống vật lạ ra khỏi khí phế quản vì thế đặt ống nội khí quản và thông khí cơ học chịu đựng được tốt hơn.
Kích thước đồng tử:
Giảm bởi kích thích nhân Edinger-Westphal của dây thần kinh vận nhãn
Co cứng cơ:
Có thể xảy ra sau dùng opioid, đặc biệt ở ngực, bụng, đường khí đạo trên, dẫn đến không thể thông khí cho bệnh nhân. Tỷ lệ mắc gia tăng theo hiệu lực thuốc, liều, tốc độ sử dụng và có dùng nitrous oxide không. Co cứng được hóa giải bởi dùng thuốc giãn cơ hoặc thuốc đối kháng opioid. Co cứng cơ ít gặp hơn sau khi dùng trước với các liều an thần của benzodiazepin hoặc propofol.
Hệ tiêu hóa
Giảm việc rỗng dạ dày và tiết ruột non. Trương lực đại tràng và cơ thắt gia tăng, giảm co bóp tống thức ăn.
Tăng áp lực đường mật và có thể gây cơn đau mật, co thắt cơ Oddi có thể ngăn ngừa đặt canul của ống mật chủ. Tỷ lệ mặc phải thấp hơn với các opioid chủ vận-kháng chủ vận.
Buồn nôn và nôn:
Có thể xảy ra bởi vì kích thích trực tiếp khu vực khởi phát hóa thụ thể. Buồn nôn thường xảy ra hơn nếu nếu bệnh nhân cử động.
Bí tiểu
Có thể xảy ra bởi vì tăng trương lực cơ thắt bàng quang và ức chế phản xạ tống ra. Có thể cũng giảm nhận thức nhu cầu đi tiểu.
Phản ứng dị ứng
Hiếm gặp mặc dù phản ứng phản vệ được bắt gặp với morphin và meperidin.
Tương tác thuốc
Sử dụng meperidin cho bệnh nhân dùng thuốc ức chế monoamin oxidase có thể gây mê sảng hoặc tăng thân nhiệt và có thể gây tử vong
Liều lượng và sử dụng
Opioid thường dùng tiêm bolus hoặc truyền tĩnh mạch. Liều lâm sàng phải cá thể hóa và dựa trên tình trạng cơ bản bệnh nhân và đáp ứng lâm sàng. Các liều lớn hơn có thể cần với bệnh nhân dùng opioid kéo dài
naloxon
Chất kháng chủ vận đơn thuần được dùng để hóa giải các ảnh hưởng không mong muốn gây ra bởi opioid như ức chế hô hấp hoặc thần kinh trung ương.
Phương thức tác động:
Chất đối kháng cạnh tranh với thụ thể opioid ở não và tủy sống
Dược động học:
Tác dụng đỉnh được nhận thấy trong 1-2 phút, giảm đáng kể tác dụng lâm sàng xảy ra sau 30 phút bởi vì tái phân bố
Được chuyển hóa ở gan
Dược lực học:
Hóa giải ảnh hưởng dược lý học của opioid như ức chế hô hấp và thần kinh trung ương
Thuốc qua rau thai, sử dụng cho sản phụ trước sinh sẽ giảm ức chế hô hấp sơ sinh khởi phát bởi opioid.
Liều lượng và cách dùng
Ức chế hô hấp trong và sau mổ ở người lớn có thể được điều trị bằng tiêm tĩnh mạch 0,04mg mỗi 2-3 phút nếu cần
Tác dụng phụ
Đau: có thể dẫn đến khởi phát đau đột ngột khi hóa giải tác dụng giảm đau của opioid. Điều này có thể được đi kèm bởi thay đổi đột ngột huyết động (như tăng huyết áp, nhịp tim nhanh)
Ngừng tim: hiếm gặp, gây phù phổi và ngừng tim
Dùng lặp lại có thể cần thiết bởi vì thời gian tác dụng ngắn