Sự cần thiết
Bản chất các bệnh truyền nhiễm là có khả năng lây nhiễm rất cao, duy trì sự trỗi dậy và tái xuất hiện qua từng thời kỳ. Hiện nay, sự xuất hiện của các tác nhân gây bệnh nguy hiểm như HIV, HBV, HCV; các dịch bệnh do vi rút SARS, Cúm AH5N1, H1N1, H7N9; và các vi sinh vật đa kháng làm cho trọng tâm của công tác kiểm soát nhiễm khuẩn có nhiều thay đổi. Trước đây, chủ yếu tập trung vào người bệnh và đặc biệt là người bệnh có phẫu thuật, nay công tác phòng ngừa nhiễm khuẩn phải tập trung cho cả người bệnh và cán bộ y tế, không chỉ có phẫu thuật mà tất cả người bệnh có các can thiệp thủ thuật xâm lấn1.
Các thuật ngữ dung để mô tả tình trạng nhiễm khuẩn cũng có thay đổi từ “ Nhiễm khuẩn bệnh viện – Nosocomial infection hoặc Hospital Infection” sang “ Nhiễm khuẩn mắc phải trong bệnh viện – Hospital Acquired Infection” và nay thuật ngữ hay được các nhà nghiên cứu y học sử dụng là “Nhiễm khuẩn liên quan tới chăm sóc y tế – Health Care Asociated Infection-HCAI”.
Nhiễm khuẩn liên quan tới chăm sóc y tế đang làm hàng triệu người bệnh trên Thế giới bị ảnh hưởng hàng năm và là nguyên nhân hàng đầu làm ảnh hưởng tới sự an toàn của người bệnh và chất lượng dịch vụ y tế. Vì vậy, công tác Phòng và kiểm soát nhiễm khuẩn luôn là thách thức đối với hệ thống y tế toàn Thế giới và là một trong những ưu tiên hàng đầu trong Chương trình bảo đảm an toàn người bệnh.
Dịch tễ học nhiễm khuẩn bệnh viện
Định nghĩa
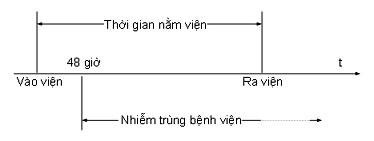
Theo Tổ chức Y tế Thế giới (TCYTTG), NKBV được định nghĩa là “ Nhiễm khuẩn người bệnh mắc phải trong thời gian điều trị tại bệnh viện và nhiễm khuẩn đó không phải là lý do nhập viện và/hoặc nhiễm khuẩn xảy ra với người bệnh trong bệnh viện hoặc cơ sở y tế khác mà nhiễm khuẩn này không hiện diện hoặc không trong giai đoạn ủ bệnh tại thời điểm nhập viện6.
Nhiễm khuẩn bệnh viện thường xuất hiện sau 48 giờ kể từ khi người bệnh nhập viện” (xem sơ đồ 1).
Sơ đồ 1: Thời gian xuất hiện NKBV
Để chẩn đoán NKBV người ta dựa vào định nghĩa và tiêu chuẩn chẩn đoán cho từng vị trí NKBV như: Nhiễm khuẩn vết mổ, Viêm phổi bệnh viện, Nhiễm khuẩn huyết liên quan đến dụng cụ đặt trong lòng mạch, Nhiễm khuẩn đường tiết niệu v,v,. Các định nghĩa và tiêu chuẩn chẩn đoán này được sử dụng để giám sát NKBV trên toàn cầu.
Nhiễm khuẩn liên quan đến cơ sở khám bệnh, chữa bệnh (KBCB) không chỉ là chỉ số chất lượng chuyên môn, mà còn là chỉ số an toàn của người bệnh, chỉ số đánh giá sự tuân thủ về thực hành của nhân viên y tế (NVYT), chỉ số đánh giá hiệu lực của công tác quản lý và là một chỉ số rất nhạy cảm đối với người bệnh và xã hội.
Tần suất nhiễm khuẩn bệnh viện
Các nghiên cứu quy mô vùng, quốc gia và liên quốc gia của các nước và Tổ chức Y tế Thế giới ghi nhận tỷ lệ NKBV từ 3,5% đến 10% người bệnh nhập viện. Tại các nước đang phát triển, tỷ lệ NKBV từ 5-15% và tỷ lệ NKBV tại các khoa hồi sức cấp cứu từ 9-37% 6,7. Tại Anh quốc: có >100.000 người bệnh NKBV/năm làm tăng 25 triệu ngày điều trị tại bệnh viện6,7.. Tại Mỹ: tỷ lệ NKBV chung 4,5% người bệnh nhập viện (2002), có gần 100.000 người bênh tử vong liên quan tới NKBV6,7.. Ngày điều trị trung bình cho một người bệnh nhiễm khuẩn liên quan tới chăm sóc y tế lên tới 17,5 ngày và chi phí hàng năm để giải quyết hậu quả NKBV lên tới 6,5 tỷ US (2004) 6,7..
Tình hình NKBV tại Việt Nam chưa được xác định đầy đủ do có ít tài liệu và giám sát về NKBV được công bố. Đến nay đã có ba cuộc điều tra cắt ngang (point prevalence) mang tính khu vực do Vụ Điều trị Bộ Y tế (nay là Cục Quản lý khám, chữa bệnh) đã được thực hiện. Ngoài ra, các số liệu điều tra tỷ lệ NKBV hiện mắc của các bệnh viện đa khoa tuyến tỉnh đều ghi nhận tỷ lệ NKBV chung từ 4,2-8,1% 1, 2, 3, 4, 5. Xem bảng 1 dưới đây:
Bảng 1. Tỷ lệ NKBV hiện mắc tại một số bệnh viện Việt Nam.
|
Năm |
Các nghiên cứu |
Tỷ lệ NKBV |
|
2000 |
Sở Y tế TpHCM giám sát NKBV tại 4 BV |
8,1 |
|
2001 |
Bộ Y tế. Nhiễm khuẩn bệnh viện tại 11 bệnh viện trực thuộc Bộ Y tế. |
6,8 |
|
2005 |
Bộ Y tế. Nhiễm khuẩn bệnh viện tại 19 bệnh viện trực thuộc Bộ Y tế. (n=11000 NB) |
5,8 |
|
2005 |
Nguyễn Thanh Hà. Nhiễm khuẩn bệnh viện tại 6 BV Phía Nam (n=2671) |
5,6 |
|
2005 |
Nguyễn việt Hùng. Tình hình NKBV tại 36 bệnh viện Phía Bắc (2TW, 17 tỉnh, 17 huyện); n=7541 NB |
7,8 |
|
2011 |
BVĐK Hòa Bình. NKBV Trên bệnh nhân sơ sinh (n=322) |
6,5 |
|
2012 |
BVĐK Bình Định. Điều tra NKBV (n=763) |
5,9 |
|
2012 |
BVĐK Hà Tình. Điều tra NKBV (n=353) |
4,2 |
|
2013 |
Bệnh viện Xanh Pôn Hà nội. Thực trạng NKBV tại các khoa lâm sang 2013 (n=414) |
8,4 |
Các nhiễm khuẩn bệnh viện thường gặp
Viêm phổi bệnh viện (VPBV): Theo các nghiên cứu ở các nước đã phát triển, VPBV chiếm 15% trong tổng số các loại NKBV, chiếm tới 27% trong các NKBV ở khoa HSTC (CDC 2003). Trong số các VPBV, loại VPBV liên quan đến thở máy (xuất hiện sau khi thở máy ≥ 48 giờ) chiếm tỉ lệ 90%. VPBV làm kéo dài thời gian nằm viện khoảng 6,1 ngày làm tốn thêm chi phí khoảng 10.000 USD đến 40.000 USD cho một trường hợp. Tỷ lệ NKBV do viêm phổi chiếm tỉ lệ cao nhất trong số các NKBV khác: 55.4% trong tổng số các NKBV (Bộ Y tế, 2005). Theo các nghiên cứu ở các bệnh viện trong toàn quốc, tỉ lệ VPBV trên các bệnh nhân thở máy từ 17,4%-39,4%5
Tỷ lệ nhiễm khuẩn vết mổ (NKVM): tại các bệnh viện Việt Nam, một số điều tra NKVM gần đây ghi nhận tỷ lệ NKVM từ 3,2-12,6%. Chi tiết xem bảng 2 dưới đây:
Bảng 2. Tỷ lệ nhiễm khuẩn vết mổ
|
Năm |
Nghiên cứu |
Tỷ lệ nhiễm khuẩn |
|
2002 |
BV Thanh Nhàn. Giám sát NKVM (n=626) |
4,0 |
|
2004 |
BV Việt Đức. NKVM chung (n=807NB) |
3,2 |
|
2008 |
BVTW Huế giám sát NKVM (n= 1000 NB) |
4,3 |
|
2010 |
BV Xanh Pôn. Tình hình NKVM tại khoa phẫu thuật tạo hình (n=241) |
5,8 |
|
2010 |
Bệnh viện tim hà Nội. Thực trạng nhiễm khuẩn vết mổ trên bệnh nhân phẫu thuật tim (n=1289) |
12,6 |
|
2011 |
BVĐK Đà Nẵng. Tình hình NKVM (n=2250)* |
5,2 |
|
2012 |
BVĐK Bình Định. Đánh giá NKVM (n=622) |
8,4 |
Nhiễm khuẩn vết mổ để lại hậu quả nặng nề cho người bệnh do kéo dài thời gian nằm viện, tăng tỷ lệ tử vong và tăng chi phí điều trị. Tại Hoa Kỳ, số ngày nằm viện gia tăng trung bình do NKVM là 7,4 ngày, chi phí phát sinh do NKVM hàng năm khoảng 130 triệu USD. Một vài nghiên cứu ở Việt Nam cho thấy NKVM làm tăng gấp 2 lần thời gian nằm viện và chi phí điều trị trực tiếp.
Nhiễm khuẩn đường tiết niệu: Nhiễm khuẩn bệnh viện đường tiết niệu đứng hàng thứ hai hoặc ba tùy theo nghiên cứu, tỷ lệ mắc cao ở những người già, người có đặt thông tiểu. Có tới 80% trường hợp nhiễm khuẩn đường tiết niệu liên quan đến đặt dẫn lưu bàng quang và tỷ lệ nhiễm khuẩn tiết niệu nặng rất cao trong một số trường hợp như thay thận, nữ giới, đái đường và suy thận. Nhiễm khuẩn tiết niệu bệnh viện thường do trực khuẩn Gram âm, trong đó hay gặp nhất là Escherichia coli, Proteus mirabilis, Klebsiella spp và P.aeruginosa; ngoài ra còn có thể gặp Enterococci và Enterobacter spp. Nấm Candidas cũng được xem là một trong những nguyên nhân hàng đầu gây nhiễm khuẩn tiết tiệu ở khoa HSTC.
Nhiễm khuẩn huyết (NKH): Nhiễm khuẩn huyết đứng hàng thứ 3 trong các NKBV thường gặp trong các cơ sở khám bệnh, chữa bệnh (KBCB). Nghiên cứu tại các khoa HSTC của Mỹ cho thấy tần suất của NKH là 5,5 ca/1000 ngày điều trị tại khoa HSTC người lớn và 7,7/1000 ngày mang catheter. Theo giám sát quốc gia ở Mỹ có xấp xỉ khoảng 80.000 NKH có liên quan tới đặt catheter trên tổng số 250.000 ca NKH xảy ra hàng năm và là nguyên nhân gây ra 2.400 – 20.000 ca tử vong/năm. Chi phí trung bình cho 1 ca có NKH là từ 34.508 USD – 56.000 USD và tổng chi phí có thể lên tới 296 triệu – 2,3 tỷ USD/ năm. Tại Việt Nam, nghiên cứu NKH ở khoa HSTC sơ sinh trên bệnh nhân có đặt catheter cho thấy tần suất là 7,5 ca/ 1000 ngày điều trị. Chi phí ở những trẻ có NKH cao hơn nhiều so với trẻ không có NKH, ngày điều trị kéo dài thêm 8 ngày. Tần suất tại khoa HSTC nhi chung là 9,6/ 1000 trẻ nhập khoa HSTC.
Nhiễm khuẩn vết bỏng: Người bệnh bỏng, bề mặt da bị tổn thương, sự kết hợp giữa tình trạng bệnh và sử dụng dụng cụ xâm lấn trong quá trình điều trị là điều kiện thuận lợi cho NKBV, tụ cầu vàng và Pseudomonas là vi khuẩn kháng thuốc thường phân lập được trong tổn thương nhiễm trùng bỏng. Mặt khác, vết bỏng sâu, mô hoại tử là môi trường thuận lợi cho VSV xâm nhập, phát triển và dễ gây nhiễm khuẩn huyết. Các chủng vi khuẩn phân lập được từ bệnh phẩm mủ nhiễm trùng bỏng qua nhiều công trình nghiên cứu cho thấy thường gặp là Pseudomonas spp, Staphylococcusaureus và Klebsiella spp.
Các nhiễm khuẩn khác: Ngoài một số loại NKBV thường gặp nói trên còn nhiều loại nhiễm khuẩn khác trong bệnh viện như: nhiễm khuẩn da và mô mềm, nhiễm khuẩn dạ dày – ruột, viêm xoang, nhiễm khuẩn mắt và kết mạc, viêm nội mạc tử cung …
Các tác nhân vi sinh vật
Vai trò gây bệnh của vi khuẩn:
Vi khuẩn gây NKBV có thể từ hai nguồn gốc khác nhau. Vi khuẩn nội sinh, thường cư trú ở lông, tuyến mồ hôi, tuyến chất nhờn. Bình thường trên da có khoảng 13 loài vi khuẩn ái khí được phân bố khắp cơ thể và có vai trò ngăn cản sự xâm nhập của VSV gây bệnh. Một số vi khuẩn nội sinh có thể trở thành căn nguyên nhiễm khuẩn khi khả năng bảo vệ tự nhiên của vật chủ bị tổn thưởng. Vi khuẩn ngoại sinh, là vi khuẩn có nguồn gốc ngoại lai, có thể từ dụng cụ y tế, nhân viên y tế, không khí, nước hoặc lây nhiễm chéo giữa các bệnh nhân.
Vi khuẩn Gram dương: chủ yếu là cầu khuẩn. Tụ cầu vàng (Staphylococcus aureus) đóng vai trò quan trọng đối với NKBV từ cả hai nguồn nội sinh và ngoại sinh. Tụ cầu vàng có thể gây nên nhiễm khuẩn ở phổi, xương, tim, nhiễm khuẩn huyết và đóng vai trò quan trọng trong NKBV có liên quan đến truyền dịch, ống thở, nhiễm khuẩn vết bỏng và nhiễm khuẩn vết mổ. Vi khuẩn Staphylococcus saprophyticus thường là căn nguyên gây nhiễm khuẩn tiết niệu tiên phát, là loài gây nhiễm khuẩn có tỷ lệ cao thứ hai (sau tụ cầu vàng) ở người bệnh nhiễm khuẩn vết bỏng. Liên cầu beta tán huyết (beta- hemolytic) đóng vai trò quan trọng trong các biến chứng viêm màng cơ tim và khớp.
Vi khuẩn Gram âm, trong đó các trực khuẩn Gram (-) thường có liên quan nhiều đến NKBV và phổ biến trên người bệnh nhiễm khuẩn phổi tại khoa điều trị tích cực. Họ vi khuẩn đường ruột (Enterobacteriaceae) thường cư trú trên đường tiêu hoá của người và động vật, đang là mối quan tâm lớn trong NKBV do có khả năng kháng cao với các nhóm kháng sinh amiglycoside, β-lactamase và có khả năng truyền tính kháng qua plasmid. Acinetobacter spp, trong đó đáng quan tâm nhất là loài A.baumannii, thường gặp trong không khí bệnh viện, nước máy, ống thông niệu đạo, máy trợ hô hấp. Ngoài ra còn thấy vi khuẩn này trong đờm, nước tiểu, phân, dịch nhầy âm đạo. Ngày nay NKBV do Acinetobacter spp đang có chiều hướng gia tăng rõ rệt. Vi khuẩn thuộc giống Klebsiella spp thường xuyên là nguyên nhân NKBV và vi khuẩn này có khả năng lan nhanh tạo thành các vụ dịch tại bệnh viện. Loài Klebsiella pneumoniae, thường có vai trò quan trọng trong nhiễm khuẩn tiết niệu, phổi, nhiễm khuẩn huyết và mô mềm. Nhiều nghiên cứu trong nước và quốc tế đã khẳng định, vi khuẩn Escherichia coli gây nhiễm khuẩn chủ yếu trên đường tiết niệu, sinh dục của phụ nữ và nhiễm khuẩn vết mổ.
Trực khuẩn mủ xanh (Pseudomonas aeruginosa), là vi khuẩn Gram (-), ưa khí thuộc họ Pseudomonadaceae. Người bệnh nhiễm khuẩn được phát hiện thấy trực khuẩn mủ xanh ở phổi, mặt trong bàng quang, bể thận, buồng tử cung, thành ống dẫn lưu và bề mặt kim loại máy tạo nhịp tim. Các vi khuẩn gây nhiễm khuẩn huyết trên người bệnh bỏng chủ yếu là trực khuẩn mủ xanh và tụ cầu vàng, trong đó trực khuẩn mủ xanh đã kháng hầu hết các kháng sinh thông thường.
Nhiều nghiên cứu trong nước và nước ngoài đều chứng minh trực khuẩn Gram âm là căn nguyên hàng đầu gây nhiễm khuẩn cơ hội và các loài thường gặp là P.aeruginosa, Acinetobacter spp, E.coli, Klebsiella spp và Enterobacter spp. Điều tra NKBV và các yếu tố liên quan tại 19 bệnh viện, Phạm Đức Mục và cộng sự (2005) cho thấy các tác nhân nhiễm khuẩn chính là P.aeruginosa (24%), sau đó là K.pneumoniae (20%) và A.baumannii (16%). Trương Anh Thư (2008), nghiên cứu tại Bệnh viện Bạch Mai báo cáo nhiễm khuẩn do P.aeruginosa cao nhất (28,6%), sau đó là A.baumannii (23,8%), K.pneumoniae (19%) và nấm candida spp (14,3%). Nguyễn Văn Hòa (2008), tại Bệnh viện Hữu nghị Việt Xô, tỷ lệ phân lập được P.aeruginosa là cao nhất (22,3%) và đóng vai trò chính trong nhiễm khuẩn đường hô hấp và đường tiết niệu.
Vai trò gây bệnh của vi rút:
Một số vi rút có thể lây NKBV như vi rút viêm gan B (HBV), vi rút viêm gan C (HCV) (lây qua đường máu như lọc máu, tiêm truyền, nội soi), các vi rút hợp bào đường hô hấp, SARS và vi rút đường ruột (Enteroviruses) truyền qua tiếp xúc từ tay-miệng và theo đường phân-miệng. Các vi rút khác cũng lây truyền trong bệnh viện như Cytomegalovirus, HIV, Ebola, Influenza, Herpes và Varicella-Zoster.
Nhiều nghiên cứu cho thấy HBV, HIV, cúm A đóng vai trò lây nhiễm quan trọng trong môi trường bệnh viện. Viêm gan B có thể lây nhiễm giữa các người bệnh làm sinh thiết nội tĩnh mạch trong cùng một ngày và cùng một phòng. Người bệnh ghép tạng là đối tượng có nguy cơ lây nhiễm cao. Những người bệnh có HBsAg-, kháng HBc-, kháng HBc+ và HBV DNA+ được coi là người lành mang HBV và dễ có nguy cơ bùng phát vi rút viêm gan B sau khi ghép tim. Ngoài ra nhiễm vi rút một cách ngẫu nhiên do dung dịch heparin có lẫn máu từ người bệnh mang HCV tiềm ẩn chưa xác định cũng có thể là nguồn lây nhiễm viêm gan C trong bệnh viện.
Bên cạnh vi rút viêm gan, các nhà khoa học Pháp đã cho thấy 25% người bệnh hồi sức cấp cứu bị nhiễm một loại vi rút gây bệnh đường hô hấp trên có liên quan đến quạt thông gió. Vi rút Herpes type-1 cũng được phát hiện thấy trên bệnh phẩm của người bệnh thở máy với tỷ lệ khá cao (31%).
Vai trò gây bệnh của ký sinh trùng và nấm
Một số ký sinh trùng (Giardia lamblia) có thể lây truyền dễ dàng giữa người trưởng thành và trẻ em. Nhiều loại nấm và ký sinh trùng là các sinh vật cơ hội và là nguyên nhân nhiễm khuẩn trong khi điều trị quá nhiều kháng sinh và trong trường hợp suy giảm miễn dịch (Candida albicans, Aspergillus spp, Cryptococcus neoformans,…). Các loài Aspergillus spp thường gây nhiễm bẩn môi trường không khí và các loài này được bắt nguồn từ bụi và đất, đặc biệt là trong quá trình xây dựng bệnh viện. Tác giả Trương Anh Thư và CS (2008) cho thấy các tác nhân gây NKBV tại Bệnh viện Bạch Mai, ngoài các vi khuẩn Gram âm thường gặp thì tỷ lệ nhiễm khuẩn do nấm Candida là khá cao (14,3%).
Đường lây nhiễm khuẩn bệnh viện
Có 3 đường lây truyền chính trong cơ sở y tế là lây qua đường tiếp xúc, đường giọt bắn và không khí.
Đường tiếp xúc: là đường lây nhiễm quan trọng và phổ biến nhất trong NKBV (chiếm 90% các NKBV) và được chia làm hai loại khác nhau là lây nhiễm qua đường tiếp xúc trực tiếp (tiếp xúc trực tiếp với các tác nhân gây bệnh) và lây nhiễm qua tiếp xúc gián tiếp (tiếp xúc với vật trung gian chứa tác nhân gây bệnh).
Lây nhiễm qua đường giọt bắn: khi các tác nhân gây bệnh chứa trong các giọt nhỏ bắn ra khi người bệnh ho, hắt hơi, nói chuyện bắn vào kết mạc mắt, niêm mạc mũi, miệng của người tiếp xúc. Các tác nhân gây bệnh truyền nhiễm có trong các giọt bắn có thể truyền bệnh từ người sang người trong một khoảng cách ngắn (5 μm, có khi lên tới 30 μm hoặc lớn hơn. Một số tác nhân gây bệnh qua đường giọt bắn cũng có thể truyền qua đường tiếp xúc trực tiếp hoặc tiếp xúc gián tiếp.
Lây qua đường không khí: xảy ra do các giọt nhỏ chứa tác nhân gây bệnh có kích thước
Nguồn lây nhiễm khuẩn bệnh viện
Có nhiều nguồn lây nhiễm ở trong các cơ sở y tế (CSYT) ví dụ như: nguồn lây từ môi trường (không khí, nước, xây dựng), bệnh nhân, từ các hoạt động khám và chữa bệnh (thủ thuật xâm nhập và phẫu thuật, dụng cụ và thiết bị, hóa trị liệu…).
Từ môi trường
Các tác nhân gây bệnh có thể gặp trong môi trường (không khí, nước, bề mặt vật dụng xung quanh người bệnh) như nấm vi khuẩn hoặc các loại vi rút và các ký sinh trùng (Bảng 1).
Bảng 1. Căn nguyên VSV gây bệnh trong môi trường
|
Nguồn |
Vi khuẩn |
Vi rút |
Nấm |
|
Không khí |
Cầu khuẩn Gram (+) (Nguồn gốc từ da) Tuberculosis |
Varicella zoster Influenza |
Aspergillus |
|
Nước |
Trực khuẩn Gram (-): Pseudomonas aeruginosa, Acinetobacter Legionella pneumophila Vi khuẩn lao: Mycobacterium tuberculoton, Mycobacterium chelonae, Mycobacterium avium-intracellularae |
Molluscum contagiosum Human papillomavirus Noroviruses |
Aspergillus Exophiala jeanselmei |
|
Thực phẩm |
Salmonella spp Staphylococcus aureus Clostridium perfringens Bacillus cereus và các trực khuẩn hiếu khí có nha bào Escherichia coli Campylobacter jejuni Vibrio cholerae Streptococcus species Listeria monocytogenes |
Rotavirus Caliciviruses |
|
Từ người bệnh
Các yếu tố từ người bệnh làm thuận lợi cho NKBV gồm tuổi, tình trạng sức khỏe và phương pháp điều trị được áp dụng. Nguy cơ có thể được phân loại theo 3 mức độ khác nhau: nguy cơ mức độ thấp, trung bình và mức độ cao. Các người bệnh có nguy cơ thấp khi không có dấu hiệu bệnh quan trọng, hệ miễn dịch không bị ảnh hưởng và không phải điều trị can thiệp. Tình trạng sức khỏe kém, đặc biệt là tuổi cao các đáp ứng miễn dịch tế bào và miễn dịch dịch thể bị suy giảm; trẻ em có hệ thống đáp ứng miễn dịch chưa hoàn chỉnh, sức chịu đựng stress kém vì thế sức đề kháng với vi khuẩn yếu nên xuất hiện một nguy cơ toàn thân. Ngoài ra người bệnh cao tuổi dễ mắc bệnh còn liên quan đến tình trạng dinh dưỡng kém.
Hơn nữa, người bệnh nặng dẫn đến tình trạng tăng trao đổi chất, khả năng miễn dịch suy yếu, khả năng chống lại các VSV ngoại sinh giảm và VSV nội sinh phát triển mạnh hơn. Một số yếu tố khác cũng góp phần NKBV như tình trạng người bệnh khi nhập viện (cấp tính hay không cấp tính), thời gian nằm viện, giới tính, khả năng khử nhiễm chọn lọc của ống tiêu hóa và các nguy cơ này mang tính độc lập với mỗi loại nhiễm khuẩn. Nguy cơ cao NKBV cũng xảy ra trên những người bệnh thay tạng, ung thư hoặc nhiễm khuẩn do suy giảm miễn dịch ở người nhiễm HIV, người bệnh tổn thương hệ miễn dịch, người bệnh đa chấn thương hoặc bỏng nặng và người bệnh thường xuyên phải điều trị can thiệp.
Từ hoạt động chăm sóc và điều trị
Do sử dụng các dụng cụ, thiết bị xâm nhập:
Khi sử dụng các thiết bị xâm nhập như đặt nội khí quản, máy trợ hô hấp, nội soi thăm dò, dẫn lưu sau mổ, đặt cathete tĩnh mạch trung tâm, dẫn lưu tiết niệu…, tất cả các điều trị can thiệp đó đã phá vỡ cơ chế bảo vệ tự nhiên của cơ thể là ngăn cản sự xâm nhập và tấn công của các VSV gây bệnh và luôn được xem là có nguy cơ cao. Tỷ lệ các NKBV liên quan đến quy trình điều trị xâm nhập hoặc dụng cụ xâm nhập chiếm xấp xỉ 80% tổng số nhiễm khuẩn trong bệnh viện.
Nhiễm khuẩn liên quan đến thiết bị xâm nhập đã được các tác giả mô tả nhiều trong các công trình nghiên cứu, và thời gian sử dụng các thiết bị càng kéo dài thì nguy cơ đối với tất cả các nhiễm khuẩn càng tăng, đặc biệt là nhiễm khuẩn huyết và tỷ lệ tử vong cao thường tập trung trên người bệnh bị nhiễm khuẩn phổi và nhiễm khuẩn huyết.
Từ việc sử dụng kháng sinh không thích hợp
Tình trạng kháng thuốc của trực khuẩn Gram (-) gây NKBV ngày càng gia tăng và phổ biến ở tất cả các khoa điều trị trong bệnh viện và tình trạng đa kháng thường xảy ra với các kháng sinh thuộc nhóm quinolon, cephalosporin thế hệ 3 và aminoglycosid. Sự bùng nổ ngày càng nhiều chủng trực khuẩn mủ xanh và A.baumannii đa kháng kháng sinh ở trong và ngoài khoa điều trị tích cực đang là vấn đề thường xuyên được đề cập tới ngày càng nhiều ở hầu hết các nghiên cứu gần đây.
Khi sử dụng kháng sinh không hợp lý sẽ làm tăng chủng kháng thuốc do có sự phối hợp chọn lọc tự nhiên và thay đổi các thành phần gen kháng thuốc của vi khuẩn. Kháng kháng sinh xuất phát điểm từ các cơ sở y tế, sau đó lan rộng ra cộng đồng và vi khuẩn kháng thuốc trở thành căn nguyên của khoảng 70% các NKBV. Tỷ lệ mắc và tử vong do NKBV có liên quan đến vi khuẩn kháng thuốc đã làm tăng đáng kể các loại chi phí.
Ngăn ngừa sự bùng phát và lây lan của các vi khuẩn kháng thuốc sẽ hạn chế được ảnh hưởng bất lợi và tốn kém. Việc quản lý và sử dụng kháng sinh thích hợp như lựa chọn thuốc, liều dùng trong quá trình điều trị và giám sát thường xuyên tính kháng kháng sinh sẽ hạn chế được tốc độ kháng thuốc của vi khuẩn.
Do chưa tuân thủ các quy định phòng ngừa nhiễm khuẩn của NVYT như tuân thủ vệ sinh tay còn thấp, sử dụng chung găng tay, xử lý các dụng cụ y tế để dùng lại đặc biệt là các dụng cụ nội soi chưa đúng quy định.
Vì sao nhiễm khuẩn bệnh viện chưa giảm
Nhìn lại, gần một thập kỷ đã qua, mắc dù đã có rất nhiều những nỗ lực trong tất cả các lĩnh vực từ việc xây dựng và ban hành chính sách KSNK, tới việc thiết lập các hệ thống KSNK, đào tạo về KSNK và tăng cường thêm các phương tiện, hóa chất phục vụ cho công tác kiểm sóat nhiễm khuẩn. Tuy nhiên, chúng ta cần ghi nhận một điều là tình trạng nhiễm khuẩn trong các cơ sở chăm sóc sức khỏe chưa giảm. Vậy nguyên nhân cua rtình hình trên là gì. Dưới đây có thể nêu một số nguyên nhân chính:
Các yếu tố nội sinh (do chính bản thân người bệnh): Người bệnh mắc bệnh mãn tính, mắc các bệnh tật làm suy giảm khả năng phòng vệ của cơ thể, những người bệnh dùng thuốc kháng sinh kéo dài, trẻ sơ sinh non tháng và người già dễ bị NKBV. Các vi sinh vật cư trú trên da, các hốc tự nhiên của cơ thể người bệnh có thể gây nhiễm khuẩn cơ hội, đặc biệt khi cơ thể bị giảm sức đề kháng.
Các yếu tố ngoại sinh như: Vệ sinh môi trường, nước, không khí, chất thải, quá tải bệnh viện, nằm ghép, dụng cụ y tế, các phẫu thuật, các can thiệp thủ thuật xâm lấn…
Các yếu tố liên quan đến sự tuân thủ của NVYT: Các thực hành theo hướng dẫn của Bộ Y tế và của Tổ chức y tế Thê giới chưa được tuân thủ ở mức mong muốn như:
Vệ sinh tay tuân thủ còn thấp ( thiếu giám sát, thiếu điều kiện vệ sinh tay)
Sử dụng chung găng tay sạch chưa đúng quy định (lạm dụng mang găng, dung một đôi găng tay cho nhiều người bệnh..)
Sử dụng khẩu trang chưa đúng quy định (vừa làm dụng vừa kém hiệu quả)
Các đơn vị khử khuẩn, tiệt khuẩn hoạt động nhìm chung chưa đáp ứng được yêu cầu ( hầu hết chỉ có một buồng để máy tiệt khuẩn, không bố trí một chiều, nhân viên làm công việc khử khuẩn-tiệt khuẩn đa phần là hộ lý, các hoạt động khử khuẩn, tiệt khuẩn còn thủ công, thiết bị cũ và lạc hậu thiếu các tiêu chí đánh giá chất lượng.
Tỷ lệ mũi tiêm an toàn đạt các tiêu chuẩn đề ra còn thấp
Vệ sinh môi trường đã có tiến bộ nhưng vẫn cần tiếp tục cải thiện ( dung chung giẻ lau nhà, giẻ lau xong chưa được xử lý đúng cách, dung dịch làm vệ sinh chưa đúng nồng độ,..)
Hậu quả của nkbv
Nhiễm khuẩn bệnh viện dẫn đến nhiều hệ lụy cho người bệnh và cho hệ thống y tế như: tăng biến chứng và tử vong cho người bệnh; kéo dài thời gian nằm viện trung bình từ 7 đến 15 ngày; tăng sử dụng kháng sinh dẫn đến tăng sự kháng thuốc của vi sinh vật và tăng chi phí điều trị cho một NKBV thường gấp 2 đến 4 lần so với những trường hợp không NKBV.
Theo báo cáo của một số nghiên cứu: Chi phí phát sinh do nhiễm khuẩn huyết bệnh viện là $34,508 đến $56,000 và do viêm phổi bệnh viện là $5,800 đến $40,000. Tại Hoa Kỳ, hàng năm ước tính có 2 triệu người bệnh bị NKBV, làm tốn thêm 4,5 tỉ dollar viện phí. Ở Việt Nam chưa có những nghiên cứu quốc gia đánh giá chi phí của NKBV, một nghiên cứu tại bệnh viện Chợ Rẫy cho thấy NKBV làm kéo dài thời gian nằm viện 15 ngày với chi phí trung bình mỗi ngày là 192,000 VND và ước tính chi phí phát sinh do NKBV vào khoảng 2,880,000 VND/ người bệnh.
Các văn bản quy phạm pháp luật về/ liên quan đến kiểm soát nhiễm khuẩn
Điều 62 Luật khám bệnh, chữa bệnh quy định: Cơ sở khám bệnh, chữa bệnh có trách nhiệm thực hiện các biện pháp KSNK (Giám sát, khử khuẩn, tiệt khuẩn, vệ sinh, XLCT..); bảo đảm cơ sở vật chất cho KSNK; tư vấn về các biện pháp KSNK; người làm việc trong cơ sở khám bệnh, chữa bệnh và người bệnh phải tuân thủ các quy định về KSNK.
Thông tư 18/2009/TT-BYT ngày 14 tháng 10 năm 2009 về hướng dẫn tổ chức thực hiện công tác KSNK trong các cơ sở khám bệnh, chữa bệnh đã thay thế cho các quy định trước đây tại Quy chế bệnh viện (1997) các quy chế liên quan đến công tác KSNK. Theo đó Bộ Y tế đã có quy định cụ thể 10 nhiệm vụ chuyên môn về KSNK, quy định các điều kiện về tổ chức, về nhân lực, trang thiết bị và trách nhiệm của các cá nhân, bộ phận trong việc thực hiện Thông tư.
Quyết định 43/2007/BYT-QĐ ban hành Quy chế Quản lý chất thải y tế đã quy định chất thải rắn y tế được chia làm 5 nhóm, bao gồm: Chất thải lây nhiễm, Chất thải hoá học nguy hại, Chất thải phóng xạ, Bình chứa áp suất, Chất thải thông thường. Quy chế cũng quy định tiêu chuẩn các dụng cụ, bao bì thu gom, vận chuyển chất thải rắn trong bệnh viện; phân loại, thu gom, vận chuyển chất thải rắn trong bệnh viện; vận chuyển chất thải rắn ra ngoài cơ sở y tế …
Quyết định số 1040/QĐ-BYT ngày 30/3/2012, Bộ Y tế đã ban hành Kế hoạch hành động quốc gia tăng cường công tác KSNK trong các cơ sở KBCB giai đoạn từ nay đến 2015.
Chương trình, tài liệu đào tạo Phòng ngừa chuẩn năm 2010.
Các hướng dẫn phòng ngừa NKBV như: Phòng nhiễm khuẩn vết mổ, phòng viêm phổi trên người bệnh thở máy, phòng ngừa chuẩn, Tiêm an toàn, Khử khuẩn-tiệt khuẩn, Phòng nhiễm khuẩn huyết ở người bệnh đặt catheter.
Kiểm tra bệnh viện hàng năm đã đưa công tác KSNK thành yêu cầu thường quy đối với tất cả các bệnh viện.
Các biện pháp tăng cường kiểm soát nhiễm khuẩn bệnh viện
Về chính sách:
Xây dựng chính sách quốc gia về tăng cường công tác KSNK. Ban hành các hướng dẫn quốc gia về thực hành KSNK trong các cơ sở khám chữa bệnh. Xây dựng các chuẩn đánh giá chất lượng thực hành KSNK để đưa vào nội dung kiểm tra, thẩm định chất lượng bệnh viện
Về tổ chức:
Bộ Y tế (Cục quản lý khám, chữa bệnh) thành lập tổ chuyên gia kiểm soát NKBV để tư vấn ban hành Kế hoạch quốc gia và các chính sách, các hướng dẫn quốc gia về công tác KSNK. Đối với các bệnh viện: thành lập Hội đồng KSNK; Khoa/tổ KSNK và mạng lưới KSNK để làm đầu mối tham mưu cho lãnh đạo bệnh viện thực hiện các hướng dẫn và quy định về KSNK. Tăng cường vai trò của hội Kiểm soát nhiễm khuẩn: duy trì hoạt động của các Hội KSNK khu vực và chuẩn bị các điều kiện để thành lập Hội KSNK Việt Nam.
Về đào tạo kiểm soát nhiễm khuẩn bệnh viện:
Đào tạo chuyên khoa KSNK: Cán bộ Y tế Khoa (tổ) KSNK phải được đào tạo chuyên khoa và thường xuyên cập nhật kiến thức, kỹ năng thực hành KSNK. Đào tạo phổ cập: thầy thuốc, nhân viên của cơ sở khám bệnh, chữa bệnh phải được đào tạo chương trình phổ cập về KSNK bao gồm các thực hành về Phòng ngừa chuẩn và Phòng ngừa dựa vào đường lây, các hướng dẫn thực hành phòng ngừa NKBV theo cơ quan, vị trí. Đào tạo KSNK trong các trường: bổ sung môn học về phòng và KSNK trong các chương trình đào tạo bác sĩ, điều dưỡng, hộ sinh và kỹ thuật viên. Triển khai Chương trình đào tạo vệ sinh bệnh viện cho hộ lý và nhân viên vệ sinh bệnh viện.
Về tổ chức giám sát nhiễm khuẩn bệnh viện:
Tổ chức giám sát NKBV để có cơ sở dữ liệu về NKBV như tỷ lệ mắc NKBV, tác nhân gây bệnh, vi khuẩn kháng thuốc…)..Giám sát là hoạt động chủ yếu của chương trình kiểm soát NKBV và khoa KSNK. Giám sát NKBV được định nghĩa là “Việc thu thập có hệ thống, liên tục; việc xử lý và phân tích những dữ kiện cần thiết nhằm triển khai, lập kế hoạch, và phổ biến kịp thời những dữ kiện này đến những người cần được biết”. Giám sát NKBV là một trong những yếu tố quan trọng để cải thiện tình hình NKBV. Nhân viên kiểm soát NKBV thường phải dành hơn một nửa thời gian để tiến hành giám sát. Giám sát NKBV sẽ cung cấp những dữ kiện có ích để đánh giá tình hình NKBV: nhận biết những người bệnh NKBV, xác định vị trí nhiễm khuẩn, những yếu tố góp phần vào nhiễm khuẩn. Từ đó giúp bệnh viện có kế hoạch can thiệp và đánh giá được hiệu quả của những can thiệp này. Giám sát NKBV còn là tiền đề cho việc thực hiện các nghiên cứu về KSNK. Chương trình giám sát cũng cần bao gồm chương trình kiểm soát kháng sinh. Cần đưa ra được những quy định chính sách sử dụng kháng sinh. Cần hạn chế những hoạt động tiếp thị của các hãng thuốc trong bệnh viện, đặc biệt tại các bệnh viện có đào tạo.
Về thực hành kiểm soát nhiễm khuẩn:
Tổ chức thực hiện các biện pháp Phòng ngừa chuẩn, Phòng ngừa bổ sung (dựa theo đường lây truyền bệnh); Tổ chức thực hiện các hướng dẫn và kiểm tra các biện pháp thực hành KSNK theo tác nhân, cơ quan và bộ phận bị nhiễm khuẩn bệnh viện.
Bảo đảm các điều kiện cho công tác ksnk:
Có bộ phận (đơn vị) khử khuẩn – tiệt khuẩn tập trung đạt tiêu chuẩn và có đủ các phương tiện để làm sạch, cọ rửa, khử khuẩn, tiệt khuẩn và kho đựng dụng cụ sạch và dụng cụ vô khuẩn. Có nhà giặt thiết kế một chiều, đủ trang bị và phương tiện như máy giặt, máy sấy, phương tiện là (ủi) đồ vải, xe vận chuyển đồ vải bẩn, sạch; bể (thùng) chứa hoá chất khử khuẩn để ngâm đồ vải nhiễm khuẩn, tủ lưu giữ đồ vải; xà phòng giặt, hóa chất khử khuẩn. Có cơ sở hạ tầng để bảo đảm xử lý an toàn chất thải lỏng, chất thải rắn và chất thải khí y tế theo Quy định về quản lý chất thải y tế. Có đủ phương tiện vệ sinh chuyên dụng. Trường hợp cơ sở khám bệnh, chữa bệnh hợp đồng với Công ty cung cấp dịch vụ vệ sinh công nghiệp thì hợp đồng phải xác định rõ yêu cầu về trang thiết bị, hóa chất, tiêu chuẩn vệ sinh, quy trình vệ sinh, đào tạo nhân viên vệ sinh theo chương trình tài liệu của Bộ Y tế và kiểm tra đánh giá chất lượng. Cơ sở khám bệnh, chữa bệnh phải bảo đảm nhân lực cho Khoa (tổ) KSNK hoạt động. Ngoài nhân lực cho các bộ phận như khử khuẩn, tiệt khuẩn, giặt là, bộ phận giám sát nhiễm khuẩn phải bảo đảm tối thiểu cứ 150 giường bệnh có 01 nhân lực chuyên trách giám sát nhiễm khuẩn.
Tài liệu tham khảo
Nguyễn Thanh Hà (2005), “Giám sát nhiễm khuẩn bệnh viện tại 6 tỉnh phía Nam”.
Nguyễn Việt Hùng (2005). “Tình hình nhiễm khuẩn bệnh viện tại các bệnh viện khu vực phía Bắc”.
Trần Hữu Luyện. “Nhiễm khuẩn bệnh viện trên NB có phẫu thuật”
Phạm Đức Mục và cộng sự (2005). “Nhiễm khuẩn bệnh viện tại các bệnh viện trực thuộc Bộ Y tế năm 2005”
Lê Anh Thư. “Nhiễm khuẩn bệnh viện trên các bệnh nhân có thở máy”.
WHO. Patient Safety Curiculum Guideline. Multi-proesional Edition, 2011.
Ducel G et al. Prevention of hospital-acquired infections: a practical guide. 2nd ed. Geneva, World Health Organization, 2002.
WHO guidelines on hand hygiene in health care. Geneva, World Health Organization,2009:6(http://whqlibdoc.who.int/publications/2009/9789241597906_eng.pdf; accessed 21 February 2011).
9.Allegranzi B et al. Burden of endemic health care-associated infections in developing countries: systematic review and meta-analysis.Lancet, 2011, 377:228–241.
Centers for Disease Control and Prevention campaign to prevent antimicrobial resistance in healthcare settings. Atlanta, GA, CDC, 2003 (http://www.cdc.gov/drugresistance/healthcare/; accessed 21 February 2011).
Institute for Healthcare Improvement (IHI). The Five Million Lives campaign. Boston, MA, IHI, 2006 (http://www.ihi.org/IHI/Programs/Campaign/; accessed 21 February 2011).
Countries or areas committed to address health care-associated infection. Geneva, World Health Organization, 2011 (http://www.who.int/gpsc/statements/countries/ en/index.html; accessed 16 March 2011).
Centers for Disease Control and Prevention. Universal precautions for prevention of transmission of HIV and other bloodborne infections. Atlanta, GA, CDC, 1996 (http://www.cdc.gov/niosh/topics/bbp/universal.h tml; accessed 21 February 2011).
Burke J. Infection control: a problem for patient safety. New England Journal of Medicine, 2003, 348:651–656.
National Noscomial Infections Surveillance. (2004), “National Nosocomial Infections Surveillance (NNIS) System Report,data summary from January 1992 through June 2004”, Am J Infect Control, 32, pp. 470-485.