Giới thiệu :
Trong bài trước “Vai trò của kỹ thuật cắt lớp vi tính trong dịch bệnh covid-19” , người viết đã chuyển đến bạn đọc các mẫu hình ảnh cơ bản trên CLVT của thương tổn gây ra do bệnh viêm phổi COVID-19. Bài này sẽ đề cập đến đặc điểm hình ảnh siêu âm của thương tổn phổi-màng phổi trong viêm phổi COVID-19 qua đó nêu lên vai trò của kỹ thuật siêu âm chẩn đoán- nhất là siêu âm có trọng điểm (Point Of Care Ultrasound) – trong mùa dịch bệnh này
Cơ chế bệnh sinh của thương tổn phổi
Để hiểu và lý giải được đặc điểm hình ảnh siêu âm thì người viết xin điểm qua giải phẫu và sinh lý của tiều thùy phổi thứ cấp, nơi làm nhiệm vụ cơ bản trao đổi khí của phổi cũng như cơ chế bệnh sinh của các thương tổn phổi gây ra bởi vi-rút SARS-CoV-2 tại các phế nang.
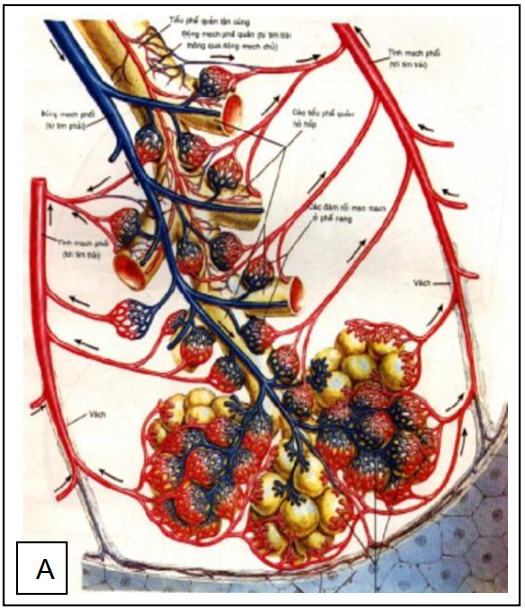
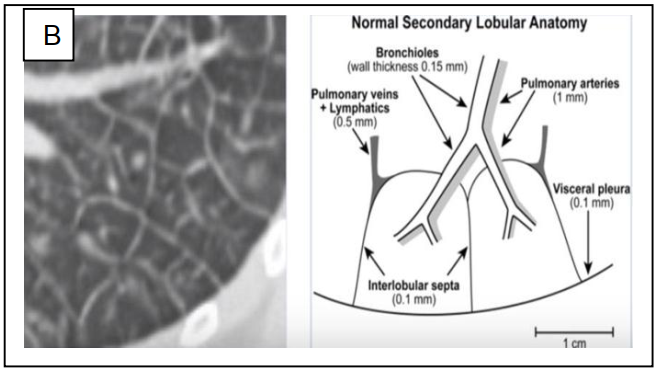
Tiểu thùy phổi thứ cấp (ttptc), chùm phế nang, phế nang và mô kẻ: đơn vị cơ bản của phổi là các ttptc có độ lớn khoảng 10-25 mm, được hình dung như hình tháp đa giác. Các ttptc ngăn cách nhau bởi các vách liên tiểu thùy, các vách này rất mỏng vào khoảng 0,1 mm. Trung tâm của các ttptc là tiểu phế quản tận, đi kèm nó là tiểu động mạch phổi và tiểu động mạch phế quản; từ tiểu phế quản tận phân ra các tiểu phế quản hô hấp, tận cùng của các tiểu phế quản hô hấp là chùm phế nang, cấu thành nên chùm phế nang là các phế nang có kích thước khoảng 200-500 µm (hình 1). Nếu như trục tiểu phế quản-động mạch ở trung tâm ttptc thì các tiểu tm phổi và bạch mạch định vị trên các vách của ttptc, tm phổi dẫn lưu máu chứa oxy sau khi sự trao đổi O2-CO2 diễn ra trên thành của phế nang thông qua hệ thống mao mạch phong phú bao quanh phế nang. Mô kẽ là tổ chức liên kết nâng đỡ quanh trục phế quản-mạch máu, vách liên tiểu thùy, mô dưới màng phổi và mô quanh thành phế nang.
Hình 1:
Hình A-hình vẽ cấu tạo một tiểu thùy phổi thứ cấp với trung tâm là trục tiểu phế quản-mạch máu;
Hình B- hình bên trái là mặt cắt CLVT phân giải cao, hình bên phải là hình vẽ minh họa 2 ttptc nằm ngay dưới màng phổi lá tạng. Hình từ sách Netter và Devakonda-2010
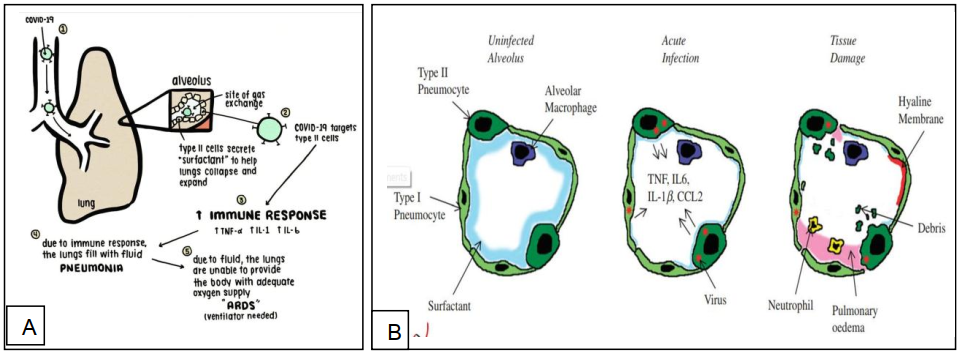
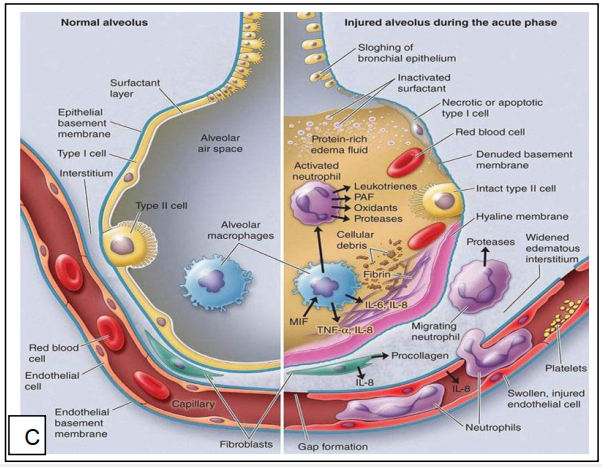
Cơ chế bệnh sinh của các thương tổn phổi gây ra bởi vi-rút SARS-CoV-2: Vi-rút có kích thước nhỏ khoảng 120 nm sau khi theo hệ thống đường thở thì vào đến các phế nang, chúng xâm nhập vào tế bào biểu mô lót trên thành của phế nang, gây ra loạt biến đổi qua cơ chế đáp ứng miễn dịch của cơ thể trước sự hiện diện của vi-rút (hình 2A), cũng chính điều này giải thích thương tổn thường gặp ở nhu mô phổi vùng ngoại vi [1]. Sau khi hệ miễn dịch của cơ thể được kích hoạt trước sự hiện diện của vi-rút, hàng loạt các chất hoạt hoá tế bào (các Interferon α,β,γ, các Interleukin 6,12,18…) cũng như các hóa hướng động tế bào (chemokin) như CXCL8,9,10, CCL2,3,5…được phóng thích [2,3], khởi phát phản ứng viêm tại phế nang và mô kẽ xung quanh. Hậu quả là thể tích chứa khí của phế nang thu nhỏ lại thậm chí là không còn nữa, do lòng phế nang thay vì chỉ chứa khí thì nay có thêm sự hiện diện của dịch viêm, tế bào viêm, các thành phần của máu. Bên cạnh đó, khả năng trương giãn của phế nang cũng giảm do tế bào biểu mô lót thành phế nang chịu trách nhiệm sản xuất chất surfactan bị thương tổn (hình 2B). Về phía mô kẽ bên ngoài phế nang cũng chịu tác động của phản ứng viêm: mô kẽ dày lên vì phù nề do hiện tượng thoát mạch xuất tiết dịch, tế bào, điều này càng làm thu hẹp khoang chứa khí của phế nang. Hai hậu quả này giải thích cho các đặc điểm hình ảnh quan sát được trên CLVT, Siêu âm cũng như giải thích cho biểu hiện lâm sàng của người bệnh.
Hình 2: Hình A, xâm nhập của vi-rút theo đường thở vào các phế nang; hình B [2]- tuần tự diễn biến từ phế nang bình thường với thể tích chứa khí và chất surfactan bề mặt đầy đủ, đến khi tế bào phế nang bị vi-rút xâm nhập gây kích hoạt đáp ứng miễn dịch, cuối cùng thể tích bị thu nhỏ do bị choán bởi mô tổ chức viêm; hình C- Hình bên trái minh họa phế nang và mô kẽ quanh nó bình thường, hình bên phải minh họa phế nang và mô kẽ quanh nó bị tác động bởi phản ứng viêm, hình từ http://swww.liberaldictionary.com
Kỹ thuật siêu âm
Máy siêu âm :
Chủng loại máy: Tùy thuộc tình huống lâm sàng mà có khuyến cáo về chọn lựa máy thích hợp, ngoài ra cũng tùy thuộc khả năng trang bị của cơ sở. Với tình huống lâm sàng là tại các khu hồi sức tích cực, máy siêu âm cầm tay được ưu tiên lựa chọn, đặc biệt hiện nay trên thị trường đã có thiết kế gọn nhẹ sử dụng màng hình chạm, gồm đầu dò kết nối (không dây hoặc có dây) với máy tính bảng hoặc điện thoại thông minh (hình 3), nhờ thiết kế phẳng, trơn này mà nguy cơ lây nhiễm được giảm đến mức tối đa thông qua việc sử dụng bằng các bao vô khuẩn bọc đầu dò và màn hình hiển thị, cũng như thuận tiện cho việc lau chùi, vệ sinh, tiệt khuẩn máy sau mỗi lần khám. Trong trường hợp không có máy siêu âm cầm tay thì có thể sử dụng máy siêu âm để bàn, thậm chí máy siêu âm thông thường loại bánh xe đẩy, miễn rằng đảm bảo qui trình vô khuẩn hạn chế lây lan và tiệt khuẩn sau mỗi lần khám [4].
Hình 3: hình từ tài liệu tham khảo 9
Đầu dò: Cả 3 loại đầu dò đều có thể được sử dụng một cách linh hoạt dựa vào tính ưu việt của mỗi loại đầu dò. Chẳng hạn, đầu dò thẳng tần số cao giúp đánh giá tốt màng phổi và mô dưới màng phổi, đầu dò rẻ quạt linh hoạt trong khảo sát kẽ liên sườn, hõm trên đòn và khảo sát tim.
Cài đặt thông số máy: nếu các máy có cài đặt sẵn chế độ khám phổi thì rất thuận lợi cho người làm. Thông thường trong chế độ khám phổi, để tăng cường việc nhận ra các nhiễu ảnh dội lại – đây là cơ sở cho việc diễn giải các đặc điểm hình ảnh của siêu âm phổi- thì các tính năng hòa âm mô, tính năng tạo ảnh chùm tia đa hướng đều được bất hoạt; nên chọn chế độ hội tụ ở một vùng và độ sâu vùng hội tụ tương ứng với màng phổi.
Kỹ thuật khám:
Tuân thủ nguyên tắc không bỏ sót vùng nào. Để dễ dàng cho việc theo dõi diễn tiến và đảm bảo sự nhất quán trong đánh giá, nhóm tác giả Ý [5] phân chia các vùng khám trên lồng ngực ở mỗi bên như sau: 2 vùng phía trước ngực có giới hạn trong là bờ ngoài xương ức và giới hạn ngoài là đường nách trước đồng thời lấy đường kẻ ngang núm vú làm ranh giới giữa vùng trên và vùng dưới; 2 vùng phía nách có giới hạn trước là đường nách trước và giới hạn sau là đường nách sau đồng thời cũng lấy đường kẻ ngang núm vú làm ranh giới giữa 2 vùng; 3 vùng phía sau lưng với giới hạn trong là bờ ngoài thân đốt sống và giới hạn ngoài là đường nách sau, ranh giới giữa 3 vùng phía sau là trên gai xương bả vai, từ gai xương bả vai đến mỏm xương bả vai và từ mỏm xương bả vai đến đáy phổi. Người khám sử dụng kỹ thuật quét theo đường zíc- zắc, đầu dò đặt vuông góc với bề mặt da; hướng mặt cắt thì theo hướng vuông góc với xương sườn và sau đó là hướng song song kẽ sườn. Khi đánh giá dấu hiệu trượt màng phổi thì đầu dò cần đặt theo hướng mặt cắt dọc.
Hình ảnh siêu âm phổi bình thường
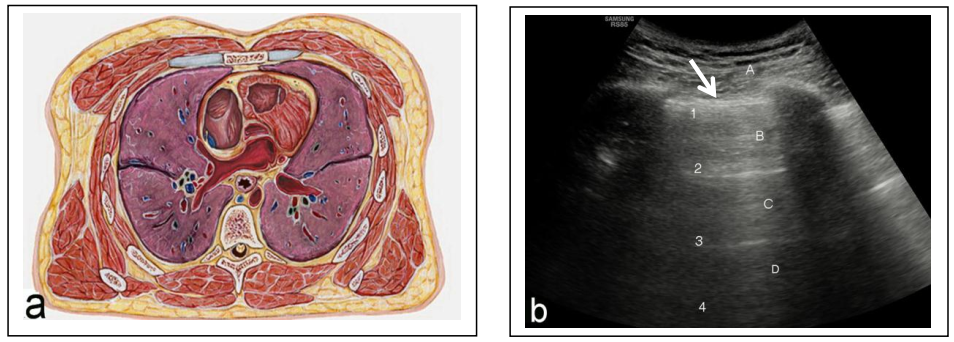
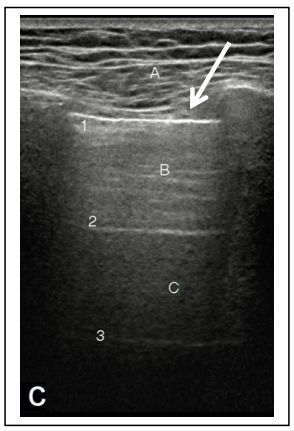
Hình 4: Hình a- Mặt cắt ngang lồng ngực từ nông vào sâu là da, mô mỡ dưới da, cơ cân, xương sườn, mỡ ngoài màng phổi lá thành, lá thành màng phồi. Hình b- Hình ảnh các đường A ghi được với đầu dò cong, đường số 1 là mặt phản âm của khí dưới màng phổi lá tạng, các đường số 2,3,4 là ảnh giả dội lại giữa đường số 1 với bề mặt đầu dò; trong khi đó đường hồi âm A là của lớp cân trong thành ngực, các đường B, C, D là ảnh giả dội lại giữa đường A với đường số 1, ghi chú ở 2 phía của khung hình là hình xương sườn kèm bóng lưng thuần khiết ngay sau nó ; Hình c-Hình ảnh các đường A ghi được với đầu dò thẳng. Lưu ý: đường phản âm màng phổi được nhận ra rất rõ ở hình c với đầu dò thẳng so với đường màng phổi ở đầu dò cong (mũi tên trắng).
Hình ảnh siêu âm bình thường của phổi-màng phổi được đặc trưng bởi 2 đặc điểm cơ bản sau: 1/ Hình các đường A (A-lines); và 2/ Dấu trượt màng phổi.
Hình các đường A: Hình ảnh mặt cắt siêu âm ngang qua lồng ngực (hình 4B) phản ánh khá trung thực giải phẫu cắt ngang với các lớp từ nông đến sâu: da, mô mỡ dưới da, các lớp cơ và cân thành ngực và sâu nhất là màng phổi lá tạng (rất mỏng không nhận ra được trên hình siêu âm), ngay bên dưới thành ngực là một đường phản âm rất mạnh (rất tăng âm)- đây là mặt phân cách tạo nên giữa mô mềm thành ngực (có trở kháng âm rất bé) và khí (có trở kháng âm rất lớn) hiện diện bên trong các phế nang liền kề bên dưới màng phổi lá tạng. Do mặt phân cách hình thành nên từ 2 môi trường khác biệt rất lớn về độ trở âm nên tại đây sẽ tạo ra các ảnh giả dội lại giữa mặt phân cách này với bề mặt đầu dò và cả các ảnh giả dội lại giữa mặt phân cách này với các mặt phẳng cân-cơ trong thành ngực; các đường ảnh giả dội lại này tạo nên các đường song song nhau- gọi là các đường A (hình 4b và c). Đường phản âm rất mạnh giữa khí trong phế nang dưới màng phổi và mô mềm thành ngực được gọi là đường màng phổi (pleural line), xin xem phần diễn giải bên dưới đây, đường màng phổi ở người bình thường có đặc tính rất trơn lán, đều và liên tục.
Dấu trượt màng phổi: Thực tế thì ngay bên trên khí trong phế nang còn có lớp biểu mô thành phế nang, mô liên kết quanh phế nang, màng phổi lá tạng, nhưng cả 3 thành phần này rất mỏng và kích thước nhỏ hơn nhiều lần so với bước sóng lam-đa của sóng siêu âm (λ=0,3-0,7 mm), nên chúng sẽ không được nhận diện ra trên hình siêu âm; người làm siêu âm chỉ nhận ra đường màng phổi rất tăng âm và đường này sẽ trượt ngay bên dưới thành ngực mỗi khi bệnh nhân thở do sự trượt lên nhau giữa lá thành và lá tạng màng phổi trong kỳ hô hấp – dấu hiệu này gọi là dấu trượt màng phổi (xin người đọc xem video kèm theo).
Hình ảnh siêu âm thương tổn phổi- màng phổi trong covid-19
Đặc điểm hình ảnh siêu âm
Bảng 1: Đặc điểm CLVT và siêu âm của viêm phổi COVID-19
|
CLVT PHỔI |
SIÊU ÂM PHỔI |
|
Dày màng phổi |
Đường màng phổi dày, không đều |
|
Đám mờ kiểu kính đục |
Hiện diện đường B (riêng rẻ, hợp lưu, nhiều ổ) |
|
Đám mờ thâm nhiễm |
Nhiều đường B hợp lưu lại |
|
Đặc phổi dưới màng phổi |
Diện đặc phổi nhỏ (dưới 1 cm) |
|
Đặc phổi liên thùy |
Diện đặc phổi liên thùy và không liên thùy |
|
Hiếm có tràn dịch màng phổi |
Ít gặp tràn dịch màng phổi |
|
Nhiều phân thùy bị tác động |
Nhiều phân thùy bị tác động |
|
Tiến triển: giai đoạn sớm thì không có thương tổn hoặc hình ảnh không điển hình, sau đó trong giai đoạn tiến triển thì xuất hiện thương tổn rải rác lan tỏa, rồi tiến đến hình thành đặc phổi |
Tiến triển: giai đoạn sớm và thể nhẹ thì xuất hiện chỉ một vài đường B; trong giai đoạn tiến triển của hội chứng kẽ- phế nang có đặc điểm biểu hiện chính là hình ảnh các đường B hợp lưu, đặc phổi, giai đoạn hồi phục thì dấu hiệu đường A bắt đầu hiện diện trở lại, đôi khi đường B vẫn còn do di chứng xơ hóa phổi. |
Nhóm tác giả Qian-Yi Peng và cộng sự [6] đúc kết các đặc điểm hình ảnh của thương tổn do viêm phổi COVID-19 trên hình ảnh chụp Cắt lớp vi tính và hình siêu âm ở 20 bệnh nhân và chỉ ra sự tương quan quan giữa hai kỹ thuật ghi hình (bảng 1). Diễn giải các dấu hiệu này như sau:
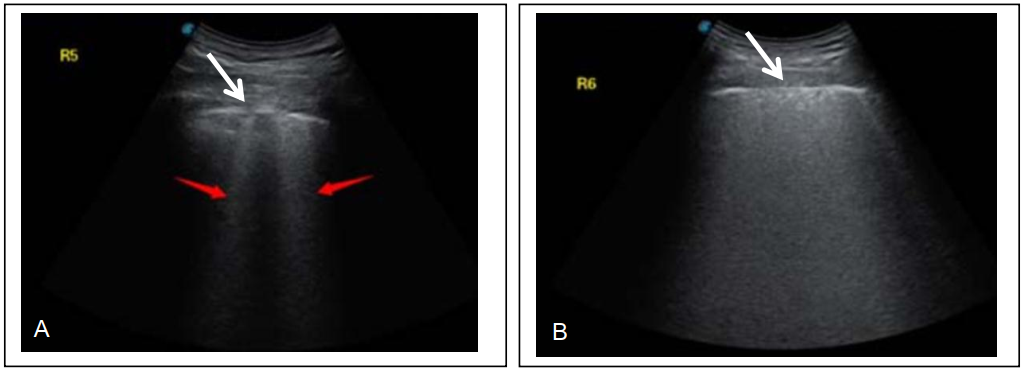
Dấu hiệu đường màng phổi dày và không đều: như ở mục 1 đã trình bày về đáp ứng miễn dịch trước sự xuất hiện của vi-rút và tiếp đó là phản ứng viêm bắt đầu hình thành, thì dịch và tế bào xuất tiết hiện diện ở bên trong một số phế nang dưới bề mặt màng phổi và mô kẽ bên trên nó và ngay dưới màng phổi; hiện tượng này không phải diễn ra đồng đều ở tất cả các phế nang và mô kẽ ở dưới màng phổi, chỗ nhiều chỗ ít thầm chí một vài vị trí còn bình thường. Hệ quả là đường phản âm màng phổi sẽ không đều, gián đoạn và dày lên ít nhiều, xem hình minh họa 5A, B và 6.
Dấu hiệu đường B (hình 5A, B, 6a, aa, b ,bb), đây là dấu hiệu đặc thù của thương tổn kẽ-phế nang [6], khi mà dịch và thành phần hữu hình hiện diện bên trong các phế nang xen kẽ với các bọt khí của phế nang hoặc khi mà có sự xen kẽ giữa phế nang chứa đầy khí với phế nang có chứa dịch hay mô viêm. Cơ sở vật lý của dấu hiệu này là hiện tượng dội lại nhiều lần của sóng âm
giữa các bọt khí xen kẽ bởi dịch hoặc mô viêm, kết quả là tạo ra vệt sáng tăng âm khởi đầu từ vị trí dưới đường màng phổi, nơi có thương tổn kẽ-phế nang và kéo dài đến hết độ sâu của trường siêu âm trên màn hình, hiện tượng này thường được gọi “đuôi sao chổi” mà người làm siêu âm hay gặp khi khảo sát siêu âm ống tiêu hóa. Dấu hiệu đường B có thể bắt gặp riêng lẻ, rải rác ở một vài vị trí và xen kẽ xung quanh chúng vẫn còn tôn trọng các đường A , hoặc nhiều đường B kết tụm lại với nhau tạo thành mảng tăng âm, lúc này được gọi tên là “phổi trắng” như một số tác giả đặt tên và lúc này sẽ không còn nhận ra hình ảnh các đường A ở tình huống phổi trắng.
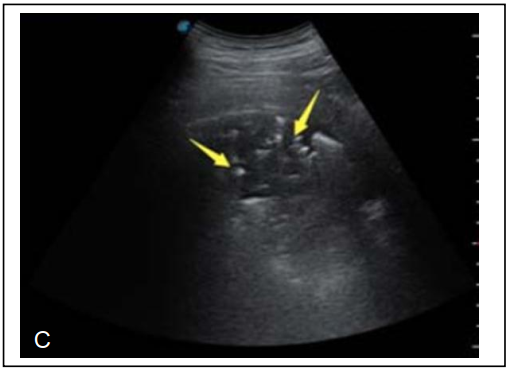
Hình 5: Hình A – Hình ảnh 2 đường B riêng lẻ (mũi tên đỏ) xuất phát từ 2 điểm gián đoạn trên đường màng phổi (mũi tên trắng); hình B – hình ảnh nhiều đường B kết tụm lại tạo nên hình ảnh phổi trắng, đường màng phổi bị gián đoạn (mũi tên trắng); Hình C – Hình ảnh đặc phổi, bên trong có hình cây phế quản chứa khí (mũi tên vàng), không còn nhận ra đường màng phổi ngay trên diện đặc phổi . Hình từ tài liệu số [8]
Dấu hiệu đặc phổi (hình 5C, 6cc), dấu hiệu đặc thù cho giai đoạn bệnh tiến triển. Đặc phổi xảy ra khi toàn bộ phế nang, chùm phế nang từ mức độ ở một tiểu thùy phổi thứ cấp cho đến vùng mô phổi, thậm chí lan rộng đến một thùy phổi bị lấp đầy bởi dịch xuất tiết, tế bào viêm. Trên hình ảnh siêu âm, người khám có thể thấy mô phổi lúc này có cấu trúc hồi âm của mô và giảm âm (hình 5C và hình 6cc), trong trường hợp các phế quản chưa bị lấp đầy bởi dịch thì người khám có thể thấy hình ảnh “cây phế quản chứa khí” rất tăng âm kèm hiện tượng “đuôi sao chổi” ngay sau đó, thậm chí thấy cả sự dịch chuyển lui tới của bọt khí bên trong lòng phế quản trên hình ảnh động khi bệnh nhân thở [6].
Biểu hiện giảm độ trượt màng phổi, biểu hiện này thường được ghi nhận khi có sự so sánh với dấu hiệu trượt màng phổi ở mô lành kế cận (đường màng phổi còn trơn lán, còn bảo tổn dấu đường A) hoặc so sánh với phổi bên đối diện.
Dấu tràn dịch màng phổi được ghi nhận khi dịch giảm âm hiện diện giữa hai lá của màng phổi. Trong bệnh cảnh viêm phổi COVID-19 thì biểu hiện tràn dịch màng phổi ít được ghi nhận bởi các tác giả [1].
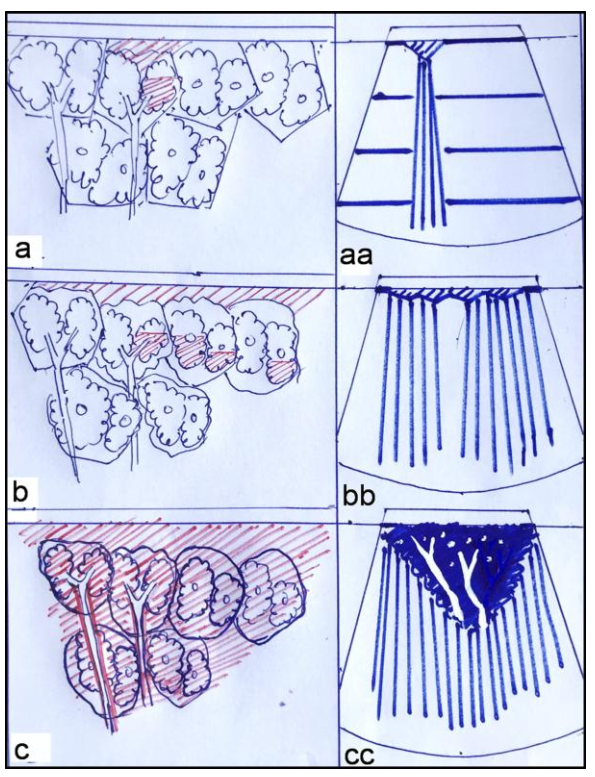
Hình 6: Hình a, minh họa một nhóm phế nang trong tổng số 6 ttptc bị choán từng phần bởi dịch và thành phần hữu hình (phần tô màu đỏ) giải thích cho sự xuất hiện dấu đường B ở hình siêu âm minh họa (hình aa) và sự gián đoạn của đường màng phổi; Hình b, minh họa nhiều nhóm phế nang bị choán từng phần bởi dịch và thành phần hữu hình (phần tô màu đỏ) giải thích cho sự xuất hiện nhiều đường B hơn trên hình siêu âm minh họa (hình bb) thậm chí tạo ra mảng các đường B; Hình c, minh họa cả 6 ttptc bị choán hoàn toàn bởi dịch và thành phần hữu hình do viêm (phần tô màu đỏ) giải thích cho dấu hiệu đặc phổi với hình cây phế quản khí bên trong ở hình siêu âm minh họa (hình cc). Lưu ý: kích thước các ttptc co nhỏ dần do mất chất surfactan
Diễn tiến của hình ảnh siêu âm theo quá trình bệnh lý
Diễn tiến cho chiều hướng xấu đi: phần lớn các báo cáo [8, 9, 10] đều cho thấy diễn tiến hình ảnh ghi nhận được trên siêu âm khá tương đồng với những diễn tiến mô tả được trên hình ảnh CLVT và phản ánh khá trung thực thương tổn mô bệnh lý. Sự xuất hiện một vài đường B báo hiệu cho sự khởi đầu quá trình viêm (tương ứng với hình đám mờ kính đục có đậm độ nhạt và kích thước nhỏ trên hình CLVT). Khi bệnh tiến triển hơn, quá trình viêm lan rộng và nặng hơn, thì hình siêu âm cho thấy nhiều đường B xuất hiện hơn và chúng kết tụm lại thành mảng, tạo nên hình ảnh vùng “phổi trắng” (trên hình CLVT tương ứng với hình đám mờ kính đục gia tăng kích thước kèm đậm độ gia tăng hơn, dày vách liên tiểu thùy và hiện diện các vách trong tiểu thùy, hay đặc phổi xuất hiện từng phần); thường ở mức độ này thì tương ứng trên lâm sàng, bệnh nhân cần được can thiệp thở máy. Mức độ nặng nhất là tổn thương đặc phổi xuất hiện và lan rộng, chức năng trao đổi khí hầu như không còn nữa, nên lúc này bác sĩ lâm sàng cần chỉ định hệ thống trao đổi khí oxy ngoài cơ thể (ECMO- Extra Corporeal Membrane Oxygenation).
Diễn tiến cho chiều hướng tốt lên khi siêu âm lặp lại cho thấy hình ảnh số đường B giảm dần và bắt đầu xuất hiện trở lại đường A và đường màng phổi bình thường.
Nhóm tác giả Soldati [5] đề xuất bảng thang điểm để phân tầng mức độ trầm trọng của thương tổn phổi qua đánh giá bằng siêu âm trên toàn bộ 2 trường phổi nhằm cung cấp thông tin cho bác sĩ lâm sàng có thái độ xử trí thích hợp:
Thang điểm 0: Đường màng phổi bình thường (sắc nét, đều đặn, trơn lán và liên tục) vẫn còn bảo tồn; các đường A vẫn còn bảo tồn.
Thang điểm 1: Đường màng phổi bắt dầu xuất hiện một vài vị trí lõm xuống và tương ứng vị trí lõm này là ổ hình chêm giảm âm kích thước nhỏ đồng thời xuất hiện đường B riêng lẻ bắt đầu từ vị trí lõm này; các đường A bị gián đoạn do sự hiện diện của đường B.
Thang điểm 2: Đường màng phổi thể hiện nhiều điểm lõm xuống hơn và trở nên bị gián đoạn, không đều và tương ứng từ vị trí lõm này xuất hiện nhiều đường B hơn đến mức chúng kết tụm lại tạo hình ảnh “phổi trắng”; các đường A bị gián đoạn nhiều hơn nữa do hiện diện các đường B, thậm chí không còn nhận ra hình ảnh các đường A.
Thang điểm 3: hình ảnh vùng đặc phổi diện mở rộng hơn có thể kèm hình cây phế quản khí, đường màng phổi ngay trên diện phổi đặc này sẽ không còn nhận diện ra được nữa, giới hạn sau của diện phổi đặc thì không đều, phía sau diện đặc phổi là mảng các đường B tạo thành hình “phổi trắng”.
Hạn chế của siêu âm chẩn đoán trong chẩn đoán viêm phổi covid
Qua diễn giải của bài viết về đặc điểm hình ảnh siêu âm phổi-màng phổi và cơ sở tạo hình của các đặc điểm này, rõ ràng kỹ thuật siêu âm sẽ không thể phát hiện các thương tổn kẽ-phế nang định vị không sát ngay dưới màng phổi, đây là hạn chế chính của kỹ thuật siêu âm trong chẩn đoán bệnh lý viêm phổi COVID-19. Tuy nhiên, nhiều nghiên khảo sát cho thấy phần lớn thương tổn trong COVID-19 lại định vị ở ngoại vi và dưới màng phổi [1].
Vai trò của siêu âm chẩn đoán
Phân luồng đối tượng cần theo dõi:
Kinh nghiệm từ các bệnh viện nằm trong vùng tâm dịch bùng phát, chẳng hạn như hiện nay tại các thành phố vùng Bắc nước Italy thì hàng ngày có đến 4000 – 5000 người nghi ngờ nhiễm SARS-CoV-2 thì không thể có bệnh viện nào đủ sức tiếp nhận và điều trị cho từng ấy bệnh nhân; các bác sĩ ở đây đã dựa trên kết quả đánh giá trên siêu âm (có kết hợp dữ kiện lâm sàng của bệnh nhân) để phân nhóm đối tượng khác nhau trong nguy cơ nhiễm. Với đối tượng không có bất kỳ biểu hiện thương tổn trên siêu âm phổi thì có thể cho ở nhà cách ly, tự theo dõi và chờ đợi kết quả RT-PCR. Với bệnh nhân có biểu hiện các đường B trên hình ảnh siêu âm thì cho bệnh nhân nhập viện để theo dõi điều trị ngay cả khi chưa có kết quả RT-PCR [11].
Đánh giá, theo dõi tình trạng bệnh nhân tại phòng chăm sóc đặc biệt
Mặc dầu rằng kỹ thuật CLVT vẫn tỏ là kỹ thuật cung cấp thông tin về thương tổn phổi ở bệnh nhân COVID-19 với độ chính xác cao, tuy nhiên thực tế lâm sàng cho thấy không dễ dàng gì để thực hiện một lần chụp CLVT cho những bệnh nhận nằm tại khu chăm sóc đặc biệt với bao nhiêu thiết bị y khoa hỗ trợ luôn kết nối với người bệnh (máy trợ thở, monitor theo dõi chỉ số sinh tồn, máy tiêm tự động .v.v.). Chất lượng hình ảnh CLVT có thể không đạt yêu cầu chẩn đoán khi sự phối hợp giữa người bệnh và chế độ chụp của máy không như mong muốn. Một yếu tố khác phải cần nhắc đến là nguy cơ lây lan nguồn bệnh trong bệnh viện khi di chuyển người bệnh COVID-19 từ phòng chăm sóc đặc biệt đến phòng chụp CLVT, hơn thế nữa việc khử trùng sau khi chụp CLVT lại là một vấn đề lớn nhằm tránh lây lan cho những bệnh nhân đến chụp sau đó. Một lần chụp đã là một vấn đề lớn, huống chi cần chụp nhiều lần lặp lại để theo dõi sát diễn tiến của bệnh nhân. Còn với kỹ thuật chụp X Quang thường qui tuy đơn giản hơn và có thể tiến hành chụp tại giường, tuy nhiên một số báo cáo cho thấy độ chính xác của X Quang thường qui không bằng kết quả của Siêu âm chẩn đoán [12,13], một phần do hạn chế khi chụp ở tư thế nằm khiến chất lượng hình ảnh phim phổi giảm.
Kinh nghiệm từ các bác sĩ sử dụng kỹ thuật Siêu âm có trọng điểm (Point of Care Ultrasound) tại các tâm điểm dịch cho thấy hình ảnh Siêu âm giúp ích rất nhiều trong phân tầng nguy cơ và giúp tiên lượng bệnh nhân, qua đó để bác sĩ điều trị có chế độ theo dõi chăm sóc đặc biệt cho bệnh nhân, chẳng hạn lúc nào cần chỉ định hỗ trợ máy thở hay lúc nào cho cai máy thở dựa trên diễn tiến của các thương tổn được khảo sát và được lượng giá trên siêu âm qua nhiều lần khám lặp lại. Một điều quan trọng là kỹ thuật Siêu âm chỉ với một người thực hiện cuộc khám ngay tại giường bệnh, nhờ đó giảm được số nhân viên y tế có nguy cơ phơi nhiễm khi tiếp xúc gần với bệnh nhân (các kỹ thuật viên phòng CLVT, các hộ lý bế bệnh nhân lên bàn chụp CLVT .v.v.). Ngoài đánh giá phổi, thì SA trọng điểm còn đánh giá tim, tm chủ dưới xem xét tình trạng trụy mạch của bệnh nhân.
Tóm lại, kỹ thuật siêu âm phổi màng phổi đóng một vai trò không nhỏ trong các cơ sở y tế tuyến đầu chống dịch như Trung quốc, Ý, Pháp … và được minh chứng qua nhiều đúc rút kinh nghiệm của các bác sĩ tại đó. Với các mẫu hình ảnh khá đặc thù của thương tổn kẽ-phế nang trên siêu âm như: đường màng phổi không đều, gián đoạn; xuất hiện các đường B, sự kết tụm các đường B tạo nên hình “phổi trắng”, hình ảnh đặc phổi, dấu trượt màng phổi giảm. Kỹ thuật siêu âm đã giúp ích rất nhiều cho bác sĩ điều trị trong phân luồng đối tượng nghi ngờ, phân tầng mức độ trầm trọng của mỗi bệnh nhân để có chế độ theo dõi và xử trí thích hợp. Bên cạnh ích lợi về mặt chuyên môn, kỹ thuật siêu âm có góp phần phòng chống dịch thông qua việc giúp giảm tải bệnh viện trong mùa dịch bùng phát để bệnh viện dồn nguồn lực cho việc chữa trị các ca bệnh nặng, giảm được nguy cơ lây nhiễm trong bệnh viện cho bệnh nhân khác, cho nhân viên y tế. Một điều quan trọng khác nữa là siêu âm là phương tiện có sẵn, rẽ tiền, làm tại giường, thời gian huấn luyện siêu âm phổi ngắn, không quá 30 phút ngay cả đối bác sĩ nội trú các chuyên ngành khác nhau.
Tài liệu tham khảo:
Nguyễn Phước Bảo Quân. Vai trò của kỹ thuật cắt lớp vi tính trong dịch bệnh covid-19. http//Sieuamvietnam.vn.
Lisa E Gralinski et al. Molecular pathology of emerging coronavirus infections. Journal of Pathology.2015.
Xiaowei Li, et al. Molecular immune pathogenesis and diagnosis of COVID-19. Journal of Pharmaceutical Analysis.2020.
WFUMB guidline,2020.How to perform a safe ultrasound examination and clean equipment in the context of COVID-19.
Gino Soldati et al. Proposal for international standardization of the use of lung ultrasound for COVID-19 patients; a simple, quantitative, reproducible method. JUM 2020.
Qian-Yi Peng et al. Findings of lung ultrasonography of novel corona virus pneumonia during the 2019–2020 epidemic. Intensive Care Med, 2020
Roberto Copetti, et al. Chest sonography: a useful tool to differentiate acute cardiogenic pulmonary edema from acute respiratory distress syndrome. CardioVascular Ultrasound, 2008. 8.Yi Huang et al. A Preliminary Study on the Ultrasonic Manifestations of Peripulmonary Lesions of Non-Critical Novel Coronavirus Pneumonia.SSRN.com
Danilo Buonsenso et al. Point-of-Care Lung Ultrasound findings in novel coronavirus disease- 19 pnemoniae: a case report and potential applications during COVID-19 outbreak. European Review for Medical and Pharmacological Sciences,2020.
Erika Poggiali et al. Can Lung US Help Critical Care Clinicians in the Early Diagnosis of Novel Coronavirus (COVID-19) Pneumonia? Radiology 2020.
Liam Davenport . Under Pressure, One Italian Doctor Triages by Ultrasound.
Giovanni Volpicelli , et al. International evidence-based recommendations for point-of-care lung ultrasound. Intensive Care Med (2012).
Wong HYF, Lam HYS et al. Frequency and Distribution of Chest Radiographic Findings in COVID-19 Positive Patients. Radiology 2020:201160. doi: 10.1148/radiol.2020201160
Ngoài ra, bạn đọc có thể tham khảo thêm kho hình ảnh siêu âm của viêm phổi COVID-19 tại địa chỉ:
https://www.butterflynetwork.com/covid-19
webinar: COVID-19 Critical Ultrasound webinar
Các video trên youtube