Đại cương
Bệnh ung thư hạ họng là một trong những bệnh ung thư đầu cổ xạ trị đóng vai trò quan trọng
Chỉ định
Ung thư hạ họng, có mô bệnh học đầy đủ
Ung thư hạ họng đã phẫu thuật, hoặc không thể phẫu thuật, hoặc từ chối phẫu thuật.
Chống chỉ định
Thể trạng suy kiệt.
Suy hô hấp
Chuẩn bị
Người thực hiện
Bác sỹ xạ trị.
Kỹ sư y – vật lý.
Kỹ thuật viên mô phỏng, vận hành máy xạ.
Phương tiện
Hệ thống máy xạ (gia tốc hoặc cobalt 60)
Hệ thống cố định: giường mô phỏng, mặt nạ……
Hệ thống chụp ct mô phỏng.
Hệ thống tính liều pts.
Người bệnh
Người bệnh được giải thích kỹ, rõ ràng từng bước tiến hành, những khó khăn trong quá trình điều trị để người bệnh phối hợp đặc biệt với những người bệnh phải mở thông dạ dày nuôI dưỡng trong suốt quá trình điều trị.
Các bước tiến hành
Trước khi xạ trị
Người bệnh cần được hội chẩn với các bác sỹ chuyên khoa rhm như: tháo răng giả, nhổ răng sâu. Người bệnh được vệ sinh hàng ngày bằng fluoride.
Đánh giá tình trạng dinh dưỡng
Đối với những người bệnh có tình trạng nuôi dưỡng kém, cần cân nhắc việc mở thông dạ dày, để việc cung cấp năng lượng được đảm bảo trong suốt quá trình điều trị.
Cố định người bệnh
Người bệnh nằm ngửa trong quá trình mô phỏng cũng như điều trị. Người bệnh cổ cần được duỗi thẳng, nằm gối đầu trên gối bằng chất dẻo, phù hợp cho từng người bệnh. tư thế này giúp xương hàm dưới, khoang miệng tránh được tổn thương. người bệnh ngậm nêm miệng (nên làm bằng chất liệu có t trọng tương đương với mô mềm) nêm miệng giúp người bệnh không nuốt trong quá trình tia vì vậy mà thanh quản không di động trong quá trình tia xạ.
Kỹ thuật mô phỏng
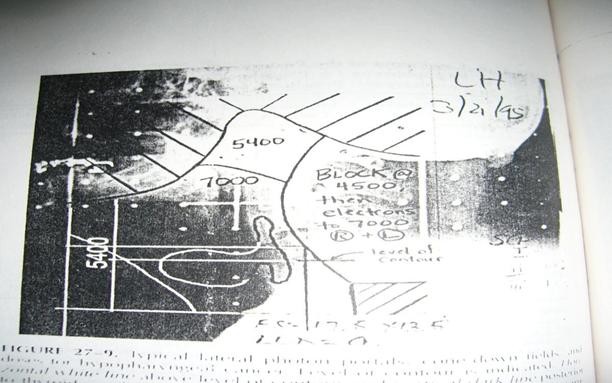
Kỹ thuật sử dụng phổ biến nhất đối với ung thư xoang lê, thành sau hầu và sụn nhẫn, là sử dụng chùm phôtôn đối xứng 2 bên, 1 trường chiếu phôtôn thẳng cổ trước, và trường electron vào hạch cổ sau.
Trường chiếu phô tôn đối xứng 2 bên:
Giới hạn trên: được xác định là 1,5 cm trên đỉnh của đốt cổ 1 bao gồm cả hạch sau hầu.
Giới hạn dưới: thấp nhất có thể, làm sao cho tránh được vai người bệnh nằm trong trường chiếu. Giới hạn này nên là ít nhất 2cm dưới mép dưới của sụn nhẫn bao gồm cả đỉnh xoang lê.
Giới hạn trước vượt quá mép da 1,5 – 2 cm bao gồm sụn giáp, mô mềm (đối với khối u nguyên phát ở thành sau hầu thì giới hạn này là phía sau mặt da).
Giới hạn sau: vượt qua gai đốt sống cổ 2 bao gồm nhóm hạch v sau 45 gy giới hạn sau được xác định là dọc giữa thân đốt sống cổ, nếu khối u xâm lấn hoặc phát sinh từ thành sau hầu thì giới hạn sau là mép sau thân đốt sống và sử dụng kỹ thuật chiếu split với chùm phôtôn 6 mv.
Trường chiếu cổ thấp:
Giới hạn trên: là giới hạn dưới của 2 trường đối xứng bên.
Giới hạn dưới: đối với những trường hợp có nguy cơ thấp ở trung thất thì giới hạn dưới là bờ dưới đầu trong xương đòn.
Đối với trường hợp có nguy cơ cao ở trung thất thì giới hạn dưới là 5 cm dưới bờ dưới đầu trong xương đòn. Che chì 2 đỉnh phổi sao cho chiều ngang trung thất là 8 cm.
Giới hạn bên: vị trí qua 1/3 ngoài xương đòn.
Liều xạ và phân liều hàng ngày
Đối với xạ trị sau phẫu thuật:
Sau 45 gy thu trường chiếu, tránh tủy sống, cổ sau thì tăng liều lên 54 gy bằng electron. Tại u nguyên phát nâng liều tới 63 – 70 gy. với phân liều hàng ngày là 2 gy.
Đối với hóa xạ đồng thời:
Với ci splatin được truyền vào ngày thứ 1, 22 và 43 (100mg/m2) và truyền 5 f-u vào ngày 1 – 5, 22 – 26 , và 43 – 47 với liều 1000mg/m2.
Liều xạ sau 45 gy che chì tránh tủy sống nâng liều vào u, hạch tới 70 gy, (vùng cổ sau tăng liều bằng electron).
Những người bệnh sau phẫu thuật hoặc mở khí quản. Lỗ mở khí quản phải được xạ trị với liều 60 gy, nằm trong trường chiếu đối xứng bên.
Xử trí tai biến
Biến chứng cấp
Đau họng, nuốt đau, khàn tiếng, khô miệng tất cả các triệu chứng đó, dẫn đến tình trạng giảm cân, suy kiệt.
Biến chứng muộn
Hoại tử sụn thanh quản, hoại tử mô mềm của thành hầu xảy ra 2- 4 %. phù nề thanh quản. khí quản xảy ra 1 – 6 % . Tỉ lệ chết liên quan đến xạ đơn thuần là 1 – 3% . Chảy máu do vỡ động mạch cảnh. Suy kiệt do hẹp đường tiêu hóa.
Khó thở, ngất do phù nề thanh quản, vỡ động mạch cảnh.