Giải phẫu- sinh lý và phương pháp thăm dò ruột non
Giải phẫu đại cương
Cấu trúc đại thể
Kích thước:
Ruột non là một ống dài 5m nối dạ dày với đại tràng
Tá tràng dài 25 cm
Hỗng tràng – hồi tràng có độ dài xấp xỉ nhau
Ruột non gấp thành 15-16 quai ruột
Đường kính tá tràng 3cm, nhỏ dần đến gần van Bauhin còn 2cm.
ứng dụng ở lâm sàng khi nội soi, thông hút thăm dò ruột non:
Môn vị: ở cách 70-80cm từ nếp răng cửa
Góc Treiz ở khoảng 80-90cm
Hỗng tràng ở khoảng 130cm
Hồi tràng ở trong khoảng 180-250cm
Đại tràng bằng đầu từ 250cm trở đi
Thành ruột non
Thành có 2 lớp cơ trơn (lớp ngoài là thớ dọc, lớp trong là thớ tròn). Mặt ngoài có diện tích 8cm2/1 cm hỗng tràng, và 6,5 cm2/1cm hồi tràng. Mặt trong diện tích tăng lên: 250 cm2/1cm hỗng tràng, và 200 cm2/1cm hồi tràng. Diện tích mặt trong tăng vì: niêm mạc có 800-900 nếp van ngang và nhung mao số lượng lớn (30-70 nhung mao/1mm3). Giữa các nhung mao là các hốc chứa tuyến ruột: Brunner ở hành tá tràng, Liberkuhn ở hồi tràng.
Các mảng Payer (tổ chức limpho) ở ruột non có nhiều tương bào (Plasmocid) trong lớp màng đệm (400.000 cái/mm3, trong đó 80% các tương bào bài tiết IgA, 15% tiết IgM và 5% tiết IgG).
Đám rối thần kinh: Meissner nằm trong lớp niêm mạc và đám rối thần kinh Auerbach nằm giữa hai lớp cơ chi phối vận động, bài tiết của ruột non.
Tế bào niêm mạc ruột non: Có 4 loại:
Tế bào biểu mô: có chức năng hấp thu
Tế bào hình đài : tiết nhầy càng gần đại tràng càng nhiều tế bào này.
Tế bào Paneth: Mang tính chất tế bào tiết có nhiều protein, nhiều polysaccarit, nhiều phosphalaza axit và nhiều men glucoronidaza.
Tế bào thuộc lệ APUD (Amin-Precuor-Uptake-Decarboxylaza) có khả năng tiết các hormon: gastrin (tá tràng), serontonnin (toàn ruột non), enteroglucagon (hồi tràng), secretin ở tá tràng và đoạn đầu hỗng tràng, cholecystokinine và GIP (Gastric-Inhibitory-Peptide) ở hỗng tràng, VIP (Vasoactive-Intestinal-Peptide) ở toàn ruột non, nhưng chủ yếu ở hồi tràng, somatostatine và motiline ở hỗng tràng.
Siêu cấu trúc niêm mạc ruột non
Tổ chức niêm mạc ruột non gồm: van ngang, nhung mao. Mỗi nhung mao có khoảng 50.000 tế bào hấp thu gọi là enterocyte (xem H1). Mỗi Enterocyte cao 25 micromet (Mm) đường kính 8 micromet. Mặt tự do có các vi nhung mao là phần lồi của màng tế bào. Số vi nhung mao trên mỗi Enterocyte đạt 1500-4000 chiếc vì vậy diện tiếp xúc của ruột non với chất dinh dưỡng gấp 80 lần (Holmes 1971, Ugolev 1972). Mỗi vi nhung cao: 1-1,5 Mm, đường kính 0,08- 0,15Mm và khoảng cách giữa các vi nhung mao: 0,01-0,05Mm.
Vi nhung mao là một cấu trúc rất đặc biệt phức tạp chia thành 3 lớp:
Lớp glucoprotein phía trên màng: Trên bề mặt mọc ra nhiều sợi quanh co đan vào nhau tạo nên một hệ thống lưới ba chiều độc đáo gọi là glycocanic, trong đó có các cực của anion sợi này nối với cation sợi kia (xem H1).
Về bản chất Glycocalic là glycoprotreit và glycolipit, đó là sản phẩm hoạt động sống của Enterocyte chứ không phải do hấp thụ các phần tử mucopolysacoit từ khoang ruột (Lusenko 1976), Glycocalic có nhiều chức năng:
Chọn lọc các chất có kích thước, diện tích và vi nhung mao.
Chức năng “Rây sinh học” cho chất dinh dưỡng đi một chiều, ngăn vi trùng.
Tạo độ cứng cho vùng vi nhung mao.
Chi phối một số khía cạnh miễn dịch.
|
1.Thân tế bào 2.Vi nhung mao 3.Glycocanic 4.Các men tiêu hoá màng 5.Bó sợi fibrilles 6.Lưới nhiệt 7.Demosome 8.Lưới NNS có hạt 9.Ty thể 10. Bộ Golgi |
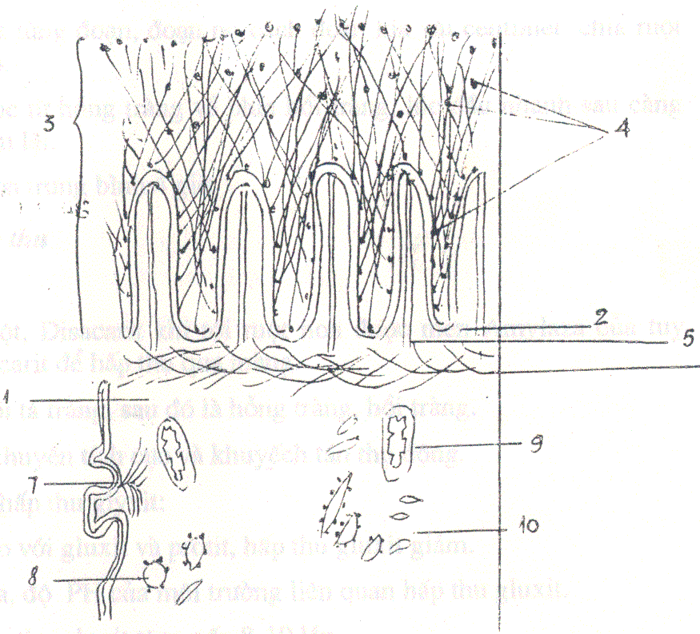 |
Hình 1: Siêu cấu trúc của tế bào Enterocyte
Màng tế bào: Vi nhung mao là màng đỉnh của tế bào Enterocyte có cấu trúc màng sinh học gồm 2 lớp: lớp protein và lipit ở giữa. Trên bề mặt màng có các bớu đường kính 6nm là các kho chứa men tiêu hoá màng: Invertaza, sacaroza, gamma-maltaza, alpha-maltaza, Di, tripeptidaza, ATPazaphotphattaza kiềm, grycozyltransferaza.. ở đây cũng tồn tại một số lớn men chuyển vận. Photpholipit và protein màng cũng có biến đổi hoá học trong quá trình vận chuyển chất qua màng.
Chất nền: Phần bên trong của vi nhung mao là phần lồi ra của các bào tương Enterocyte. Thành phần của chất nền có một số hạt có bó sợi có 20-40 sợi tơ nhỏ (fibrilles) chạy song song, có cầu nối ngang giữa các sợi và các phân tử không định hình. Các sợi cố định trên đỉnh của vi nhung mao vào chỗ đầy nhất của màng và tiếp nối với lới nhiệt và các tua Demosome. Thành phần chủ yếu của sợi fibrille la protit loại actin có gắn men ATPaza phụ thuộc ion Ca, Mg, Na và K cùng các men thực hiện biến đổi hoá học của sự vận chuyển qua màng các monosacarit, đồng thời bó sợi fibrille còn có tác dụng vận động các vi nhung mao qua đó mà ảnh hưởng lên quá trình hấp thu.
Trong tế bào Enterocyte hệ thống ty lạp thể, màng nội bào tương và bộ Golgi phát triển mạnh, chúng có vai trò tích cực trong quá trình hấp thu các chất dinh dưỡng.
Sinh lý ruột non
Ruột non có 3 chức năng: cơ học-tiêu hoá, hấp thu-chức năng miễn dịch.
Chức năng cơ học:
Vận động co bóp có 2 loại co bóp:
Co bóp vòng tròn lần lượt từng đoạn, đoạn nọ cách đoạn kia vài centimet, chia ruột non thành nhiều khúc nhỏ.
Co bóp nhu động xuôi dọc từ hỗng tràng về phía hồi tràng, lúc đầu nhanh sau càng gần van Bauhin càng chậm lại.
Thời gian thức ăn qua ruột non trung bình 4 giờ.
Chức năng tiêu hóa- hấp thu
Gluxit
Dạng hấp thu: tinh bột, Disacarit khi tới ruột non được men Amylaza của tuỵ chuyển thành monosacarit để hấp thu qua màng.
Nơi hấp thu: Phần cuối tá tràng, sau đó là hỗng tràng, hồi tràng.
Cơ chế hấp thu: Vận chuyển tích cực và khuếch tán thụ động.
Yếu tố ảnh hưởng đến hấp thu gluxit
Lượng mỡ quá cao so với gluxit và protit, hấp thu gluxit giảm.
Sự có mặt của ion Na, độ pH của môi trường liên quan hấp thu gluxit.
Ăn có nhiều đạm hấp thu gluxit tăng gấp 8-10 lần.
Sự thiếu O2 ở ruột ức chế sự tích luỹ gluxit vào niêm mạc ruột.
Khi nhiễm trùng ruột, loạn khuẩn ruột hấp thu gluxit giảm.
Protit
Dạng hấp thu: đạm đến ruột non được men trypsin, chymotrypsin chuyển thành các axit amin hấp thu qua màng.
Nơi tiêu hoá chủ yếu ở dạ dày, tá tràng đoạn trên hỗng tràng.
Cơ chế hấp thu: loại trung tính và kiềm tính bằng cơ chế vận chuyển tích cực axit amin loại toan tính chưa rõ cơ chế.
Các yếu tố ảnh hưởng đến hấp thu protit:
Chịu ảnh hưởng của ion Na.
Độ pH ảnh hưởng tới hấp thu Protein.
Glucoza ở nồng độ cao ức chế vận chuyển axit amin.
Pirindosal photphat là coenzym của nhiều enzym cần thiết hấp thu methionin, leucin, glyxin và các axit amin trung tính khác.
Nhiễm trùng ruột, loại khuẩn ruột ức chế sự hấp thu protit.
Lipit
Dạng hấp thu: mỡ đến ruột non dưới tác dụng của muối mật, men lipaza chuyển thành lixerol, axit béo, cholesterol và photpholipit hấp thu qua màng.
Nơi hấp thu: hỗng tràng.
Cơ chế không giống nh hấp thu protit và gluxit.
Các yếu tố ảnh hưởng:
Hấp thu lipit tăng khi có mặt disacarit và protit ở ruột.
Nhiễm trùng loạn khuẩn ruột rối loạn hấp thu lipit.
Ăn nhiều gluxit hấp thu cholesterol nhanh.
Tiêm CoA và bổ xung vào khẩu phần ăn photpho lipit thực vật (đậu tương, dầu hướng dương) làm giảm hấp thu cholesterol, giảm lipit máu.
Nước, điện giải
Nước: 8-9 l/24h vào ống tiêu hoá (1,2-1,5 l từ ngoài vào, 7-8 l do các tuyến tiêu hoá bài tiết).
Nơi hấp thu: ở hỗng tràng (3-5 l/24h), hồi tràng (2-4 l/24h), một phần hấp thu ở đại tràng (1-2 l/24h), lượng nước theo phân rất ít (0,1-0,2 l/24h).
Cơ chế hấp thu nước: Cơ chế thụ động theo sự vận chuyển ion Na.
Điện giải:
Na: hai hướng vận chuyển: từ tế bào ruột đổ ra. Luồng từ ruột đưa vào tế bào. Tuỳ thuộc luồng nào ưu thế ion Na sẽ hấp thụ hay bài tiết ra ngoài. Cơ chế hấp thu chủ động ở hỗng, hồi tràng.
Yếu tố ảnh hưởng:
Sự có mặt của các thành phần thức ăn cần để tăng hấp thu Na.
Sự hấp thu ion Na bị ức chế bởi AMP vòng.
Khi hàm lượng Na ở máu giảm thì cường lực hấp thu nó tăng HT, ĐT.
ở phần đầu ĐT Na hấp thu theo nhu cầu cơ thể (aldosteron, DOCA, hydrococtison có tác dụng tăng hấp thu ion Na ở đại tràng.
K hấp thu bắt đầu từ dạ dày, suốt ruột non, nhất là hỗng tràng. Cơ chế vận chuyển tích cực và khuếch tán thụ động.
ở đầu ĐT kali được đào thải trao đổi với Na (được hấp thu) theo nhu cầu cơ thể. Ruột non giữ thăng bằng K huyết tương với các chất ở ruột.
Cl: hấp thu thụ động ở hỗng tràng như ion Na.
Bicacbonat: hấp thu ở đoạn cuối hỗng tràng nhưng lại bị thải tiết ra ở hồi tràng.
Các chất khác:
axit Folic: được hấp thu ở đoạn đầu hỗng tràng.
Vitamin B12: sau gắn với yếu tố nội sinh, hấp thu đoạn cuối hồi T.
Ion Fe: hấp thu ở tá tràng và hỗng tràng, một phần ở hồi tràng. (Vitamin D và hocmon cận giáp tác động vào sự vận chuyển canxi trong tế bào ruột từ phía niêm mạc sang thanh mạc. Chất đường lactoza làm tăng hấp thu Ca. Ngược lại Na làm giảm khả năng hấp thu Ca).
Chức năng miễn dịch
Ruột non là tạng có khả năng sinh miễn dịch lớn nhất cơ thể do có nhiều tương bào trong đó 80% tiết IgA. Các tế bào miễn dịch này có khả năng sản xuất kháng thể đặc hiệu với kháng nguyên trong ruột và cũng nhờ tiếp xúc với những kháng nguyên này mà các tế bào miễn dịch xuất hiện và phát triển. ở những người chưa bị nhiễm khuẩn ruột chỉ thấy rất ít tế bào tiết IgA, các tế bào xuất hiện dần cùng quá trình nhiễm trùng. Huyết thanh ở trẻ sơ sinh cũng chỉ có IgM do mẹ truyền cho và không có IgA. Trong dịch ruột của trẻ không có globulin miễn dịch nào cả. Phải 15-20 ngày sau sinh tiếp xúc với kháng nguyên các IgA mới xuất hiện trong dịch ruột nhưng chưa có ở huyết tương. Trong 15-20 ngày này nhờ có IgA của sữa mẹ mà các vi khuẩn đường ruột bị sàng lọc, các kháng thể giữ lại các vi khuẩn thích hợp và loại bỏ những vi khuẩn có hại.
Chức năng miễn dịch đường ruột chủ yếu do IgA đảm nhiệm. IgG, IgM có khả năng thay thế một phần cho IgA bị suy giảm. Có sự gắn bó chặt chẽ của tình trạng suy giảm miễn dịch với một số bệnh tiêu hoá có ỉa chảy và kém hấp thu.
Các phương pháp thăm dò ruột non
Lâm sàng
Hỏi bệnh
Hỏi tỉ mỉ về tiền sử bản thân, gia đình, bị bệnh từ khi nào? Ăn uống? Đau bụng? ỉa lỏng? Sức làm việc? Đã dùng thuốc gì? Tiếp xúc với chất độc?
Thăm khám bụng
Da niêm mạc? Răng miệng, rêu lưỡi?, gan lách dạ dày, đại tràng? Khám trực tràng hậu môn? xem phân? vóc dáng cân nặng, trí tuệ so với tuổi?
Thăm khám cận lâm sàng
X quang
Cho uống Baryt theo dõi thuốc xuống ruột non. Tính thời gian xuất hiện Baryt ở ruột non và Baryt tới van Bauhin:
Bình thường: 20-30 phút Baryt bắt đầu tới ruột non.
1giờ- 1giờ 30 phút phần lớn Baryt ở ruột non (không chuyển động)
2 giờ 30 phút- 4giờ Baryt bắt đầu tới manh tràng.
Hình ảnh X quang ruột non: lởm chởm (nhw lông chim). Thuốc cản X-quang phân phối đều (lòng ruột non có kích thước 2,5-3cm ở các quai ruột trên và 2-2,5cm ở các quai ruột dưới.
Soi và sinh thiết ruột non
Soi: chủ yếu soi hỗng tràng, cho biết hình thái đại thể niêm mạc bình thường bệnh lý, các u, polype.
Sinh thiết: niêm mạc ruột non, đánh giá độ teo nhung mao trên giải phẫu bệnh học. Laumonnier căn cứ vào tỷ lệ chiều cao của hốc/ chiều cao nhung mao để chia mức độ teo thành 4 mức độ. Bình thường có tỉ lệ: 0,25.
Độ I: tỷ lệ bình thường chỉ thấy tăng tế bào tiết nhầy.
Độ II: tỷ lệ hơn bình thường, vẫn dưới 1, có tăng tế bào nhầy.
Độ III: tỉ lệ lớn hơn 1.
Độ IV: các nhung mao hầu thư dẹt.
Hút dịch nhầy ruột non làm xét nghiệm
Cho bệnh nhân nuốt một ống bằng chất dẻo đường kính khoảng 2mm được tiệt trùng, đầu tận cùng có trọc thủng nhiều lỗ để hút được nhiều dịch. Cần hút dịch ở nhiều đoạn khác nhau để đối chiếu kết quả. Cần định lượng vi khuẩn trong 1ml để có giá trị chẩn đoán,vì bình thường ruột non đã có một số lượng vi khuẩn các loại (người ta tính được: trong nước bọt có: 106– 107/1 ml vi khuẩn. Dịch dạ dày có 10- 103/1ml vi khuẩn. ở hỗng tràng và đoạn trên hỗng tràng có 103– 104/1ml vi khuẩn, đoạn giữa của hồi tràng có 106– 107/1ml vi khuẩn).
Thăm dò chức năng ruột non
Chức năng cơ học
Nghiên cứu hình ảnh X quang ruột non sau “ bữa ăn Baryt”:
Tăng vận động ruột non: sau uống Baryt 1h30’ ngấm thuốc ở ruột non ở một vùng rất rộng.
Giảm vận động: sau uống Baryt 4h thuốc phân bổ không đều ở ruột non, hình đứt quãng do co thắt, ĐT bắt đầu ngấm chậm.
Chức năng tiêu hoá, hấp thu
Thăm dò hấp thu LIPIT bằng:
Định lượng mỡ trong phân, bình thường bằng 5% lượng mỡ ăn vào (khoảng 70g/24h) nếu tăng hơn là rối loạn hấp thu mỡ.
Định lượng vitamin D, E, K (vitamin tan trong mỡ) hàm lượng các vitamin này giảm trong máu chứng tỏ có rối loạn hấp thu mỡ. Với vitaminK giảm thể hiện tỉ lệ protrombin giảm (với điều kiện chức năng gan tốt).
Định lượng cholesterol máu giảm.
Thăm dò đồng vị phóng xạ: triolein I131… liều 0,16 microcuri/1kg cân nặng hoà trong 30ml dầu hướng dương cho bệnh nhân uống, 1h sau bệnh nhân ăn sáng nhw bình thường (bữa ăn sáng không có mỡ). Bình thường sau uống mỡ phóng xạ độ, độ phóng xạ trong máu toàn phần tăng lên từ từ tới tối đa 9-12% vào khoảng 4h độ phóng xạ ở phân thải ra trong 72h tương đương: 3-3,5% (máu ít thì phân nhiều). Khi rối loạn hấp thu mỡ chỉ số trên thay đổi. Viêm tuỵ mạn độ phóng xa máu: 3-4% (bình thường 12-13%) và độ phóng xạ phân 31,1% (bình thường: 1,6%).
Thăm dò hấp thu PROTEIN bằng:
Định hướng protein trong máu giảm (bình thường 75-80 g/l).
Định lượng Nitơ ở phân sau khi bệnh nhân ăn một chế độ hằng định có 80-100g protit/24giờ (bình thường có 2/2,5g được thải theo phân/24 giờ). Trong bệnh của ống tiêu hoá thường rất nhiều protit vào ống tiêu hoá. Để đánh giá protit bị xuất tiết vào ống tiêu hoá người ta dùng phương pháp đồng vị phóng xạ với: polivinylpyrolidon I131, hay dùng methionin S35 cùng 10g methionin không phóng xạ với 50-70 microcuri methionin gắn phóng xạ S35 hoà vào 200ml nước uống. Sau đó theo dõi phóng xạ ở máu, nước tiểu, phân riêng từng ngày, trong 5 ngày liền. Dùng công thức xác định hệ số hấp thu:
K= (logCd- log Co)/ T
Cd: nồng độ tối đa khi To.
Co: Nồng độ ban đầu trong máu.
T: Thời gian.
Bình thường hệ số K của methionin là: 60-10.
Độ phóng xạ ở nước tiểu 5 ngày là: 50% và ở phân là: 20%.
Bệnh lý: Xơ gan còn bù hấp thu methionin tăng nhanh, hệ số K tăng cao. Xơ gan mất bù hệ số hấp thu methionin giảm.
Viêm ruột non giảm hệ số hấp thu methionin phóng xạ vào máu và tăng thải phóng xạ ra phân.
Thăm dò chức năng hấp thu GLUCOZA, GLUXIT.
Nghiệm pháp tăng đường máu ( dương tính).
Nghiệm pháp lactoza (dương tính).
Nghiệm pháp xyloza (test au xyloza).
ở người bình thường xyloza được hấp thu 100%. Sau khi đái hết, cho bệnh nhân uống 25g xyloza hoà vào 250ml nước. Sau 1-2 giờ cho uống thêm 250ml nước nữa. Sau khi uống xyloza 5 giờ lấy nước tiểu định lượng (bình thường có 4g xyloza). Sau 2 giờ uống lấy máu định lượng (bình thường có 0,3 g xyloza). Nếu lượng xyloza ở máu là nước tiểu ít hơn là nghiệm pháp xyloza (dương tính): chứng tỏ có kém hấp thu gluxit ở đầu ruột non.
Hấp thu các chất khác:
Axit folic: bằng cách định lượng folat máu đơn thuần hoặc bằng folat máu trước và sau ống axit folic.
Vitamin B12: nghiệm pháp Schilling dùng vitamin B12 đánh dấu bằng phóng xạ sau uống B12 24h thấy 10% B12 trong nước tiểu. Nếu thấp hơn là nghiệm pháp (dương tính) chứng tỏ kém hấp thu ở ruột non.
Định lượng Fe huyết thanh, Hb, kích thước hình dáng hồng cầu.
Nghiệm pháp IK:
Lúc đái cho uống 25ctg Iodua Kali trong 50ml nước. Súc miệng sạch lấy nước miếng 5 phút một lần tìm iode. Bình thường sau 5 phút đã thấy IK xuất hiện nếu chậm là nghiêm pháp (dương tính) chứng tỏ kém hấp thu ở ruột non.
Việc thăm dò chức năng ruột non biết được đoạn nào của nó bị tổn thương (xem Hình 2) khó khăn, phức tạp và khá tốn kém. Thực tế trước một bệnh nhân có biểu hiện chứng hấp thu kém người ta phải xét nghiệm cơ bản sau:
Hình 2 – Sơ đồ các vùng và chất hấp thu của các ống tiêu hoá
Nghiệm pháp xyloza: thăm dò hỗng tràng.
Định lượng mỡ trong phân: thăm dò hỗng tràng.
Định lượng Nitơ trong phân: thăm dò hỗng tràng.
Nghiệm pháp Schilling: thăm dò hồi tràng.
Chụp ruột non bằng “bữa ăn baryt” chức năng vận động.
Sinh thiết niêm mạc ruột non: đánh giá tổn thương.
Xét nghiệm dịch nhầy ruột non: xem vi khuẩn.
Hội chứng hấp thu kém (malabsorption)
Đại cương
Hấp thu
Hấp thu là sự xuyên thấm các chất từ ngoại môi, từ các hốc của cơ thể và từ các cơ quan rỗng vào máu và bạch huyết ngang qua lớp màng sinh học có cấu trúc tinh vi và tuân theo những cơ chế phức tạp.
Nói cách khác: hấp thu (absorption) là giai đoạn trung gian giữa tiêu hoá (Digestion) với chuyển hoá (Metabolisme). Các loại vật chất ăn vào được tiêu hóa bởi các men (ezym) ngoại tiết của dạ dày và ống tiêu hoá thành chất hấp thu được qua thành ruột vào máu, mạch rồi được chuyển hoá thành sản phẩm cần thiết cho sự sống còn của mỗi cơ thể.
Hội chứng hấp thu kém
Là hội chứng bệnh làm cho ruột non kém hoặc không hoàn thành chức năng hấp thu nói trên. Hội chứng hấp thu kém có nhiều nguyên nhân có thể do tổn thương của ruột non, có thể do thiếu men tiêu hoá của dạ dày, gan, mật…làm sự tiêu hoá không hoàn thành nên không hấp thu tốt được, cũng có thể cả hai hoặc có thể không rõ lý do.
Những biểu hiện chính của hội chứng hấp thu kém
Lâm sàng
Đi ngoài phân lỏng: chủ yếu là lỏng mỡ (Steatorrhee).
Bao giờ cũng có, thường thành từng cơn xen kẽ đi phân bình thường.
Khối lượng phân nhiều trên 500g/24h (bình thường 150-250g/24h).
Phân mùi tanh, màu nhạt, lổn nhổn trên mặt nước, váng mỡ, dính vào đáy bô.
Đau bụng mơ hồ: cảm giác căng chướng, tức nặng, sôi bụng khi có đau quặn nhẹ vùng quanh rốn.
Thể trạng suy sụp dần: sút cân mệt mỏi ngày một tăng, thường xuyên uể oải, chậm chạp, thiếu linh hoạt, lao động chân tay, trí óc giảm.
Mất vị giác: Mất vị giác và tê tê đầu lưỡi, ở họng, khi nuốt thấy rát đau trong ngực. Khẩu vị giảm hẳn không thèm ăn (kể cả món ăn mà trước đó rất thích) thấy đắng miệng, nhạt miệng.
Xuất huyết: đôi khi thấy xuất huyết nhẹ dưới da, niêm mạc, chảy máu cam, chảy máu chân răng. Huyết áp thấp, nhức đầu choáng váng khi thay đổi tư thế (đang nằm ngồi dậy đột ngột).
Đau trong xương, cơn TETANIE: đau mỏi trong xương kèm theo các cơn co giật cơ, chân tay kiểu tetanie, do kém hấp thu canxi gây cương tuyến giáp trạng phản ứng (parathyroidisme reactionnel), X quang có hình tha xương, có khi thấy xương bất chợt nhất là xương sống, xương sườn, cổ xương đùi.
Suy dinh dưỡng: phù nề do giảm protein máu. Da khô, loạn dưỡng, lông tóc móng khô dễ rụng. Da xám từng mảng kiểu bệnh addison hoặc như da đồi mồi ở người già. Viêm đa dây thần kinh (do thiếu sinh tố B1) khi uống vitamin B1 liều cao đỡ ngay.
Thiếu máu: da xanh xao, niêm mạc nhợt, lưỡi mất gai nhẵn bóng như hòn son, lưỡi to nề có vết ấn răng. Bệnh nhân thường hoa mắt chóng mặt, ù tai, đánh trống ngực khi làm việc nặng (nguyên nhân do kém hấp thu đạm, sinh tố B12, axit folic, sắt…).
Sức đề kháng kém: cơ thể dễ bị nhiễm trùng chữa lâu khỏi,các vết thương lâu lành.
Chậm lớn: nếu chứng kém hấp thu xẩy ra ở trẻ em, đứa trẻ bị còi xương suy dinh dưỡng, cơ thể còi cọc, trí tuệ trì độn, nhi tính (nguyên nhân kém hấp thu cholosterol, các chất điện giải, các sinh tố…nên thiếu hocmon nội tiết và chất tạo cơ thể…).
Các xét nghiệm
Máu: HC giảm, Hb giảm
Protit máu giảm chủ yếu là anbumin giảm.
Canci máu giảm, Vitamin D, E, A, K giảm.
Tỷ lệ protrombin máu giảm.
Lipit và cholesterol máu giảm.
Xét nghiệm phân
Nitơ trong phân 24 giờ tăng.
Định lượng mỡ trong phân 24 giờ tăng.
Các nghiệp pháp thăm dò
Test xyloza (dương tính)
Test axit folic (dương tính)
Test Schilling (dương tính)
Test IK (dương tính)
X quang “ bữa ăn baryt” thấy rối loạn chức năng vận động của ruột non.
Một số bệnh ruột non có hội chứng hấp thu kém
Ỉa chảy kéo dài có hội chứng hấp thu kém
Định nghĩa:
ỉa chảy kéo dài là trạng thái bệnh xảy ra dai dẳng tái diễn thường xuyên, nguyên nhân phức tạp, hậu quả vừa gây mất nước điện giải, vừa gây nên hội chứng hấp thu kém, đe doạ tính mạng của bệnh nhân.
Các nguyên nhân
Thiếu men tiêu hóa:
Thiếu mật ở ruột non
Số lượng thiếu: tắc mật, dò ống mật ra ngoài, dò túi mật hoặc ống choledoque vào đại tràng.
Chất lượng thiếu: thiếu axit mật tạo ra muối mật: cắt đoạn hồi tràng (nơi hấp thu axit mật về gan).
ứ trệ ruột non, vi khuẩn phát triển phá huỷ axit mật gây rối loạn chuyển hoá lipit, rối loạn hấp thu vitamin: A, D, E, K.
Do sử dụng cholestyramin: thuốc làm mất tác dụng của axit mật
Do sử dụng neomyxin kéo dài, nấm bị diệt, vi khuẩn phát triển gây rối loạn chuyển hoá axit mật.
Thiếu men tuỵ tạng
Do nguyên nhân thực thể
Cắt bỏ tuỵ toàn phần hoặc bán toàn phần
Viêm tuỵ mạn
Ung thư tuỵ ngoại tiết.
Mucuviscidosa (bệnh nhầy nhợt)
Do rối loạn cơ năng:
Nối dạ dày hỗng tràng, dịch vị không qua được đoạn II tá tràng để kích thích tuỵ tiết dịch.
Hội chứng: Zollinger-Ellison: dịch tuỵ rất toan tính làm mất tính chất kiềm của môi trường tá tràng (môi trường này cần thiết cho hoạt động của men tuỵ).
Do ứ trệ lưu thông ruột non
Trạng thái bệnh lý này còn được gọi “H/C ứ đọng quai ruột” do:
Các quai ruột chột: (anes borgnes: sau nối ruột bên – bên, nối dạ dày – hỗng tràng, thực quản – hỗng tràng).
Các hẹp ruột non không hoàn toàn: bẩm sinh, sau phẫu thuật, sau quang tuyến trị liệu, biến chứng của bệnh Crohn.
Các dò ruột non tự phát, biến chứng của bệnh Crohn hoặc do một túi cùng (diverticule) bị thủng.
Các túi cùng ruột non (diverticule)
Toàn bộ ruột non bị giảm co bóp trong bệnh xơ cứng bì hoặc sau phẫu thuật cắt cả 2 giây phế vị.
Hậu quả của sự ứ trệ ruột non: làm tăng sinh vi khuẩn, phá huỷ axit mật, lipit không chuyển hoá, kém hấp thu, dịch ruột càng u trương kéo nước từ niêm mạc ruột gây ra ỉa lỏng. Mặt khác vi khuẩn tăng sinh gây tổn thương teo nhung mao kèm chứng kém hấp thu càng nặng.
Do tắc bạch mạch
Sưng hạch mạc treo hoặc hạch sau phúc mạc do lao hoặc K (di căn)
U nang giả của thân tuỵ.
Giãn bạch mạch tự nhiên tiên phát.
Hậu quả của tắc bạch mạch: gây hội chứng kém hấp thu lipit và các sinh tố tan trong mỡ (A, D, E, K). Đồng thời protein máu giảm do hiện tượng xuất tiết nhiều protein, đặc trưng của bệnh đường ruột xuất tiết (enteropathie exdative) này. Tình trạng giảm protein máu gây ra phù nề toàn thân đôi khi gây ra tràn dịch màng phổi màng tim bụng kiểu dịch dưỡng chấp và giảm BC limpho máu.
Do bệnh lý thực tổn ở ruột non
Bệnh Coeliaque
Bệnh Sprue nhiệt đới.
Bệnh Crohn .
Bệnh Whipple
Bệnh chuỗi nặng alpha
Triệu chứng học
Triệu chứng điện giải mất nước
Triệu chứng của hội chứng hấp thu kém (xem phần đại cương)
Điều trị
Tuỳ theo nguyên nhân:
Nếu thiếu men tiêu hoá suy tuỵ ngoại tiết, sau cắt dạ dày) dùng enzym tuỵ, pepsin, HCl.
Nếu do thuốc: (neomyxin, cholestyramin …) ngừng thuốc.
Nếu nhiễm khuẩn (trong quai ruột đến, quai ruột chột, túi thừa) dùng kháng sinh
thích hợp kết hợp sinh tố.
Nếu do điều trị tia xạ bụng lúc mới đầu: ngừng điều trị.
Thiếu vitamin (B12, A, D, E, K) hay một số chất Fe, Ca… bổ sung bằng tiêm hoặc uống các chất đó.
Nếu chứng kém hấp thu nguyên phát: chủ yếu điều trị triệu chứng (giảm gamma globulin máu: ăn kiêng gluten, điều trị cocticoid kháng sinh và tiêm gammaglobulin)
Bệnh coeliaque
Định nghĩa:
Bệnh Coeliaque là bệnh ỉa chảy kéo dài gặp ở trẻ nhỏ (8-12 tháng) bắt đầu ăn bột (gạo, mỳ, ngô) có chất gluten. Bệnh giống như bệnh Sprue nên còn có tên Spruecoeliaque hoặc Sprue không nhiệt đới.
Nguyên nhân:
Yếu tố gia đình: (đang nghiên cứu yếu tố gene thường gặp ở trẻ có nhóm: HLA- B8 (60%) và Dw3 (66-98%).
Về tổ chức học: có hình ảnh tổn thương ở tá tràng và hỗng tràng (nhung mao ruột mất hết, tuyến Lieberkuhn thay đổi bề cao của cryptes tăng). Tế bào biểu mô bị bẹt màng chorion bị xâm nhiễm bởi tế bào limpho và tương bào, nhất là IgA.
Triệu chứng học
Lâm sàng
Trẻ suy dinh dưỡng, sút cân thể lực phát triển chậm so với trẻ cùng lứa tuổi (mặc dầu khẩu phần ăn vẫn tốt).
ỉa phân lỏng kéo dài: phân nhão có bọt chua. số lượng nhiều, lỏng.
Có khi nôn từng đợt.
Trẻ thờ ơ với ngoại cảnh.
Tóc khô thưa da nhăn nheo (mông và gốc chi).
Bụng chướng, ngực nhô, chân tay khẳng khiu.
Xét nghiệm:
X quang “bữa ăn baryt” thấy ruột non giãn rộng, niêm mạc thô có hình baryt lẫn với chất nhày tăng tiết. Đôi khi thấy hình lồng ruột: có mức hơi chậm lưu thông
X quang xương có hình ảnh tha xương.
Xét nghiệm máu: thiếu máu nhược sắc, axit folic, vitmin A giảm, lipit, cholesterol, protit giảm, IgA tăng.
Xét nghiệm phân: mỡ 3-10 g/24 giờ.
lượng nitơ và axit tăng nhẹ (Axit lactic tăng)
Xét nghiệm xylora dương tính.
Điều trị:
Kiêng tuyệt đối không ăn gluten. Sau ăn kiêng 1-2 năm bệnh khỏi, các nhung mao ruột phục hồi, trẻ phát triển tốt về thể lực, trí lực. Nhưng chỉ cần ăn một ít gluten, bệnh sẽ tái phát có khi còn nặng hơn.
Bệnh sprue nhiệt đới
Định nghĩa
Bệnh Sprue nhiệt đới là bệnh ỉa chảy mỡ kéo dài (sau khi đã loại trừ các bệnh nhiễm KST: Giardia lamblia, Strongyloides stercoralis, Cappilaris phillipinesis và Coccicodiaris. ở những người ăn khẩu phần thiếu đạm. Loại trừ bệnh Sprue do gluten, các bệnh kém hấp thu khác (lao ruột, bệnh Crohn, bệnh Whipple) kèm theo hội chứng kém hấp thu.
Tổn thương giải phẫu bệnh lý
Biểu hiện hiện tượng teo nhung mao nhưng thường ở mức độ nhẹ giai đoạn 2-3 là cùng, ít khi ở giai đoạn 4 (theo Laumonier)
Triệu chứng học:
Lâm sàng
ỉa chảy mạn tính, ỉa ra chất mỡ
Suy sụp cơ thể nặng của hội chứng kém hấp thu với 2 đặc điểm lâm sàng:
Có các nốt loét ở niêm mạc miệng.
Thiếu máu loại nguyên hồng cầu khổng lồ
Xét nghiệm:
Mỡ trong phân 24 giờ tăng
Test axit folic, schilling, xyloza đều dương tính.
Điều trị:
Dùng kháng sinh phổ rộng: Tetraxyclin
Người lớn: 4 viên (loại 250-500mg)/24 giờ x 7-10 ngày
Trẻ em: 10-25 mg/kg/24 giờ chia 3 lần/24 giờ x 7-10 ngày
Vitamin B12: 200 microgam/24 giờ tiêm bắp 10-15 ngày cách nhật.
Axit folic:
Người lớn: 1-4 viên (5mg)/ 24 giờ chia 4 lần trong 10 ngày
Trẻ em: 1-2 viên (5mg)/ 24 giờ chia 2 lần trong 10 ngày.
Bệnh whipple:
Định nghĩa:
Bệnh Whipple (do Whipple mô tả l907) là một bệnh nhiễm trùng toàn thân trong đó tổn thương ruột non chỉ là một yếu tố hằng định và nổi bật nhất.
Giải phẫu bệnh lý:
Hạch ngoại vi, hạch mạc treo và niêm mạc hỗng tràng thấy: hạch cũng như lớp laminappropria của niêm mạc ruột non bị thâm nhiễm rất nhiều thực bào mà trong nguyên sinh chất đầy những hạt bắt màu PAS (axit periodique schiff) và trong các thực bào đó dưới kính hiển vi điện tử có những thể mang hình dáng một trực khuẩn.
Triệu chứng học:
Lâm sàng:
ỉa chảy kéo dài
Đau khớp
Sốt nhẹ, đau bụng rối loạn tiêu hoá (chán ăn)
Sút cân dần
Bụng đầy hơi, sưng hạch mạc treo, ngoại vi
Xét nghiệm:
Có mỡ trong phân/24 giờ tăng.
Các test thăm dò chức năng hấp thu dương tính
Điều trị:
Vì nghĩ là một bệnh nhiễm trùng nên điều trị bằng kháng sinh
Penixilin: 1-2 triệu/ 24 giờ
Streptomyxin: lg/ 24 giờ trong 2 tuần
Sau đó cho Tetraxyclin lg/24 giờ từ vài tháng đến một năm.
Có thể kết hợp corticoid liều thông thường thành từng đợt ngắn riêng, kéo dài.
Bệnh Whipple thông thường kết thúc tử vong trong vòng 1 – 2 năm.
Bệnh u lymphom tiên phát ở ruột non:
Định nghĩa:
Bệnh u lymphom tiên phát ở ruột non còn có tên bệnh “chuỗi nặng alpha” là một bệnh ỉa lỏng mạn dẫn tới suy kiệt, tử vong.
Cơ chế bệnh sinh:
Do nhiễm khuẩn liên tục vào ruột non kích thích mạnh các tương bào (plasmocid) ở tiểu tràng và mạc treo tiết IgA. Sự khuếch đại của các tương bào ảnh hưởng đến hệ thống IgA tiết và tổng hợp các globulin miễn dịch không hoàn chỉnh giống IgA tạo các u lympho bào (trong huyết thanh và dịch ruột phát hiện được các chuỗi nặng alpha chưa hoàn chỉnh của IgA).
Triệu chứng:
Lâm sàng:
ỉa chảy kéo dài
Đau bụng, đầy hơi, buồn nôn và nôn.
Có khi ỉa phân đen
Có khi bệnh cảnh đau bụng cấp (do tắc ruột. thủng ruột), khi mổ ra thấy thành ruột non, hạch mạc treo dầy.
Xét nghiệm:
Các test thăm dò chức năng hấp thu dương tính.
Điều trị:
Điều trị bằng các kháng sinh đường ruột, bệnh có thể khỏi hoặc chuyển sang lymphom.
Bệnh crohn
Định nghĩa
Bệnh Crohn là bệnh viêm ruột từng đoạn, thuộc nhóm bệnh u hạt ruột non đặc trưng bằng những giai đoạn viêm cấp, bán cấp và mạn bao giờ cũng tiến tới hoại tử thành ruột non và thành sẹo. Về sau gây hẹp ruột cố định. Chưa rõ nguyên nhân.
Tổ chức học
Có hai đặc điểm:
Viêm mạn tính ở tất cả các lớp của thành ruột, tập trung nhiều nhất ở lớp dưới niêm mạc.
Sự có mặt của các hạt tế bào dạng biểu mô và tế bào khổng lồ nhưng không bã đậu hoá như hình ảnh vi thể của lao ruột.
Ngoài ra là hiện tượng phù nề, xơ hoá ở tất cả các lớp và giãn các bạch mạch, niêm mạc bị phá huỷ và có những ổ loét nông hoặc sâu xuống các lớp dưới.
Triệu chứng
Lâm sàng
Cơ năng:
Đau bụng, đau liên tục hoặc xảy ra sau bữa ăn, đau quặn, sôi bụng, trung tiện được thì đỡ.
ỉa chảy phân có mỡ ngay sau bữa ăn vội đi ngoài ngay nhưng chỉ có ít phân (Crohn ruột non)
ỉa chảy toàn nước, có thể có nhầy mủ máu, đau quặn, mót rặn (Crohn trực tràng).
Thực thể:
Bụng: đau khi sờ nắn có đám quánh đau hoặc một khối có ranh giới rõ rệt ở hố chậu phải.
Bệnh tích hậu môn (75% Crohn đại tràng) 25% ruột non mưng mủ xung quanh bậu môn, lỗ dò ổ loét.
Vết nứt hình cây vợt không đau trước và hai bên hậu môn.
Toàn thân
Suy sụp thể trạng, sút cân, suy nhược dần chán ăn. Sốt cao, tăng bạch cầu, máu lắng tăng (Crohn áp-xe).
Hội chứng kém hấp thu (Crohn ruột non): vì bệnh tích rộng hoặc rò ruột non vào đại tràng. Bài tiết quá nhiều huyết tương ở vòng loét. Tăng sinh quần thể vi khuẩn chỗ ruột hẹp hoặc rò. Biểu hiện lâm sàng: thiếu máu suy mòn, phù dinh dưỡng, rối loạn nước điện giải.
Ngoài ống tiêu hoá:
Ban đỏ nút, lở loét niêm mạc lưỡi.
Đau khớp viêm khớp
Đái buốt đái rắt, đau thắt lưng.
Xét nghiệm:
Máu: thiếu máu nhược sắc, protein giảm, Ca, Mg, K giảm.
X quang: 3 yếu tố
Tổn thương hẹp từng đoạn xen kẽ đoạn bình thường
Hẹp ống ruột đoạn bệnh lý, đoạn trên giãn
Niêm mạc phù nề với những ổ loét hình giả polyp
Nội soi và sinh thiết
Phù nề, vết xước ổ loét dài hoặc bầu dục từng đoạn xen kẽ bình thường, hình lát đá
Hẹp trực tràng, thành trực tràng dày lên mấp mô có ổ loét.
Niêm mạc lần sần dễ chảy máu
Diễn biến và biến chứng
Bệnh tiến triển chậm, có những đợt trội lên
Biến chứng:
Tắc ruột
Thủng ruột
Rò ruột: giữa hai quai ruột với nhau. Ruột non với bàng quang (đái ra hơi – pneumaturia). Rò trực tràng – âm đạo.
Áp-xe: biểu hiện chứng mưng mủ sâu (sốt, bạch cầu tăng, suy sụp cơ thể). Đồng
thời có những biểu hiện tại chỗ tương ứng ổ áp-xe.
Chảy máu tiêu hoá: ỉa chảy có máu, hoặc thiếu máu mạn.
Giãn đại tràng cấp tính (hiếm)
Ung thư hoá (hiếm)
Chẩn đoán
Chẩn đoán xác định:
Hai yếu tố gợi ý chẩn đoán bệnh Crohn:
Lâm sàng: ỉa chảy kéo dài có bệnh tích quanh hậu môn.
Xét nghiệm: X quang hẹp đoạn hồi tràng, hoặc các ổ loét đại tràng. Hình ảnh nội soi trực tràng.
Yếu tố quyết định: sinh thiết có hình ảnh tế bào dạng biểu mô và tế bào khổng lồ không bã đậu hoá.
Chẩn đoán phân biệt:
Với viêm ruột thừa cấp, đám quánh, apxe ruột thừa (chỉ khi mổ mới biết bệnh Crohn).
Các bệnh viêm hồi tràng cấp tính chẩn đoán sau phẫu thuật).
Viêm trực tràng, đại tràng chảy máu (xem bảng).
Phân biệt với lao ruột (sốt về chiều, đau âm ỉ có khối u ở hố chậu phải, Mantoux dương tính, có thể thấy BK trong phân, nội soi có các hạt lao màu trắng hoặc ổ loét nông bờ mỏng và tím bầm có thể chảy máu ở bờ ổ loét hoặc khối u chắc, mặt không đều xâm nhập hết vùng manh tràng).
Phân chia theo Cockharl Mumery và Morson Maratka, Crismar, Giffroy
|
Đặc điểm |
Viêm đại trực tràng chảy máu |
Bệnh Crohn |
|
Bệnh tích trực tràng |
thường có |
hơi hiếm |
|
Bệnh tích hậu môn |
hiếm |
khá phổ biến |
|
Cách lan toả |
liên tục |
có đoạn lành xen kẽ |
|
Hướng lan toả |
ngược lên trên |
cả 2 chiều |
|
Chảy máu |
thường có |
ít hơn |
|
Khối sờ thấy |
không có |
thường có |
|
Lỗ rò |
hiếm |
thường có |
|
Biến đổi niêm mạc |
giả polyp |
hình đường lát đá |
|
Hẹp ruột |
hiếm, hẹp 2 bên đều không gây tắc |
thường có, hẹp 1 bên, hay gây tắc |
|
Bờ đại tràng trên X quang |
cứng, có ổ loét |
cứng, có vết nứt, rò |
Điều trị
Vì bệnh chưa thật rõ nguyên nhân nên điều trị triệu chứng là chính:
Nghỉ ngơi, ăn uống chế độ thích hợp (nhiều calo, ít cặn bã, cân đối thành phần protit, lipit, gluxit). Truyền dung dịch dinh dưỡng cao.
Thuốc: Salazopyrin và các sulfamit khác. Việc dùng corticoid (30 – 40 mg/ 24 giờ) tiến hành thận trọng.
Có tác giả dùng Metronidazol (Flagyl 0,25g x 3 viên/ 24 giờ) cũng không có tác dụng rõ rệt.



