Sán lá gan lớn Fasciola có 2 loài Fasciola hepatica và Fasciola gigantica gây bệnh chủ yếu ở động vật ăn cỏ như trâu, bò… và gây bệnh ở người.
Đặc điểm hình thể.
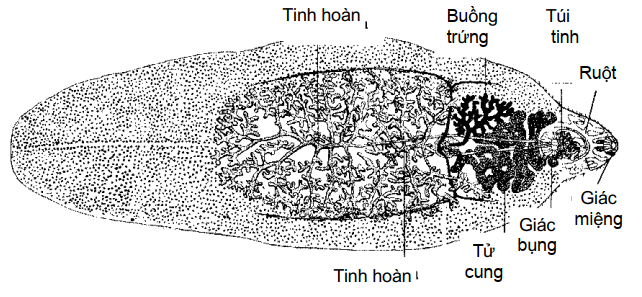
Sán lá gan lớn trưởng thành hình chiếc lá, thân dẹt và bờ mỏng, có kích thước 20 – 30 mm x 5 – 12 mm, màu trắng hồng hoặc xám đỏ, giác miệng nhỏ, kích thước 1mm, giác bụng to hơn, kích thước 1,6 mm lùi về phía trước thân. Thực quản ngắn, ống tiêu hoá khá dài, phân ra nhiều nhánh nhỏ. Tinh hoàn nằm sau buồng trứng và phân nhánh.
Hình 11.18: Hình thể sán lá gan lớn trưởng thành.
Trứng sán lá gan lớn có kích thước trung bình 140 x 80 µm (dao động 130 -150 µm x 60 – 90 µm, có khi tới 152 – 198 µm x 72 – 94 µm, trung bình 172,3 x 89,6 µm (Tomimura và Nishitani, 1976).
Đặc điểm sinh học.
Sinh lí:
Sán lá gan lớn lưỡng tính. Nói chung người không phải là vật chủ thích hợp của Fasciola. Phần lớn sán cư trú trong nhu mô gan và chết không vào trong đường mật. Một số sán vào kí sinh ở đường mật và đẻ trứng ở đó.
Sán non có thể di chuyển lạc chỗ và cư trú ở các cơ quan khác gây hiện tượng lạc chỗ. Sán lạc chỗ không bao giờ trưởng thành.
Vòng đời:
Sán trưởng thành đẻ trứng, trứng theo đường mật xuống ruột và ra ngoài theo phân. Trứng xuống nước, trứng sán lá gan lớn nở ra ấu trùng lông (miracidium), nhiệt độ thích hợp để trứng phát tiển thành miracidium là 15 – 25°C và mất 9 – 21 ngày.
Ấu trùng lông (miracidium) kí sinh ở vật chủ phụ 1 là ốc thuộc giống Limnea. Trong ốc ấu trùng phát triển qua giai đoạn nang bào tử, hai giai đoạn rê-đi, rồi hình thành ấu trùng đuôi (cercaria) mất khoảng 6-7 tuần ở 20 – 25°C (56 – 86 ngày ở 15°C; 48 – 51 ngày ở 20°C và 38 ngày ở 25°C). Cercaria rời khỏi ốc và bám vào các thực vật thủy sinh thích hợp để tạo nang ấu trùng (metacercaria) hoặc bơi tự do trong nước (khoảng 1 giờ). Vật chủ chính (người hoặc trâu bò…) ăn phải thực vật thủy sinh hoặc uống nước lã có ấu trùng này sẽ bị nhiễm sán lá gan lớn. Metacercaria vào vật chủ chính qua đường miệng, sau 1 giờ thoát kén và xuyên qua thành ruột, sau 2 giờ xuất hiện trong ổ bụng, qua màng Glisson vào gan, đến gan vào ngày thứ 6 sau khi thoát kén, sau đó chúng di hành đến kí sinh trong đường mật. Thời gian từ khi nhiễm đến khi xuất hiện trứng trong phân tùy thuộc vật chủ, ở cừu và trâu bò là 2 tháng (6 – 13 tuần), ở người là 3 – 4 tháng. Thời gian này còn phụ thuộc số lượng sán (sán càng nhiều thời gian trưởng thành càng dài). Tuổi thọ của sán lá gan lớn ở người từ 9 – 13,5 năm.
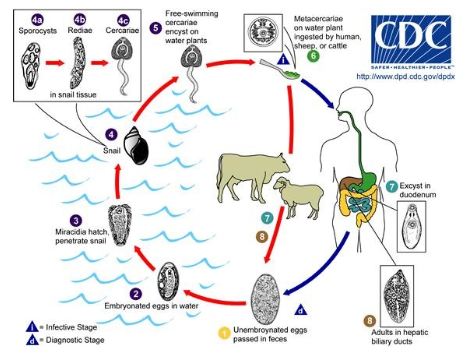
Hình 11.19: Vòng đời sán lá gan lớn
1.Trứng từ đường mật được đào thải ra ngoài theo phân.
2.Trứng rơi xuống môi trường nước;
3.Miracidium nở ra từ trứng.
4.Ốc trung gian truyền bệnh và ấu trùng sán phát triển trong ốc.
5.Cercaria rời khỏi ốc bơi trong nước;
6.Metacercaria trong thực vật thủy sinh.
7,8.Động vật ăn cỏ hoặc người ăn ấu trùng sán từ thực vật thủy sinh hoặc nước lã, ấu trùng vào dạ dày, xuyên qua thành ống tiêu hoá và ổ bụng rồi xuyên lên gan kí sinh trong đường mật.
Vị trí kí sinh: sán lá gan lớn chủ yếu kí sinh ở gan nhưng hay kí sinh lạc chỗ như: ở đường tiêu hoá, dưới da, ở tim, mạch máu phổi và màng phổi, ở ổ mắt, ở thành bụng, ở ruột thừa, ở tụy, ở lách, ở hạch bẹn, ở hạch cổ, ở cơ xương, ở mào tinh hoàn.
Vai trò gây bệnh.
Khi bị nhiễm sán lá gan lớn, người có tình trạng bệnh lí phụ thuộc số lượng sán nhiễm, thời gian mắc nhiễm, vị trí kí sinh và phản ứng của bệnh nhân.
Khi nang ấu trùng (metacercaria) xuyên qua thành ruột hoặc tá tràng gây xuất huyết và viêm, các tổn thương có thể gây triệu chứng không rõ rệt.
Sán chui vào cư trú ở tổ chức gan gây nên những thay đổi bệnh lí. Quá trình kí sinh trùng gây tiêu hủy các tổ chức gan lan rộng với các tổn thương chảy máu và phản ứng viêm, phản ứng miễn dịch. Sán cư trú đôi khi chết tạo ra tổ chức hoại tử và vùng gan tổn thương có thể để lại sẹo (Smithers, 1982). Sán có thể vào đường mật và ở đây chúng có thể sống vài năm gây viêm nhiễm dẫn tới xơ hoá, dày lên và giãn rộng, có thể chảy máu (Chen & Mott, 1990).
Biểu hiện triệu chứng bệnh lí khi sán kí sinh ở gan như: các triệu chứng lâm sàng chính xếp theo thứ tự thường gặp như: đau hạ sườn phải, sốt, sụt cân, ậm ạch khó tiêu, rối loạn tiêu hoá, đau thượng vị, sẩn ngứa.
Sán lạc chỗ như sán di chuyển ra ngoài gan (chui ra khớp gối, dưới da ngực, áp xe đại tràng, áp xe bụng chân…).
Đặc biệt các dấu hiệu cận lâm sàng quan trọng như ELISA (+) với kháng nguyên Fasciola gigantica, siêu âm gan có tổn thương âm hỗn hợp, hoặc tổn thương giả u hay áp xe gan trên chụp cắt lớp vi tính, bạch cầu ái toan tăng cao, một số tìm thấy trứng sán lá gan lớn trong phân.
Chẩn đoán.
Các biểu hiện lâm sàng thường gặp là sốt, đau bụng gan – mật, biểu hiện triệu chứng viêm đường mật, viêm gan thể u và có liên quan đến tiền sử ăn sống rau thủy sinh (cải soong và các loại khác).
Chẩn đoán xác định đối với sán lá gan lớn là xét nghiệm phân và phản ứng miễn dịch (kĩ thuật miễn dịch sử dụng cho tất cả các giai đoạn của bệnh nhưng tốt nhất là giai đoạn cấp). Ngoài ra có thể sử dụng một số chẩn đoán hỗ trợ như
X quang, siêu âm, chụp cắt lớp vi tính (CT scanner), chụp cộng hưởng từ (MRI) (Esteban và CS, 1998), xét nghiệm công thức máu (tăng bạch cầu ái toan).
Xét nghiệm phân tìm trứng sán lá gan là phương pháp chẩn đoán chính nhưng cần lưu ý mấy vấn đề sau:
Sán không trưởng thành (nói chung người không phải là vật chủ thích hợp) nên lúc này sán không đẻ và không tìm thấy trứng trong phân.
Giai đoạn cấp: giai đoạn mới nhiễm, các triệu trứng lâm sàng rõ nhưng chưa đủ thời gian để sán đẻ trứng nên xét nghiệm phân chưa thấy trứng, thường phải sau 3 – 4 tháng kể từ khi ăn phải ấu trùng.
Trứng đào thải thất thường: ở người sán lá gan lớn đẻ trứng và đào thải thất thường chưa biết rõ cơ chế. Song trứng có thể rất ít hoặc có khi không thấy trong một số mẫu phân theo các thời điểm khác nhau.
Sán lá gan lạc chỗ: sẽ không bao giờ có trứng trong phân.
Điều trị.
Nhiều loại thuốc có tác dụng điều trị sán lá gan lớn ở người như:
Emetine, dehydroemetine: liều 1mg/kg x 10 – 14 ngày.
Bithionol: liều 30 – 50 mg/kg/ngày, uống 20 – 30 ngày, cách nhật và chia 3 đợt.
Hexachloroparaxylol: liều 60mg/kg/ngày x 5 ngày hoặc 50 – 80mg/kg chia 3 lần uống trong 7 ngày liên tục.
Niclorofan: 2mg/kg/ngày chia 2 lần x 3 ngày hoặc 0,5mg/kg x 2 lần/ngày x 3 ngày.
Mebendazole: 1,5 g/ngày uống 13 – 28 ngày ít tác dụng với thể mãn tính, có thể uống mebendazole 50 mg/kg x 7 ngày.
Praziquantel: không tác dụng với Fasciola.
Triclabendazole: có tác dụng rất tốt với sán lá gan lớn cả cấp và mãn. Triclabendazole điều trị có kết quả cao và an toàn với liều duy nhất 10 – 20 mg/kg, chia 2 lần cách nhau 6 – 8 giờ sau bữa ăn. Có thể dùng liều duy nhất triclabendazole 10mg/kg hoặc 2 liều 10mg/kg/ngày khỏi 100% (Apt và CS, 1995).
Dịch tễ học và phòng chống.
Dịch tễ học:
Trên thế giới:
Sán lá gan lớn được Linne phát hiện và đặt tên năm 1758. Tuy vậy, ở châu Âu người ta đã xác định được bệnh sán lá gan lớn ở người xuất hiện cách đây 5000 – 5100 năm (Bouchet,1997; Aspock và CS,1999; Dittmar và Teegen, 2003). Chen và Mott (1990) đã nêu bật tầm quan trọng của bệnh sán lá gan lớn ở người đối với sức khoẻ cộng đồng và ghi nhận được 2.594 bệnh nhân ở 42 nước từ năm 1970 – 1990. Sán lá gan lớn được thông báo ở các nước châu Âu, châu Mĩ, châu Á, châu Phi và Châu Đại Dương.
Một số báo cáo cho thấy trên thế giới có 2,4 triệu (Rim và CS, 1994) thậm chí có 17 triệu người nhiễm sán lá gan lớn (Hopkins và CS, 1992). Hầu hết các nghiên cứu chỉ xác định số người nhiễm trong vùng. Ngoài rau thủy sinh, một số loài rau được tưới nước có ấu trùng cũng là nguồn lây bệnh.
Tại Việt Nam:
Fasciola gigantica ở Việt Nam được Codvelle và CS thông báo năm 1928.
Sán lá gan lớn F. gigantica ở trâu bò được xác định ở nhiều nơi như Cao Bằng, Hà Nội, Huế, Nha Trang…
Từ năm 1978, Đỗ Dương Thái và Trịnh Văn Thịnh thông báo có 2 trường hợp sán lá gan lớn ở người, trong đó một trường hợp áp xe bắp chân và một trường hợp nhiễm 700 sán ở trong gan gây tử vong.
Năm 1997 – 2000, Trần Vinh Hiển và Trần Thị Kim Dung thông báo có 500 trường hợp nhiễm sán lá gan lớn ở khu vực miền Nam bằng phản ứng miễn dịch. Trong đó chỉ có 14/ 285 bệnh nhân tìm thấy trứng sán trong phân. Trong số 393 bệnh nhân được biết rõ địa chỉ gồm 12 tỉnh: Khánh Hòa, Bình Định, Quảng Ngãi, Phú Yên, Đà Nẵng, Lâm Đồng, Đắc Lắc, Gia Lai, Bến Tre, Đồng Nai, Tây Ninh, Bà Rịa – Vũng Tàu, Thành phố Hồ Chí Minh.
Năm 2002 – 2004, Viện Sốt rét – KST – CT Trung ương, đã phát hiện bệnh nhân bị bệnh do sán lá gan lớn tại 17 tỉnh như: Bắc Giang, Bắc Ninh, Phú Thọ, Vĩnh Phúc, Hà Nội, Hà Tây, Thái Bình, Hải Dương, Hưng Yên, Quảng Ninh, Nam Định, Hà Nam, Thanh Hoá, Nghệ An, Hà Tĩnh, Quảng Bình và Quảng Trị.
Cho đến tháng 4/ 2005, Việt Nam đã phát hiện bệnh nhân sán lá gan lớn ở 30 tỉnh, thành phố.
Thành phần loài sán lá gan lớn ở Việt Nam:
Về thành phần loài, bằng phương pháp hình thái học:
Viện Sốt rét – KST- CT Trung ương năm 1993, đã xác định trên 2 sán thu thập ở người (phẫu thuật gan) tại Bệnh viện đa khoa Đà Nẵng là Fasciola gigantica.
Sán trưởng thành thu thập từ bệnh nhân (có sán kí sinh dưới da ngực) ở TP. Hồ Chí Minh cũng được xác định là Fasciola gigantica (Lê Thị Xuân, 2001).
Sán trưởng thành thu thập từ bệnh nhân (sán chui ra từ khớp gối) cũng được xác định là Fasciola gigantica (Nguyễn Văn Đề, 2003).
Từ năm 2001, ứng dụng phương pháp sinh học phân tử, việc xác định và giám định sán lá gan nói riêng và giun sán nói chung đã có nhiều thành tựu mới.
Bằng phương pháp sinh học phân tử: Lê Thanh Hoà, Đặng Tất Thế và CS (2001 – 2004) đã xác định sán lá gan lớn loài Fasciola gigantica ở người và gia súc tại Lạng Sơn, Bình Định, Lai Châu, Hà Nội, Nghệ An, Hoà Bình và TP. Hồ Chí Minh.
Qua đánh giá cho thấy sán lá gan lớn của Việt Nam có mức độ tương ứng phân tử rất cao với Fasciola gigantica, nhưng thấp hơn nhiều so với F. hepatica của thế giới.
Tuy nhiên, có hiện tượng đồng nhất một phần gen của các chủng F.gigantica Việt Nam với F.hepatica, trong khi F.gigantica của Hàn Quốc, Nhật
Bản, Indonesia không có, như vậy F.gigantica Việt Nam có dấu hiệu lai với F. hepatica.
Đặc biệt bằng sinh học phân tử, thẩm định sán lá gan lớn từ trứng trong phân bệnh nhân ở Nghệ An là loài F.gigantica và có lai giữa F.gigantica và F. hepatica (Nguyễn Văn Đề và Lê Thanh Hoà, 2003, 2004).
Phòng chống:
Nguyên tắc phòng chống sán lá gan lớn là cắt đứt các mắt xích trong vòng đời của sán. Nhưng biện pháp hữu hiệu nhất là phối hợp giáo dục truyền thông “không ăn sống rau thủy sinh” kết hợp với phát hiện bệnh nhân điều trị đặc hiệu.