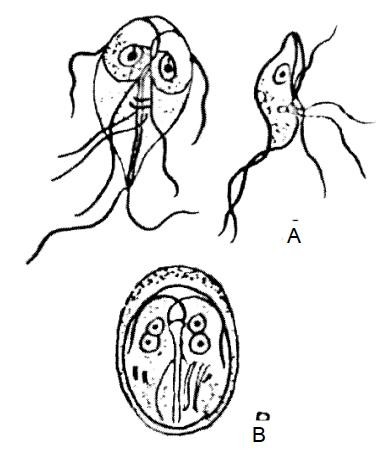
Trùng roi thìa có các tên như sau: Giardia intestinalis, Lamblia giardia, Lamblia intestinalis, Giardia duodenalis.
Trùng roi thìa do Lambl, người Tiệp Khắc (cũ) mô tả năm 1859. Đây là một loại trùng roi sống kí sinh ở ruột và gây bệnh cho người.
Đặc điểm hình thể.
Trùng roi thìa tồn tại ở thể hoạt động và thể kén
Thể hoạt động:
Quan sát chính diện chiều rộng mặt bụng thể hoạt động có hình quả lê bổ đôi theo chiều dọc. Nhìn nghiêng có hình giống như chiếc thìa: phía lưng gồ, bụng lõm. Mặt lõm dùng để bám vào niêm mạc ruột gọi là đĩa bám. Đuôi cong lên phía lưng. Kích thước chiều dài 9 – 21 µm, chiều ngang 5 – 15 µm, chiều dày 2 – 4 µm. Ở 1/3 trước có hai nhân đối xứng hai bên trục sống. Mỗi nhân có một trung thể lớn, tròn. Vỏ nhân rõ, giữa vỏ nhân và trung thể là khoảng trống, nên nhân giống như hai con mắt. Trùng roi thìa có 4 đôi roi, một đôi đi ra phía trước, một đôi ở giữa, một đôi ở bụng và một đôi ở đuôi. Có một trục sống đi dọc giữa thân. Thể cạnh gốc hình dấu phảy cắt ngang trục sống
Hình 5.1: Lamblia intestinalis.
A- Thể hoạt động; B- Thể kén
Thể kén:
Kén của trùng roi thìa hình trái xoan, vỏ dày có 2 lớp, kén có 2 hoặc 4 nhân. Kích thước chiều dài 10 – 14 µm, chiều rộng 7 – 9 µm
Đặc điểm sinh học.
Trùng roi thìa sống kí sinh trên bề mặt niêm mạc ruột non, tá tràng, đôi khi thấy ở đường dẫn mật, trong túi mật.
Trùng roi thìa hoạt động rất nhanh nhờ có 4 đôi roi, chúng luôn thay đổi vị trí, lúc bám vào niêm mạc ruột, lúc chuyển động.
Trùng roi thìa lấy chất dinh dưỡng ở ruột (dưỡng chấp) bằng hình thức thẩm thấu qua màng thân.
Trùng roi thìa sinh sản bằng cách phân đôi theo chiều dọc: nhân phân chia trước, rồi đĩa bám, thể gốc, thể cạnh gốc, trục sống và roi tiếp tục phân chia.
Một số thể hoạt động theo thức ăn xuống cuối ruột non và tới đại tràng, tại đây phân dần dần trở nên rắn, thể hoạt động biến thành thể kén, theo phân ra ngoại cảnh. Kén của trùng roi thìa ở ngoại cảnh qua đường tiêu hoá lại xâm nhập vào cơ thể con người, đến tá tràng xuất kén trở thành thể hoạt động, tiếp tục vòng đời kí sinh.
Vai trò y học.
Khi trùng roi thìa kí sinh ở đường tiêu hoá sẽ gây bệnh cho người. Tuy nhiên tùy theo số lượng trùng roi thìa và đặc điểm người bệnh mà có biểu hiện triệu chứng lâm sàng khác nhau.
Người trưởng thành bị nhiễm trùng roi thìa thường ít hoặc không có biểu hiện bệnh lí (khoảng 50% số trường hợp – theo Haas.J và Bucken E.W). Đây là nguồn bệnh nguy hiểm. Trẻ em bị nhiễm trùng roi thìa ít nhiều đều có biểu hiện bệnh lí.
Hình 5.2: Lamblia intestinalis kí sinh ở ruột.
Trùng roi thìa bám chặt vào niêm mạc ruột, luôn hoạt động, thay đổi vị trí nên thường xuyên kích thích các đầu mút thần kinh ở ruột. Hậu quả dẫn đến rối loạn tiết dịch, rối loạn nhu động ruột và dẫn đến viêm ruột.
Biểu hiện triệu chứng lâm sàng của bệnh thường thấy đau bụng, đi lỏng, đôi khi xen kẽ táo bón. Trường hợp nặng phân có nhầy máu.
Do viêm ruột, do số lượng trùng roi thìa rất lớn (hàng triệu trùng roi thìa trên 1 cm2 diện tích ruột nên phủ kín niêm mạc ruột) ngăn cản sự hấp thu các chất dinh dưỡng ở ruột (nhất là sự hấp thu mỡ, các vitamin A, D, E, K… hoà tan trong mỡ cần thiết cho sự phát triển hệ cơ xương ở cơ thể trẻ em). Hậu quả dẫn tới suy dinh dưỡng, còi cọc, gầy sút cân, đau bụng, đi lỏng có chu kì, phân có mỡ.
Các sản phẩm chuyển hoá của trùng roi thìa có tác dụng độc với thần kinh gây nên mất ngủ, biếng ăn ở trẻ em.
Đôi khi trùng roi thìa còn gây viêm đường dẫn mật và túi mật (hình 5.2).
Chẩn đoán.
Dựa vào triệu chứng lâm sàng: khó phân biệt với các bệnh khác, nhất là đối với trẻ em khi bị suy dinh dưỡng và còi xương.
Chẩn đoán kí sinh trùng học: xét nghiệm phân có thể dễ dàng phát hiện kén trùng roi thìa, đôi khi có thể thấy cả thể hoạt động, thường gặp trong phân lỏng còn phân đóng khuôn thường chỉ thấy kén. Xét nghiệm dịch tá tràng có thể phát hiện thể hoạt động.
Chẩn đoán huyết thanh miễn dịch: hiện nay đã áp dụng phương pháp ELISA đề chẩn đoán phát hiện kháng nguyên trùng roi thìa.
Chẩn đoán sinh học phân tử: một số labo sinh học phân tử đã áp dụng kĩ thuật PCR trong chẩn đoán trùng roi thìa.
Điều trị.
Thuốc đặc hiệu:
Quinacrin: tùy theo tuổi mỗi ngày dùng 0,01g/kg thể trọng, dùng trong 5 ngày. Quinacrin có độc tính cao và gây vàng da.
Metronidazol (flagyl): có tác dụng tốt, ít độc. Liều người lớn dùng 0,75g/24 giờ, trong 5 ngày. Liều trẻ em từ 5 – 15 tuổi dùng 0,5g/24 giờ, trong 5 ngày. Trẻ em dưới 5 tuổi, mỗi 24 giờ dùng 0,25g trong 5 ngày.
Điều trị toàn diện:
Bổ sung các loại vitamin A, D, E, K…
Đặc điểm dịch tễ học.
Nguồn bệnh:
Mầm bệnh là thể kén. Thể này sống dai ở ngoại cảnh. Trong phân, đất ẩm, kén sống được 3 tuần. Trong nước kén sống được 5 tuần.
Nguồn bệnh là người lành, người bệnh thải kén. Trùng roi thìa gặp ở hầu hết các nước trên thế giới. Ở nước ta tỉ lệ nhiễm trùng roi thìa ở trẻ em là 15%, ở người lớn từ 1 – 10% (Đỗ Dương Thái, 1973). Trong quân đội tỉ lệ nhiễm trùng roi thìa từ 1 – 2% (Vũ Văn Phong, 1979).
Đường lây:
Trùng roi thìa lây lan rất mạnh qua đường tiêu hoá. Kén trùng roi thìa theo thức ăn, nước uống, rau sống, qua bàn tay bẩn, đồ chơi vào cơ thể.
Người cảm thụ:
Mọi lứa tuổi và giới đều có thể bị nhiễm trùng roi thìa.
Phòng chống.
Phát hiện những người bị nhiễm trùng roi thìa (kể cả người bệnh, người lành mang trùng) để điều trị.
Vệ sinh ăn uống: thức ăn phải được bảo vệ không để ruồi, nhặng, gián và các loài côn trùng khác làm ô nhiễm thức ăn.
Giữ đồ chơi và bàn tay của trẻ em sạch sẽ, vì trẻ em hay mút tay và ngậm đồ chơi. Rửa tay trước khi ăn và sau khi đi vệ sinh.
Quản lí nguồn phân người đúng nguyên tắc vệ sinh và con người không được phóng uế bừa bãi.