Entamoeba histolytica không những gây bệnh ở đại tràng, mà còn gây bệnh ở ngoài đại tràng (gan, phổi, não, các phủ tạng khác), gọi chung là bệnh amíp. Nhưng Entamoeba histolytica gây bệnh lị ở đại tràng là phổ biến nên thường gọi là amíp lị.
Sơ lược lịch sử:
F.Loesch nhà bác học người Nga là người đầu tiên phát hiện amíp gây bệnh lị. Năm 1875, tại một bệnh viện Quân y ở Saint – Peterbung, Loesch quan sát phân của một bệnh nhân có hội chứng lị. Dưới kính hiển vi, Ông phát hiện thấy một loài đơn bào có chân giả chuyển động. Ông cho đó là nguyên nhân gây hội chứng lị và đặt tên là amíp Coli.
Để chứng minh, Loesch lấy phân bệnh nhân thụt vào trực tràng 4 con chó. Sau một thời gian, một con chó có phân lỏng và nhầy, trong phân cũng thấy amíp như ở bệnh nhân. Sau 18 ngày, Ông mổ chó quan sát thấy vết loét ở ruột, trong vết loét có amíp.
Khoảng 9 tháng sau, bệnh nhân bị bệnh lị tử vong có nguyên nhân do viêm màng phổi kết hợp. Kết quả mổ tử thi cũng cho thấy vết loét ở ruột già và thấy amíp lị trong vết loét. Do vậy, dự đoán của Loesch về tác nhân gây bệnh lị là hoàn toàn đúng.
Các phương pháp nghiên cứu của Ông cho tới nay vẫn còn giá trị để nghiên cứu các bệnh amíp như: quan sát lâm sàng, nghiên cứu hình thể, thực nghiệm trên động vật, giải phẫu bệnh học.
Tiếp sau công trình của Loesch, đã có nhiều công trình của các tác giả khác nghiên cứu về bệnh amíp lị. Đáng lưu ý là vào năm 1883, Koch đã phát hiện ra amíp trong áp xe gan của hai tử thi. Năm 1904, Kartulis tìm thấy amíp trong áp xe não. Schaudinn (1903) xác định amip có hai thể hoạt động: thể hoạt động không gây bệnh và thể hoạt động gây bệnh. Theo đề nghị của Schaudinn, amíp gây bệnh lị được mang tên Entamoeba histolytica (histo: mô, lytic: phân giải) để nói lên tính chất gây bệnh của amíp.
Đặc điểm hình thể.
Amíp lị (Entamoeba histolityca) tồn tại dưới các dạng: thể hoạt động và một số thể không hoạt động (thể trung gian, thể kén còn gọi là bào nang) (hình 4.1).
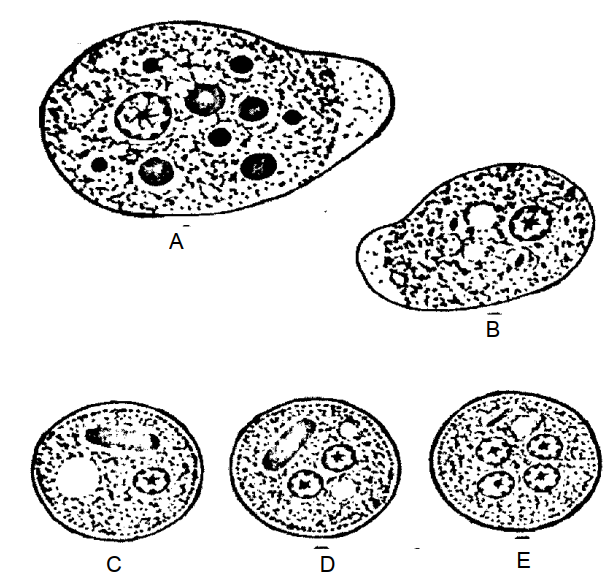
Hình 4.1: Entamoeba histolytica.
A-Forma magna; B- Forma minut, C,D,E- Forma cystica.
Thể hoạt động:
Thể hoạt động nhỏ không gây bệnh (forma minuta):
Thể này có kích thước trung bình 13 µm. Khó phân biệt lớp bào tương ngoài và lớp bào tương trong. Lớp bào tương trong có nhiều không bào chứa các mảnh thức ăn, vi khuẩn… nhưng không bao giờ có hồng cầu. Nhân nằm ở lớp bào tương trong, nhưng chỉ thấy khi amíp đã chết (rõ khi nhuộm tiêu bản). Nhân có vỏ nhân, trên vỏ có những hạt bắt màu, rải đều hoặc tập trung chỗ dày, chỗ mỏng như hình lưỡi liềm. Hạt nhân nằm chính giữa nhân. Kích thước của nhân: khoảng 2 – 3 µm.
Thể hoạt động nhỏ (forma minuta) hoạt động yếu, di chuyển chậm, khi di chuyển bào tương ngoài đùn ra như ngón tay (chân giả), tiếp theo bào tương trong đổ dồn về phía chân giả, như vậy amíp đã di chuyển. Thể hoạt động nhỏ này sống ở manh tràng, chỉ gặp trong phân lỏng, nát hoặc khi uống thuốc nhuận tràng, thuốc tẩy. Thể hoạt động nhỏ không gây bệnh.
Thể hoạt động lớn gây bệnh (forma magna):
Thể hoạt động lớn (forma magna) trong lòng ruột được hình thành từ thể hoạt động nhỏ. Thể hoạt động lớn có kích thước lớn, trung bình 30 µm. Có hai lớp bào tương trong và lớp bào tương ngoài phân biệt rõ ràng. Lớp bào tương trong thường có chứa hồng cầu do amíp ăn vào (số lượng hồng cầu có từ 1 – 2 hoặc hàng chục hồng cầu). Nhân của amíp chỉ thấy được khi nhuộm, đường kính khoảng 5 µm. Vỏ nhân có những hạt bắt màu như thể hoạt động nhỏ, hạt nhân ở chính giữa. Kích thước thể hoạt động lớn to nhỏ khác nhau tùy theo mức độ tiêu hoá, chúng hoạt động mạnh, chân giả phóng ra nhanh, đôi khi liên tục làm cho amíp như trườn đi một hướng. Thể này chỉ gặp trong phân bệnh nhân lị cấp tính (phân có nhầy máu).
Thể hoạt động lớn (forma magna) chết nhanh khi ra ngoài cơ thể người. Vì vậy khi xét nghiệm phân bệnh nhân lị cấp tính cần phải xem ngay mới thấy thể hoạt động lớn chuyển động.
Khi amíp tấn công vào mô: thành ruột và các phủ tạng (gan, phổi, não…) gây bệnh, thể hoạt động lớn còn gọi là thể hoạt động trong mô. Thể này có kích thước từ 20 – 25 µm, chuyển động nhanh. Chỉ gặp thể này trong mô các cơ quan (ở thành ruột, thành các ổ áp xe gan, áp xe phổi, áp xe não…).
Thể tiền kén (forma precystica):
Đây là thể trung gian giữa thể hoạt động nhỏ (forma minuta) và thể kén (forma cystica). Thân hình cầu không phân biệt được hai lớp bào tương, có một nhân, kích thước trung bình 13 µm. Thường gặp ở phân nhão, lỏng.
Thể kén (forma cystica):
Thể kén có hình cầu trong tiêu bản tươi không thấy được nhân, vì vậy khó phân biệt với kén của các đơn bào khác. Muốn phân biệt được phải làm tiêu bản nhuộm lugol. Kén có hai lớp vỏ, kích thước trung bình 12 µm. Khi kén mới hình thành có một nhân, sau đó có 2 rồi 4 nhân. Trong kén non (kén 1 hoặc 2 nhân) có tiểu thể chứa glycogen và đạm. Đây là thức ăn dự trữ của kén. Khi kén già (4 nhân) không thấy những tiểu thể này nữa. Chỉ có kén già mới có thể lây nhiễm cho người. Thể kén chỉ gặp trong phân đóng khuôn, phân rắn. Không gặp trong phân lỏng hoặc phân có nhầy, máu. Nếu có gặp, chỉ là kén non 1 hoặc 2 nhân.
Thể xuất kén (forma metacystica):
Là thể trung gian giữa thể kén (forma cystica) và thể hoạt động nhỏ (forma minuta), amíp phá vỡ vỏ kén chui ra ngoài hoạt động, có 4 nhân. Thể này ở trong lòng ruột và không hoạt động.
Đặc điểm sinh học.
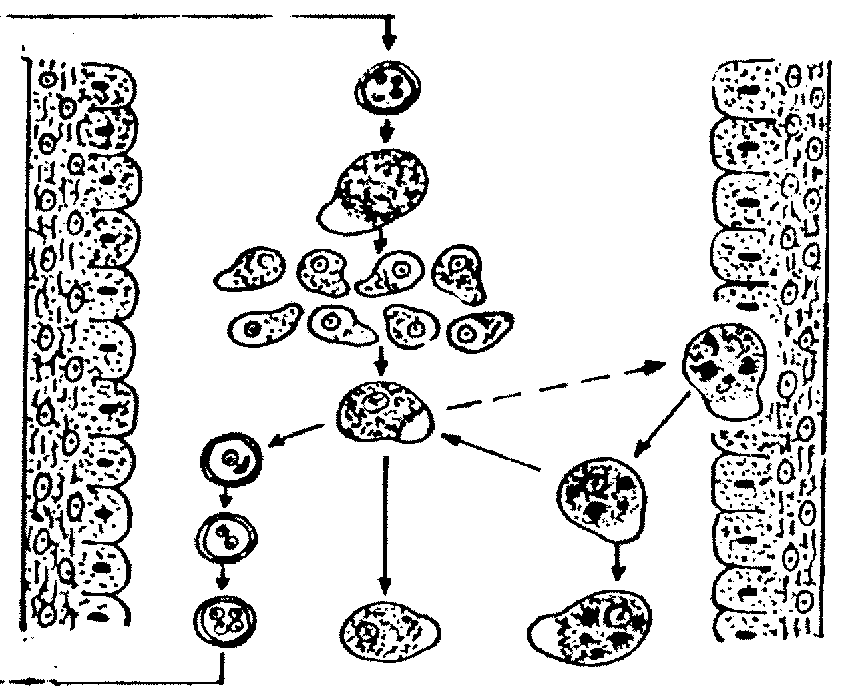
Vòng đời sống hội sinh của amíp lị:
Kén già của amíp lị từ ngoại cảnh vào đường tiêu hoá của người (theo thức ăn, nước uống…). Kén qua dạ dày, không có biến đổi gì đáng kể. Đến ruột non dưới tác động của dịch tiêu hoá, nhất là men trypsin, vỏ kén nứt ra và một amíp 4 nhân chui ra khỏi kén (thể xuất kén). Sau khi xuất kén, amíp theo thức ăn ở ruột non di chuyển xuống manh tràng, khi tới manh tràng thể xuất kén phân chia thành 8 amíp con (mỗi amip có 1 nhân). Ở manh tràng gặp những điều kiện thuận lợi (pH thích hợp, phân lỏng, nhiều mảnh thức ăn, có nhiều vi khuẩn cộng sinh….) amíp phát triển lớn lên, tiếp tục sinh sản thành nhiều amíp ở manh tràng. Ở đây amíp bám trên niêm mạc ruột, ăn chất nhầy, các mảnh thức ăn thừa, vi khuẩn, nấm… nhưng không gây thiệt hại gì cho người, đây là thể hoạt động nhỏ (forma minuta). Khi ruột hoạt động bình thường, một số amíp theo phân xuống đại tràng, khi phân dần dần rắn lại thì amíp cũng dần dần co lại, thải nước vứt bỏ thức ăn, hình thành lớp vỏ, thể kén được hình thành, theo phân ra ngoại cảnh. Nếu ruột hoạt động không bình thường, phân lỏng, amíp thể hoạt động nhỏ không thành thể kén mà theo phân ra ngoại cảnh.
Trường hợp người bình thường thải kén ra ngoại cảnh là hiện tượng người lành thải kén hay gọi là người lành mang trùng. Đây là nguồn bệnh nguy hiểm lây lan ra môi trường xung quanh (bản thân người thải kén cũng không biết mình là nguồn bệnh). Kén từ ngoại cảnh lại xâm nhập vào cơ thể người qua đường tiêu hoá, vòng đời hội sinh của amíp cứ như thế tiếp diễn (hình 4.2).
Hình 4.2: Vòng đời Entamoeba histolytica.
Amíp chuyển thành thể kí sinh gây bệnh:
Trong điều kiện bình thường (người khoẻ mạnh, thành ruột không bị tổn thương) amíp sống hội sinh ở manh tràng. Nhưng khi sức đề kháng của cơ thể giảm và thành ruột bị tổn thương vì một nguyên nhân nào đó như sau khi bị nhiễm trùng, nhiễm độc thức ăn, lị trực khuẩn, thương hàn… khi đó men do amíp tiết ra mới phát huy được tác dụng phá hủy lớp niêm mạc ruột và amíp mới chui sâu vào lớp dưới niêm mạc.
Ở đây amíp tiếp tục tiết men phá hủy mô, kích thích tế bào lát và tuyến Lieberkuhn tăng tiết chất nhầy, làm tổn thương mao mạch ruột, gây chảy máu, máu cục gây tắc nghẽn các mao mạch làm cho các tế bào xung quanh bị hoại tử, tế bào tuyến Lieberkuhn bị thoái hoá. Các vi khuẩn phối hợp phát triển làm thành các ổ áp xe dưới niêm mạc. Miệng ổ áp xe thường nhỏ, nhưng đáy lại rộng (giống như hình phễu lộn ngược).
Những ổ áp xe vỡ, mủ chảy ra, để lại những vết loét ở thành ruột. Nếu điều trị không kịp thời, những ổ áp xe mới được hình thành thông với nhau, tạo thành đường hầm dưới niêm mạc, lớp niêm mạc ở trên bị hoại tử bong ra thành những vết loét rộng.
Trong ổ loét do giàu chất dinh dưỡng, amíp lớn lên về kích thước, sinh sản nhanh. Đó chính là thể hoạt động lớn kí sinh gây bệnh – forma magna.
Vai trò y học của entamoeba histolytica.
Entamoeba histolytica thường gây bệnh lị ở đại tràng, nhưng cũng có thể gây bệnh ở ngoài đại tràng.
Entamoeba histolytica gây bệnh ở đại tràng:
Các vị trí của đại tràng hay gặp tổn thương do amíp theo thứ tự: manh tràng, đại tràng chậu hông, đại tràng lên, đại tràng xuống, trực tràng, đại tràng ngang, ruột thừa.
Tùy theo vị trí đại tràng bị tổn thương và mức độ của các vết loét mà tính chất, cường độ đau và các triệu chứng lâm sàng của bệnh amíp ở đại tràng cũng khác nhau. Thông thường lị cấp tính có hội chứng: đau bụng, đi ngoài ra nhầy máu và mót rặn (tenesmus).
Nếu tổn thương nhẹ và khu trú ở manh tràng thì triệu chứng chính là: đau vùng hố chậu phải, đi ngoài phân lỏng. Nếu trực tràng bị loét nhiều thì triệu chứng mót rặn đi ngoài có thể xảy ra nhiều lần không khác gì lị do trực khuẩn.
Diễn biến của bệnh amíp ở đại tràng:
Bệnh lị amíp cấp tính nếu không được điều trị kịp thời thì amíp sẽ tiếp tục phá huỷ mô làm cho vết loét sâu thêm tới lớp cơ rồi tới lớp thanh mạc, có thể dẫn tới thủng ruột. Những vết loét sâu rộng ở ruột do amíp lâu ngày có thể làm thành sẹo cứng, làm hẹp lòng ruột, và có thể làm rối loạn nhu động ruột.
Có những vết loét sâu, đáy rộng nhưng miệng nhỏ, miệng vết loét nhanh chóng liền sẹo nhưng ở dưới đáy vết loét vẫn tồn tại vì còn amíp, nên vết sẹo vẫn tiếp tục phát triển dày lên và tạo thành u gọi là u amíp. U amíp lành tính nhưng đôi khi có thể gây hẹp tắc ruột.
Có những trường hợp, bệnh lị do amíp không được điều trị, hoặc điều trị không đúng cách, nhưng các triệu chứng lâm sàng của bệnh cũng giảm. Những trường hợp này, amíp thể hoạt động lớn từ thành ruột quay trở lại lòng ruột thành thể hoạt động nhỏ, không gây bệnh (do quy luật bảo tồn của amíp). Bệnh nhân tưởng là khỏi, nhưng thực chất vẫn còn đủ điều kiện để bệnh amíp lị quay trở lại: do còn amíp ở ruột, những vết loét ở ruột chưa lành.
Đến lúc nào đó amíp lại chui vào thành ruột kí sinh, bệnh tái phát. Bệnh tái phát nhiều lần dễ trở thành mạn tính.
Bệnh lị amíp mạn tính có triệu chứng của viêm đaị tràng mạn: đi ngoài phân lỏng, táo xen kẽ, đau bụng (ở khung đại tràng), thỉnh thoảng có đợt tái phát cấp tính, phân lại có nhầy, máu.
Entamoeba histolytica gây bệnh ở ngoài đại tràng:
Entamoeba histolytica có thể gây áp xe ở nhiều cơ quan, tổ chức ở ngoài ruột. Trong đó áp xe gan là bệnh thường hay gặp.
Entamoeba histolytica gây áp xe gan:
Theo F.Blanc và F.Siguier (1949): ở Việt Nam, trong số 2.000 người mắc bệnh lị do amíp có tới 500 trường hợp biến chứng gan (25%). Theo dõi ở Bệnh viện Gia Định – Việt Nam trong 10 năm có 101 trường hợp bệnh gan do amíp, trong đó có 36 trường hợp viêm gan, 65 trường hợp áp xe gan do amíp (Vũ Đình Khang, 1980).
Bệnh gan do amíp thường thứ phát sau bệnh lị. Theo Clark có 51% người bị áp xe gan có tiền sử lị. Nhưng theo Stamm (1970) thấy có khoảng 50% người bị áp xe gan do amíp mà không có tiền sử lị, hoặc không thấy kén trong phân. Điều này cũng có thể giải thích là người bệnh có mắc bệnh lị nhưng nhẹ, người bệnh không để ý hoặc có thể amíp khi vào thành ruột rồi vào máu ngay và lên gan gây bệnh.
Đường xâm nhập vào gan của amíp, chủ yếu là từ thành ruột. Amíp chui vào các tĩnh mạch đã bị phân hủy rồi theo hệ thống tĩnh mạch về gan. Song amíp cũng có thể theo những con đường khác (thứ yếu): amíp qua màng bụng rồi về gan, hoặc trở về gan qua hệ thống bạch mạch. Áp xe gan do amíp có tỉ lệ tử vong cao, nếu không được chẩn đoán sớm và điều trị kịp thời bằng các thuốc đặc hiệu.
Entamoeba histolytica gây áp xe phổi: thường gặp sau áp xe gan; có áp xe phổi nguyên phát do amíp theo máu lên phổi gây bệnh; có áp xe phổi thứ phát sau áp xe gan, do mủ áp xe gan vỡ ra tràn qua cơ hoành và màng phổi rồi vào phổi.
Entamoeba histolytica gây áp xe não: hiếm gặp hơn, nhưng rất nguy hiểm.
Entamoeba histolytica gây áp xe da: có thể gặp áp xe ở xung quanh vùng hậu môn hoặc ở chỗ rò mủ thành ngực do áp xe gan.
Ngoài ra còn có thể gặp bệnh amíp ở các cơ quan khác như màng ngoài tim…
Chẩn đoán.
Để chẩn đoán bệnh do amíp gây ra ở đại tràng cũng như ngoài đại tràng, có thể dựa trên triệu chứng lâm sàng, xét nghiệm kí sinh trùng học, điều trị thử bằng thuốc đặc hiệu, chẩn đoán huyết thanh miễn dịch.
Giá trị chẩn đoán của từng phương pháp phụ thuộc vào vị trí gây bệnh của amíp và thời điểm chẩn đoán bệnh.
Dựa vào triệu chứng lâm sàng:
Triệu chứng lâm sàng của bệnh amíp lị cấp tính có hội chứng lị: đau bụng, mót rặn, đi ngoài phân có nhầy máu. Song rất khó phân biệt với hội chứng lị của bệnh lị trực khuẩn. Để chẩn đoán phân biệt hai bệnh này, cần phải dựa vào các đặc điểm sau:
|
Đặc điểm |
Amip lị |
Lị trực khuẩn |
|
Dịch tễ |
Bệnh phát lẻ tẻ |
Bệnh phát nhanh dễ thành dịch |
|
Khởi phát |
Từ từ |
Đột ngột, thời gian ủ bệnh ngắn (dưới 7 ngày) |
|
Tình trạng cơ thể |
Không có triệu chứng nhiễm độc, không sốt, hoặc sốt nhẹ |
Có triệu chứng nhiễm độc, thường có sốt |
|
Soi trực tràng |
Vết loét sâu, bờ thẳng đứng, mép ngoằn ngoèo, niêm mạc quanh vết loét bình thường |
Vết loét nông, rộng. Niêm mạc xung quanh vết loét xung huyết |
|
Biến chứng |
Viêm phúc mạc, ap xe phủ tạng nhất là gan, u amip ở đại tràng, dễ thành mạn tính |
Suy dinh dưỡng, viêm đa khớp |
|
Xét nghiệm phân |
Thể hoạt động ăn hồng cầu, tinh thể Charcot Leyden |
Vi khuẩn, hồng cầu và bạch cầu |
Bệnh ngoài đại tràng như bệnh áp xe gan, áp xe phổi, áp xe não hoặc bệnh ở các phủ tạng khác do E.histolytica gây ra, nói chung dựa vào triệu chứng lâm sàng rất khó chẩn đoán phân biệt với các nguyên nhân gây áp xe khác.
Triệu chứng lâm sàng của áp xe gan do Entamoeba histolytica: sốt cao, đau tức hạ sườn phải, gan xưng to, bạch cầu ái toan tăng cao. X quang thấy cơ hoành gồ cao. Chọc dò gan thấy mủ, mủ áp xe gan do Entamoeba histolytica điển hình có mầu sôcôla, nhưng cũng hay gặp mủ trắng, mủ xanh. Theo Lammont có 4 tiêu chuẩn để chẩn đoán áp xe gan do Entamoeba histolytica:
Gan to và đau (rung gan dương tính).
Điều trị bằng thuốc chống amíp có hiệu quả.
Công thức máu và chụp X quang có tính chất gợi ý.
Chọc dò gan có mủ màu sôcola.
Phương pháp kí sinh trùng học:
Để chẩn đoán bệnh amíp lị ở đại tràng bằng phương pháp kí sinh trùng học là chẩn đoán chính xác nhất. Chẩn đoán xác định bệnh amíp lị ở đại tràng là thấy được thể amíp ăn hồng cầu (forma magna) ở trong phân bệnh nhân. Cần phải xét nghiệm phân tươi ở chỗ có lẫn nhầy máu. Sau nhiều lần xét nghiệm không thấy amíp mới có thể kết luận là không phải hội chứng lị do Entamoeba histolytica.
Cần phân biệt thể hoạt động lớn (forma magna) với đại thực bào.
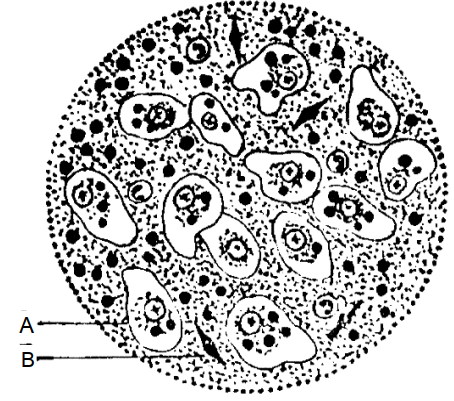
Đại thực bào không chuyển động được, còn Entamoeba histolytica có hoạt động bằng cách phóng chân giả. Phân của bệnh nhân lị cấp tính do Entamoeba histolytica thường có tinh thể Charcot Leyden (hình 4.3).
Hình 4.3: Phân bệnh nhân amíp lị.
A- Amip Forma magna;
B- Tinh thể Charcot Leyden.
Đối với bệnh gây ra do Entamoeba histolytica ở ngoài đại tràng, phương pháp kí sinh trùng học ít giá trị. Chỉ có thể tiến hành sau khi đã xử trí bằng phẫu thuật hoặc bằng giải phẫu thi thể, nhiều khi cũng không có kết quả. Vì vậy không giúp cho việc chẩn đoán và điều trị sớm.
Phương pháp điều trị thử bằng thuốc đặc hiệu:
Đây là một trong những phương pháp có giá trị chẩn đoán bệnh amíp, nhất là đối với bệnh amíp ngoài đại tràng, khi các phương pháp chẩn đoán khác gặp nhiều khó khăn.
Phương pháp huyết thanh miễn dịch:
Cho tới nay nhiều phương pháp huyết thanh miễn dịch đã được nghiên cứu và ứng dụng để chẩn đoán bệnh amíp, trong đó có phương pháp: điện di miễn dịch ngược chiều, ngưng kết hồng cầu gián tiếp, kháng thể huỳnh quang gián tiếp, phản ứng men (ELISA) đã được ứng dụng rộng rãi, vì có độ nhạy và độ đặc hiệu cao. Đối với các bệnh do Entamoeba histolytica gây ra ở ngoài đại tràng các phương pháp chẩn đoán miễn dịch đều cho kết quả dương tính cao, vì vậy được coi như tiêu chuẩn chẩn đoán bệnh. Đối với bệnh do Entamoeba histolytica gây ra ở đại tràng, kết quả chẩn đoán của các phương pháp huyết thanh miễn dịch bị hạn chế trong trường hợp bệnh mới mắc, hoặc bệnh nhẹ nên hiệu giá kháng thể trong huyết thanh bệnh nhân thấp.
Điều trị.
Nguyên tắc điều trị:
Dùng thuốc đặc hiệu.
Điều trị sớm.
Điều trị đủ liều.
Điều trị triệt để (xét nghiệm phân nhiều lần không còn kén amíp).
Điều trị kết hợp với kháng sinh để diệt vi khuẩn, loại trừ điều kiện thuận lợi cho amíp phát triển.
Điều trị:
Dưới đây là một số thuốc đã và đang được để điều trị amíp:
Các dẫn xuất của asen: thuốc có tác dụng đến các thể của amíp, nhưng thuốc gây nhiều tai biến như: dị ứng, sốt, đau bụng, đi lỏng, nhức đầu… những thuốc này chỉ dùng cho người lớn.
Stovarsol: có khả năng làm sạch kén ở bệnh nhân mạn tính.
Carbason: tác dụng với lị cấp tính, thuốc có tác dụng mạnh hơn stovarsol, nhưng đối với lị mạn tính tác dụng kém hơn.
Các dẫn chất của iot:
Các loại thuốc này diệt được các thể của amíp, thuốc ít độc vì không tích lũy trong cơ thể nên có thể dùng dài ngày điều trị bệnh nhân lị mạn tính. Tuy nhiên phản ứng phụ có thể xảy ra: đau bụng, đầy hơi, ỉa chảy…
Một số loại thuốc: yatren, mixiod, chiniofon, anayodin, quinoxyl.
Các dẫn chất của quinolein không có iot:
Những thuốc này có khả năng tích lũy ở gan, nên sử dụng để điều trị viêm gan, áp xe gan do Entamoeba histolytica có hiệu quả tốt.
Thuốc thuộc nhóm 4 aminoquinolein: chloroquin, amodiaquin…
Emetin:
Thuốc có tác dụng diệt amíp ở tổ chức, emetin được coi là thuốc đặc hiệu để điều trị bệnh lị cấp tính ở ruột và gan do Entamoeba histolytica. Nhưng emetin có độc lực cao, thường gây những thay đổi về tim, mạch, làm hạ huyết áp. Nếu dùng emetin liều cao có thể làm ngừng tim đột ngột.
Chế phẩm thường dùng: emetin chlohydrat.
Dehydroemetin:
So với emetin, dehydroemetin có nhiều ưu điểm:
Diệt amíp mạnh hơn.
Thuốc khuếch tán vào mô tốt hơn.
Tốc độ thải trừ nhanh hơn, ít tích lũy trong cơ thể nên có thể dùng liều cao kéo dài.
Độc tính thấp hơn.
Ngoài dạng tiêm, còn có thuốc viên, tiện sử dụng.
Biệt dược: dehydroemetin Roche (Pháp), mebadin (Anh), dametin (Đức).
Tác dụng phụ của dehydroemetin: buồn nôn, rối loạn tiêu hoá, nhịp tim nhanh, hạ huyết áp.
Metronidazol:
Tác dụng mạnh với các thể amíp ở ruột và ngoài ruột (ở gan, phổi, não…). Hiện nay, metronidazol được coi là một trong những thuốc đặc hiệu tốt nhất điều trị bệnh amíp.
Tác dụng phụ: buồn nôn, nôn, đau bụng, ỉa chảy, viêm miệng, giảm bạch cầu nhưng hồi phục. Tránh dùng cho phụ nữ có thai trong 3 tháng đầu.
Biệt dược: flagyl, klion, entizol, orvagil…
Liều dùng: Đối với áp xe gan và bệnh lị cấp tính do Entamoeba histolytica.
Người lớn: uống 9 viên 250mg trong 24 giờ, chia 3 lần, điều trị từ 7 – 10 ngày.
Trẻ em uống liều 30mg/kg thể trọng trong 24 giờ, chia 3 lần uống, điều trị từ 7 – 10 ngày.
5 – nitroimidazol:
Thuốc thế hệ hai của metronidazol là dẫn chất của 5 – nitroimidazol có thời gian bán hủy dài hơn nên có thể rút ngắn thời gian điều trị, đồng thời dung nạp cũng tốt hơn. Thuốc điều trị các thể amíp ở ruột cũng như ngoài ruột.
Biệt dược:
Secnidazol (flagentyl)
Người lớn dùng liều duy nhất 2g trong 24 giờ, chia 2 lần uống. Trẻ em: liều duy nhất 30 mg/kg thể trọng trong 24 giờ, chia 2 lần uống. Tinidazol (fasigyne)
Người lớn: 2g trong 24 giờ, điều trị từ 3 – 5 ngày.
Trẻ em: 30 – 50mg/kg thể trọng trong 24 giờ, điều trị 3 – 5 ngày.
Ornidazol (tibera)
Người lớn: 1,5g trong 24 giờ, điều trị từ 3 – 5 ngày.
Trẻ em: 30 – 50mg/kg thể trọng trong 24 giờ, điều trị 3 – 5 ngày.
Holanin:
Viên holanin có 0,05mg alcaloid của cây mộc hoa trắng.
Dùng halonin điều trị amip lị cấp tính, hay dùng phối hợp với thuốc chữa lị khác để điều trị amíp lị mạn tính và các thể lị ngoài đường ruột.
Liều lượng:
Người lớn: hai ngày đầu, mỗi ngày 4 – 6 viên, chia 2 lần uống, 4 ngày sau mỗi ngày 3 – 4 viên, chia 2 lần uống.
Trẻ em: 3 đến 5 tuổi: hai ngày đầu mỗi ngày từ 1 – 3 viên, hai ngày sau 1/2 – 1 viên. Không dùng cho trẻ em dưới 3 tuổi.
Các dược liệu thảo mộc:
Y học cổ truyền của Việt Nam đã sử dụng nhiều loại dược liệu thảo mộc để điều trị bệnh lị do amíp như: cây cỏ nhọ nồi, hoàng cầm, hoàng bá, hoàng liên, hoàng đằng, trắc bách diệp, cây cau, hoè hoa, kim ngân, nha đảm tử, khổ sâm, rau sam, mơ tam thể, cỏ sữa lá lớn, cỏ sữa lá nhỏ…
Trung Quốc đã chiết xuất từ nha đảm tử một alcaloid lấy tên là yanatren. Các thầy thuốc Việt Nam cũng đã sử dụng nha đảm tử điều trị bệnh amíp lị, thấy tác dụng đối với lị cấp là diệt thể hoạt động của amíp, nhưng rất ít tác dụng đối với thể kén.
Dịch tễ học và phòng chống.
Dịch tễ học:
Điều tra phát hiện người mang kén amíp lị rất cần để xác định tình hình dịch tễ học bệnh amíp trong một địa phương. Tuy nhiên số người mắc bệnh amíp bao giờ cũng thấp hơn số người mang kén. Do đặc điểm sinh học của amíp lị cơ bản là sống hội sinh, nên khi người nhiễm amíp lị không nhất thiết phát bệnh.
Amíp lị phân bố rộng khắp trên toàn thế giới, nhưng có nhiều ở vùng ôn đới và nhiệt đới, còn vùng khí hậu lạnh có rất ít. Mặt khác tỉ lệ nhiễm amíp lị còn phụ thuộc vào điều kiện kinh tế xã hội của mỗi quốc gia, mỗi vùng.
Tỉ lệ người có kén amíp ở Anh: 3%, Mĩ: 4,17%, Pháp: 5%, Trung Quốc: 20%, châu Phi: 20%.
Ở Việt Nam, mỗi giai đoạn thời gian và mỗi vùng cũng có tỉ lệ nhiễm amíp khác nhau ( Sài Gòn 25,7%, Hà Nội 15% – Deschiens, 1950; miền Bắc 2,82% – Đoàn Y tế Rumani, 1959; miền Bắc 2,9% – Đặng Văn Ngữ, 1960). Theo Vũ Văn Phong (1974): tỉ lệ mang kén amíp lị trong quân đội là 5%.
Nhìn chung tỉ lệ mang kén amíp lị cũng như bệnh amíp lị thường có tính quy luật của một vùng lưu hành: nơi nào có trình độ dân trí còn thấp, điều kiện vệ sinh chưa tốt thì tỉ lệ nhiễm thường cao.
Ngoài ra tỉ lệ nhiễm còn phụ thuộc vào vùng địa lí, vùng đồng bằng nhiễm cao hơn so vời vùng đồi, ở miền núi cao tỉ lệ nhiễm amíp là thấp nhất (Đỗ Dương Thái, 1986).
Nguồn bệnh:
Là những người thải kén amíp lị, gồm những đối tượng sau:
Người lành thải kén: những người này có amíp lị, thường xuyên thải kén theo phân, nhưng chưa bị bệnh bao giờ. Đây là nguồn bệnh nguy hiểm vì bản thân họ cũng không biết để điều trị và những người xung quanh cũng không để ý.
Người mắc bệnh lị cấp tính nhưng ở thời kì bệnh thoái lui (sắp khỏi) cũng có thể thải kén ra ngoài theo phân.
Người mắc bệnh lị mạn tính ở thời kì bệnh ổn định cũng thường xuyên thải kén ra ngoài. Trong một ngày, một người có thể thải từ 300 – 600 triệu kén amíp ra ngoài theo phân. Sự thải kén phụ thuộc vào điều kiện của ruột nên có khi kén thải ra liên tục nhiều ngày, nhưng cũng có ngày không thải kén.
Mầm bệnh là kén già (đã có bốn nhân):
Kén có sức chịu đựng cao với các yếu tố lí, hoá của ngoại cảnh cũng như với các hoá chất. ở nhiệt độ thích hợp 20 – 300C kén có thể tồn tại từ 9 – 10 ngày, ở nhiệt độ 400C kén sống được 30 phút, ở 650C kén sống được 5 phút, ở 800C kén chết ngay. Trong nước sạch kén sống được từ 4 – 30 ngày.
Trong cơ thể ruồi, nhặng kén sống được 3 – 10 ngày.
Các hoá chất như: dung dịch clo 1%, phocmôn 1% diệt kén sau 4 giờ, dung dịch thuốc tím thường để sát trùng (3/100.000) có thể diệt kén sau 30 phút, axit axetic 5% diệt kén sau 15 phút, dung dịch phèn chua 3/1.000 làm lắng kén trong vài giờ. Sức chịu đựng của thể hoạt động kém hơn, ở ngoại cảnh thể hoạt động dễ chết. Nếu xâm nhập vào cơ thể, thể hoạt động bị chết do tác động của dịch dạ dày.
Đường lây:
Kén nhiễm vào người qua đường tiêu hoá bằng nhiều cách:
Người ta vẫn cho rằng bệnh amíp lị là “bệnh của bàn tay bẩn”. Do chính bản thân người lành thải kén, có thể tự nhiễm cho mình hoặc người khoẻ mạnh sờ mó vào nơi có kén rồi đưa tay lên miệng.
Ăn rau sống, uống nước lã có kén amíp (nhiều nơi dùng phân tươi để bón rau).
Ăn phải thức ăn bị nhiễm kén (do bụi có kén hoặc do ruồi nhặng, gián đưa kén vào thức ăn không được che đậy).
Người cảm thụ:
Nói chung mọi lứa tuổi đều có thể bị mắc bệnh amíp lị, nhưng trẻ em dưới 5 tuổi ít bị mắc hơn. Theo Đỗ Dương Thái (1970): tỉ lệ bệnh nhiều nhất ở lứa tuổi 20 – 30 tuổi. Người đã mắc bệnh amíp lị rồi vẫn có thể nhiễm lại.
Phòng chống bệnh amíp.
Phòng tập thể:
Đối với người bệnh: người mắc bệnh amíp lị cấp tính hoặc mạn tính phải được điều trị triệt để, nghĩa là phải xét nghiệm phân tới khi không còn amíp (cả thể kén và các thể hoạt động…).
Chủ động kiểm tra phân để phát hiện những người lành thải kén và điều trị cho họ. Đặc biệt chú ý những người làm nghề nấu ăn, chế biến thực phẩm, bánh kẹo, cô nuôi dạy trẻ… cần có chế độ kiểm tra phân với những đối tượng kể trên (6 tháng/một lần).
Giải quyết tốt các vấn đề quản lí và sử dụng phân người: hố xí đúng quy cách hợp vệ sinh. Phải xử lí đúng quy cách nguồn phân trước khi đưa ra sử dụng trong nông nghiệp. Tuyệt đối không dùng phân tươi.
Quản lí nguồn nước: nước ăn, nước rửa cần phải hợp vệ sinh (qua lọc, đánh phèn, thuốc sát trùng…).
Chống ô nhiễm thức ăn: thức ăn phải được che đậy cẩn thận. Sử dụng các biện pháp diệt ruồi, gián, chuột… có hiệu lực. Phát động, duy trì các biện pháp vệ sinh tập thể, vệ sinh cá nhân. Tổ chức duy trì các chế độ nhúng bát đĩa vào nước sôi trước khi ăn.
Phòng cá nhân:
Không phóng uế bừa bãi.
Không uống nước chưa đun sôi, không ăn rau và quả sống nếu không đảm bảo vệ sinh, an toàn.
Rửa tay trước khi ăn và sau khi đi đại tiện.