Aspergillus có trên 100 loài, có mặt khắp nơi trên thế giới nhất là những vùng ẩm ướt, có khoảng trên 20 loài gây bệnh cho người, hay gặp nhất là A.fumigatus, ngoài ra còn có thể gặp A.flavus, A.niger, A.nidulans, A.terreus…
Bệnh do Aspergillus gây ra gọi là aspergillosis.
Đặc điểm sinh học.
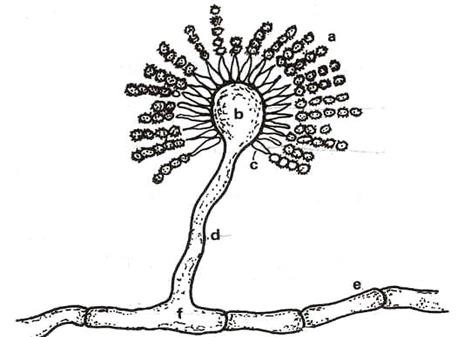
Aspergillus là nấm sợi, phần lớn sống hoại sinh trong đất, trên nhiều loại chất hữu cơ khác nhau, sinh ra rất nhiều bào tử, rụng định kì phát tán theo gió, do đó con người thường xuyên tiếp xúc với bào tử của nấm Aspergillus. Bộ phận sinh bào tử của Aspergillus có cấu trúc đặc biệt gồm đính bào đài mọc từ tế bào chân, ngọn đính bào đài, tiểu bào đài, trên tiểu bào đài sinh ra các bào tử có kích thước nhỏ (2 – 5 m), nhìn trông giống bông hoa cúc.
Hình : Aspergillus.
a)Bào tử đính, b) Ngọn đính bào đài, c) Tiểu bào đài,
d) Đính bào đài, e) Sợi nấm, f) Tế bào chân.
A.fumigatus là loại nấm ưa nhiệt độ cao, có thể phát triển tốt ở nhiệt độ cao tới 550C, thấy nhiều nhất ở những chất hữu cơ thối rữa, quá trình thối rữa làm tăng nhiệt độ thích hợp cho A.fumigatus phát triển. Có những loại nấm như A.restricus có thể phát triển ở độ ẩm thấp khi phần lớn các loại nấm sợi khác không phát triển được.
Vai trò y học.
Mặc dù con người thường xuyên tiếp xúc với bào tử của Aspergillus tuy nhiên chỉ có một số ít người mắc bệnh và những trường hợp bệnh nặng chỉ gặp ở người có suy giảm miễn dịch.
Đường xâm nhập chủ yếu là qua đường hô hấp, có thể nhiễm qua các tổn thương da như bỏng, trong khi phẫu thuật hoặc xây sát da, niêm mạc. Khi bào tử nấm xâm nhập qua đường hô hấp phần lớn bị hệ thống lông chuyển – niêm mạc (muco-ciliaires) thải ra hoặc bị đại thực bào phế nang sau đó là bạch cầu đa nhân trung tính thực bào và diệt. Nếu vượt qua được hàng rào bảo vệ nấm phát triển tốt ở nhiệt độ 370C.
Các yếu tố nguy cơ:
Nhiễm nhiều bào tử, vượt quá khả năng đề kháng của cơ thể: bệnh có tính chất nghề nghiệp, thường gặp ở công nhân nhà máy lông vũ, thợ giặt áo lông, công nhân cạo ống khói, tỉ lệ bệnh tăng lên sau khi sửa chữa các công trình xây dựng…
Suy giảm khả năng bảo vệ của cơ thể: thường liên quan đến chức năng các tế bào thực bào: tổn thương đại thực bào, bạch cầu đa nhân trung tính, sử dụng các thuốc độc tế bào, corticoid, suy giảm miễn dịch… Trên bệnh nhân nhiễm HIV bệnh do Aspergillus thường gặp ở giai đoạn muộn.
Các yếu tố tại chỗ: như tồn tại các hang sẵn có, giãn phế quản, sarcodioidos, các yếu tố ngoại sinh như đặt catheter, van tim nhân tạo…
Vai trò gây bệnh: Aspergillus có thể gây rất nhiều bệnh cho người và động vật. Nấm có thể gây độc (nhiễm độc tố nấm trong thức ăn ô nhiễm), gây bệnh (dị ứng, nấm phát triển tại chỗ không xâm nhập và bệnh nấm xâm nhập). Aspergillus chủ yếu gây bệnh ở phổi, đôi khi gây bệnh ở ngoài phổi
Bệnh ở phổi – phế quản (pulmonary aspergillosis):
Dị ứng do Aspergillus: có thể gặp hen ngoại sinh (extrinsic asthma), viêm phế nang dị ứng ngoại sinh (extrinsic allergic alveolitis), bệnh phổi phế quản dị ứng do Aspergillus (allergic bronchopulmonary aspergillosis – ABPA) hay là bệnh phổi tăng mẫn cảm (hypersensitivity pneumonitis). Biểu hiện lâm sàng của ABPA có thể có hen, thâm nhiễm phổi từng đợt hoặc liên tục, tăng bạch cầu ái toan ngoại vi, test da với kháng nguyên Aspergillus dương tính, phản ứng kết tủa phát hiện kháng thể với Aspergillus dương tính, tăng IgE toàn bộ và IgE đặc hiệu với Aspergillus. Bệnh nhân thường ho đó đờm nút (plug) và tiền sử viêm phế quản mãn. Triệu chứng có thể nhẹ, thoáng qua nhưng cũng có thể tái phát nhiều lần, tiến triển tới giãn phế quản, xơ hoá phổi.
Bướu nấm (fungus ball): xuất hiện trên người sẵn có hang ở phổi (thường là hang lao hay sarcoidosis). Nấm chỉ phát triển trong hang thành một khối, không xâm nhập thành hang. Biểu hiện lâm sàng thường có ho ra đờm lẫn máu, kháng thể kháng Aspergillus dương tính. Tuy nhiên nhiều trường hợp không có triệu chứng và phát hiện tình cờ khi chụp X quang phổi. Tiến triển có thể tự khỏi (7 – 10%) tạo thành các ổ canxi hoá, có thể ổn định (25%), có thể gây ra những biến chứng như ho ra máu, đôi khi ho ra máu nhiều, đột ngột có thể tử vong, gây viêm phổi phế quản cấp – mãn gây suy hô hấp. Hiếm gặp nấm từ bướu lan toả đến các cơ quan khác.
Thể xâm nhập cấp tính: thường gặp ở người giảm bạch cầu kéo dài đặc biệt ở bệnh nhân bạch cầu cấp hoặc người nhận tủy ghép, đang sử dụng corticosteroid, thuốc độc tế bào, mức độ thấp hơn là bệnh nhân AIDS hoặc bệnh viêm u hạt mãn tính. Biểu hiện lâm sàng có thể giống viêm phổi cấp do vi khuẩn như sốt, ho, đau ngực, viêm phổi phế quản hoại tử hoặc xuất huyết. X quang thường không đặc hiệu, phản ứng huyết thanh thường âm tính, đây là biểu hiện hay gặp nhất của aspergillosis ở người suy giảm miễn dịch. Nấm có thể xâm nhập mạch máu, gây nhồi máu các mô ở xa, lan tràn đến các cơ quan như gan, dạ dày, tim… Bệnh nhân có thể tử vong sau vài tuần nếu tình trạng suy giảm miễn dịch không được cải thiện.
Thể hoại tử mạn tính: nhiễm trùng thầm lặng, tiến triển chậm, bán xâm nhập “semi-invasive” ở người suy giảm miễn dịch nhẹ, hay gặp nhất ở bệnh nhân có tiền sử bệnh phổi. Đái đường, điều trị bệnh sarcoidosis với glucocorticoids liều thấp là những yếu tố thuận lợi khác. Biểu hiện lâm sàng thường gặp là sốt, ho khan hoặc có đờm, phản ứng miễn dịch có thể dương tính.
Bệnh ở ngoài phổi:
Bệnh ở xoang: bướu nấm ở xoang chủ yếu ở người khoẻ mạnh, yếu tố thuận lợi là viêm xoang mãn tính, xoang không dẫn lưu được, nhiều nhầy. Thể xâm nhập thường ở bệnh nhân suy giảm miễn dịch, bệnh nhân sốt, viêm mũi, các triệu chứng nấm xâm nhập ổ mắt (orbit).
Bệnh ở mắt: nấm có thể gây viêm giác mạc, thường xâm nhập sau khi bị xước giác mạc. Nông dân bị lá lúa, rơm, rạ quệt vào mắt hoặc bụi làm xước giác mạc, mang theo Aspergillus gây viêm giác mạc.
Tai: nấm có thể gây viêm ống tai ngoài, tác nhân thường gặp là A.niger. – Bệnh ở da: thường gặp ở bệnh nhân bị bỏng rộng, sâu, người bị chàm có loét rộng, mạn tính. Những vùng da bị hoại tử tạo môi trường thích hợp cho nấm phát triển. Aspergillus nhiễm vào vùng tổn thương, sợi nấm tiến dần đến vùng hoại tử và có thể lan tràn theo đường máu.
Chẩn đoán.
Xét nghiệm trực tiếp: đờm, dịch dẫn lưu, dịch rửa phế quản soi trong dung dịch KOH thấy sợi nấm, đôi khi thấy bào đài, tiểu bào đài và bào tử.
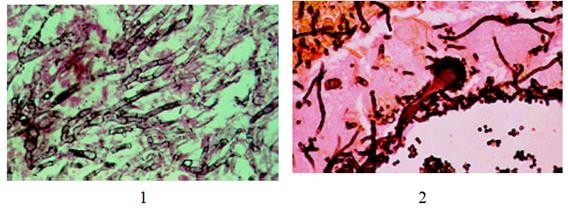
Giải phẫu bệnh: mô sinh thiết nhuộm hemotoxylin, gomori methnamine silver (GMS), periodic acid schiff (PAS)… thấy các sợi nấm chia nhánh thành hai, tạo góc 450, đường kính 2 – 5 µm, đôi khi thấy các tế bào tròn hoặc oval ở đầu hoặc giữa sợi nấm, có thể đứng đơn độc, kích thước 4 – 10 µm do các bào tử nấm phồng lên, có thể thấy bào đài, tiểu bào đài…
Hình : Aspergillus trong tiêu bản giải phẫu bệnh.
1.Các sợi nấm ngắn, phân nhánh tạo góc 450, 2. Bào đài.
Nuôi cấy: nấm nhạy cảm cycloheximid, phát triển tốt trên môi trường Sabouraud. Phần lớn nấm gây bệnh phát triển tốt ở nhiệt độ 30 – 370C, nấm mọc nhanh, sau 2 – 3 ngày đã thấy khuẩn lạc, khuẩn lạc có thể màu trắng, vàng, vàng nâu, xanh, đen tùy loài. Môi trường chuẩn để định loại Aspergillus là Czapek và malt extract agar. Do Aspergillus có nhiều ở môi trường nên nuôi cấy chỉ có ý nghĩa khi thấy nhiều nấm từ một mẫu bệnh phẩm hoặc cùng một loài nấm từ nhiều bệnh phẩm khác nhau, từ những bệnh phẩm vô trùng như máu, dịch não tủy, các bệnh phẩm như sinh thiết chọc hút xuyên thành ngực, nội soi ống mềm, dịch rửa phế quản… Có thể nuôi cấy nấm ở hai nhiệt độ khác nhau (nhiệt độ phòng và 370C) để phân biệt nấm Aspergillus kí sinh và hoại sinh do bị nhiễm từ môi trường (Aspergillus hoại sinh phát triển nhanh hơn ở nhiệt độ phòng, ngược lại nấm kí sinh sẽ phát triển nhanh hơn ở nhiệt độ 370C).
Chẩn đoán miễn dịch:
Tiêm trong da dị nguyên aspergilline chẩn đoán các trường hợp dị ứng.
Phát hiện kháng thể: kĩ thuật miễn dịch khuếch tán, miễn dịch điện di có giá trị trong chẩn đoán thể bệnh dị ứng, bướu nấm, trong thể lan toả thường âm tính.
Phát hiện kháng nguyên: thường áp dụng với các thể xâm nhập, thường phát hiện galactomannan bằng miễn dịch men, miễn dịch phóng xạ, ngưng kết latex, hiện nay có test Platelia Aspergillus (sandwich ELISA) khá nhậy (có thể phát hiện 0,5 – 1 ng/ml huyết tương).
Điều trị.
Thể dị ứng: điều trị như điều trị hen.
Bướu nấm: phẫu thuật nếu điều kiện bệnh nhân cho phép, thường chống chỉ định do bệnh phổi cũ, thuốc không có tác dụng.
Nấm xâm nhập: nấm đáp ứng với thuốc kém. Có thể dùng amphotericin B phối hợp flucytosine hoặc rifampicin, nhóm azole có thể dùng itraconazole. Hiện nay đang hy vọng vào các thuốc mới như voriconazole, caspofungin có tác dụng tốt với Aspergillus.
Dịch tễ học và phòng chống.
Khắc phục các yếu tố thuận lợi để nấm phát triển, vệ sinh môi trường, khắc phục độ ẩm, chống bụi… Điều trị các bệnh nội khoa, tránh lạm dụng kháng sinh, corticoid… Hiện nay một số tác giả sử dụng fluconazole hay amphotericin B phòng cho các bệnh nhân có yếu tố nguy cơ.