Đặc điểm sinh học.
Candida là nấm men, kích thước 2 – 5 µm, hình tròn hoặc bầu dục.
Candida thường sống hoại sinh trong đường tiêu hoá của người và động vật, trong âm đạo… Ở người bình thường khoẻ mạnh tìm thấy Candida trong miệng 30%, ruột 38%, âm đạo 39%, phế quản 17%… Trong số các loài phân lập được hay gặp nhất là C.albicans, có thể gặp các loài khác như C.tropicalis, C.parapsilopsis, C.glabrata… Trên da ít gặp C.albicans, hay gặp các loại Candida khác. Ở ngoại cảnh ít khi phân lập được C.albicans, có thể gặp ở đất, nước… bị ô nhiễm các chất thải từ người hoặc động vật. C.tropicalis, C.parapsilopsis, C.glabrata,
C.krusei, C.guilliermondii… thường phát hiện được trong môi trường tự nhiên (đất, nước, thực vật) hoặc trong thức ăn, đồ uống…
Trong trạng thái hoại sinh, số lượng tế bào nấm rất ít, thường chỉ xét nghiệm thấy một hai tế bào hạt men nảy búp, nấm giữ thế cân bằng với các loại vi sinh vật hội sinh khác. Trong một số điều kiện nhất định, nấm Candida chuyển sang trạng thái kí sinh gây bệnh, số lượng tế bào tăng lên nhiều, xuất hiện những sợi tơ nấm giả cho phép nấm len lỏi giữa những tế bào và xâm nhập sâu hơn vào cơ thể.
Loài gây bệnh hay gặp nhất là C.albicans.
Vai trò y học.
Candida có thể gây bệnh ở bất kì cơ quan và tổ chức nào của cơ thể nhưng phổ biến nhất là da và niêm mạc. Bệnh do Candida gây ra có thể cấp tính, bán cấp hoặc mãn tính. Nấm gây bệnh khi có yếu tố thuận lợi.
Các yếu tố thuận lợi:
Yếu tố sinh lí: trẻ sơ sinh, người già, phụ nữ có thai…
Yếu tố nghề nghiệp: những người thường xuyên tiếp xúc với nước như bán trái cây, bán cá, làm bếp trong nhà hàng… dễ bị viêm da, viêm móng, quanh móng do Candida.
Yếu tố bệnh lý: đái đường, suy dinh dưỡng, ung thư, bệnh máu ác tính, nhiễm HIV/AIDS, suy giảm miễn dịch…
Thuốc: dùng kháng sinh phổ rộng kéo dài diệt hết các vi khuẩn, phá vỡ thế cân bằng sinh thái tại chỗ, tạo điều kiện cho nấm phát triển. Thuốc corticoid, thuốc ức chế miễn dịch làm giảm sức đề kháng của cơ thể
Khả năng gây bệnh:
Bệnh ở niêm mạc:
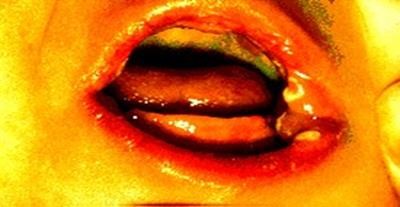
Tưa lưỡi (thrush):
Hiếm gặp ở người khoẻ mạnh, có thể gặp ở trẻ sơ sinh (5%) hoặc người già (10%), bệnh thường liên quan tới suy giảm miễn dịch nặng do đái đường, bệnh bạch cầu cấp, u lympho ác tính, ung thư, giảm bạch cầu hạt, ở người nhiễm HIV bệnh là một dấu hiệu chỉ điểm của AIDS. Việc sử dụng kháng sinh phổ rộng, corticosteroids, thuốc độc tế bào, điều trị xạ trị cũng là những yếu tố thuận lợi.
Niêm mạc miệng viêm đỏ, khô, lưỡi bóng hoặc có gai, trên đó xuất hiện những điểm trắng, các điểm lớn dần và hợp với nhau thành những mảng trắng, mảng thường mềm, dễ bóc. Mảng thường xuất hiện ở lưỡi, lợi, vòm miệng hoặc hầu, bệnh nhân không có cảm giác khó chịu gì hoặc cảm giác bỏng, khô miệng, mất cảm giác ngon miệng hoặc đau khi nuốt.
Chốc mép (angular cheilitis – perleche):
Mép, môi bị trợt, đáy tổn thương màu hồng, có thể đóng vảy, mở miệng khó, đau, thường liên quan tới tình trạng bệnh lí trong miệng.
Hình 19.1: Bệnh do Candida ở miệng trẻ sơ sinh.
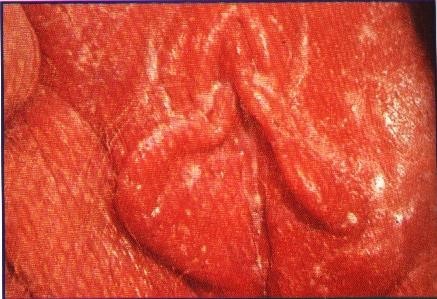
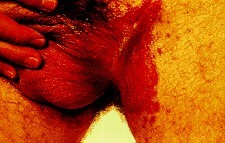
Viêm âm hộ, âm đạo và viêm bao quy đầu (vulvovaginal candidiasis and balanitis):
Viêm âm hộ, âm đạo do Candida rất hay gặp, thường liên quan với sử dụng kháng sinh phổ rộng, có thai 3 tháng cuối, pH âm đạo thấp và đái đường. Hoạt động tình dục mạnh hoặc dùng thuốc tránh thai cũng có thể là yếu tố nguy cơ. Bệnh nhân thấy ngứa âm hộ, cảm giác bỏng, giao hợp đau. Khám thấy niêm mạc viêm đỏ, có mảng trắng, dịch tiết như sữa đông. Bệnh có thể lan tới đáy chậu, âm hộ hoặc bẹn.
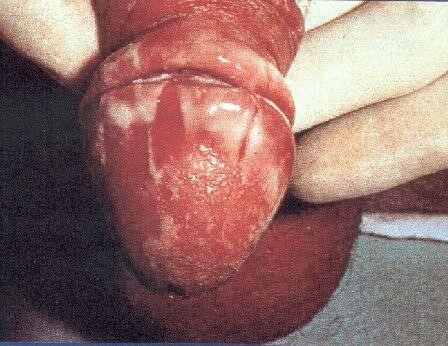
Hình 19.2: Viêm âm hộ, âm đạo và viêm bao quy đầu do Candida.
Viêm qui đầu (balanitis): thường liên quan tới đái đường, người không cắt bao qui đầu, vệ sinh kém cũng là một yếu tố thuận lợi. Bệnh nhân thấy ngứa, niêm mạc không loét, nếp giữa qui đầu vào bao qui đầu có các mảng trắng. Từ viêm bao qui đầu có thể gây viêm niệu đạo. Bệnh nhân thấy ngứa lỗ sáo, đau khi đi tiểu, nước tiểu chứa những dây tơ nhầy và mủ.
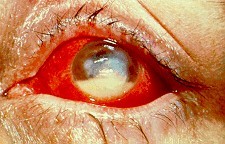
Hình 19.3: Viêm giác mạc do Candida.
Viêm giác mạc:
Candida có thể gây viêm giác mạc ở những người nhỏ thuốc corticoid kéo dài, bị xước giác mạc. Viêm màng tiếp hợp, có chất tiết như pho mát ở tuyến lệ, loét giác mạc.
Bệnh ở da và cơ quan phụ cận:
Hăm (loét kẽ – intertriginous candidiasis):
Hay gặp ở vùng da luôn ẩm ướt, tăng nhiệt độ, cọ sát hoặc bị dầm nước nhiều, ở những người béo, đái đường hoặc dùng kháng sinh phổ rộng… Thường ở các nếp kẽ như nách, háng, nếp gấp dưới vú, kẽ liên ngón, rốn… Da bị viêm thành mảng, xuất hiện ban dát đỏ rỉ nước vàng, ngứa với nhiều tổn thương vệ tinh xung quanh.
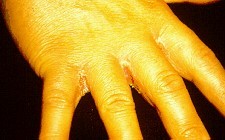
Hình 19.4: Hăm do Candida ở kẽ ngón tay và bẹn.
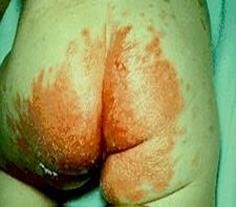
Viêm da do tã lót (diaper candidiasis):
Hay gặp ở trẻ em ở những vùng da mặc tã ẩm ướt và bị kích thích do ammoniac khi thay tã không thường xuyên. Biểu hiện lâm sàng gồm trợt loét đỏ, có những nốt mụn mủ vệ tinh.
Viêm móng và quanh móng (Paronychia):
Thường gặp ở người tay luôn bị ẩm ướt, đặc biệt là ngâm trong dung dịch đường hoặc tiếp xúc flour, làm ướt móng và biểu bì.
Da quanh móng sưng đỏ, đau, thành gờ quanh móng, có khi chảy mủ. Móng dần dần trở nên đục, lồi lõm, biến dạng.
Bệnh da mãn tính do Candida:
Là tình trạng bệnh mãn tính của da,
móng và niêm mạc, xuất hiện ở bệnh nhân có ở mông. rối loạn miễn dịch tế bào, thiếu hụt chức năng bạch cầu hoặc rối loạn nội tiết như nhược giáp, Addison, đái đường, rối loạn chức năng tuyến giáp và bệnh tự miễn đa tuyến (polyglandular autoimmune disease).
Hình 19.5: Viêm da do tã lót
Bệnh gặp ở trẻ em, thường do C.albicans. U hạt do Candida (granuloma) là một thể khu trú nặng, đặc trưng là những tổn thương u hạt tăng dày sừng (hyperkeratic granulomatous).
Bệnh ở nội tạng:
Viêm thực quản: thường gặp ở bệnh nhân AIDS, suy giảm miễn dịch nặng, điều trị bệnh ung thư, thường kèm nhiễm Candida ở miệng. Viêm thực quản có thể dẫn tới nhiễm trùng huyết hay bệnh lan toả. Bệnh nhân thấy đau, cảm giác bỏng cháy sau xương ức, nuốt đau, buồn nôn và nôn, nội soi thực quản thấy niêm mạc viêm đỏ và có các mảng trắng.
Bệnh ở dạ dày – ruột: trên bệnh nhân bạch cầu cấp hoặc bệnh máu ác tính có thể có nhiều ổ loét ở dạ dày, tá tràng, ruột, thủng ruột có thể dẫn tới viêm phúc mạc, có thể lan theo đường máu tới gan, các cơ quan khác. Sự phát triển và xâm nhập của nấm ở dạ dày hoặc niêm mạc ruột thường dẫn tới thải rất nhiều nấm ở phân, có thể phát hiện được ở phân.
Viêm phúc mạc: nấm xâm nhập theo catheter dùng trong thẩm phân phúc mạc hoặc thủng dạ dày – ruột do loét, viêm đại tràng, phẫu thuật hoặc u trong ổ bụng. Bệnh thường giới hạn ở vùng bụng trừ khi bệnh nhân có suy giảm miễn dịch nặng.
Bệnh ở phổi: có thể mắc phải do lan tràn đường máu, gây viêm phổi lan toả, hoặc lan theo đường phế quản ở bệnh nhân viêm thực quản.
Bệnh ở hệ tiết niệu: Candida niệu có thể xuất hiện thoáng qua, không triệu chứng ở người điều trị kháng sinh hay corticoid. Phần lớn nhiễm trùng đường tiết niệu dưới và hay gặp ở phụ nữ. Viêm thận – bể thận (pyelonephritis) có thể do lan tràn đường máu hoặc viêm ngược dòng.
Viêm màng não: hiếm gặp, chủ yếu ở trẻ sơ sinh thiếu cân, nhiễm nấm máu, bệnh nhân bệnh máu ác tính, biến chứng phẫu thuật thần kinh.
Bệnh ở gan – lách: xuất hiện ở bệnh nhân giảm bạch cầu hạt nặng, bạch cầu cấp. Bệnh nhân sốt, gan lách to, tăng phosphatases kiềm. Mô bệnh học thấy hoại tử hoặc apxe có rất nhiều sợi giả ở gan, lách. Tuy nhiên, cấy máu và cấy tổ chức sinh thiết thường âm tính.
Viêm tim: thường gặp nhất là viêm màng trong tim. Các yếu tố nguy cơ như bệnh van tim sẵn có, dùng catheter tĩnh mạch, thuốc kháng sinh, lạm dụng thuốc tĩnh mạch, phẫu thuật tim, van tim nhân tạo. Triệu chứng lâm sàng có sốt, tim có tiếng thổi, suy tim ứ huyết, thiếu máu, gan lách to. Cấy máu thường dương tính. – Viêm xương – khớp: viêm khớp có thể là biến chứng muộn của Candida máu. Thường bị ở khớp giả, khớp bị thấp do lan tràn đường máu hay những thủ thuật tiêm corticoid vào khớp.
Nhiễm nấm máu (Candida septicemia) và lan tràn (disseminated candidiasis): Nhiễm nấm máu có thể có hoặc không có tổn thương nội tạng, lan tràn đường máu có thể đến nhiều cơ quan, xuất hiện nhiều ổ apxe nhỏ. Nhiễm nấm máu do Candida chiếm tới 15% các nhiễm trùng máu ở bệnh viện. Cần phải nghi ngờ khi bệnh nhân giảm bạch cầu có sốt không đáp ứng với kháng sinh. Cấy máu thường âm tính ngay cả khi bệnh nhân tử vong do bệnh Candida hệ thống. Cần tìm ở những ổ nghi ngờ như khớp, phúc mạc, dịch não tủy, gan, phổi.
Dị ứng do Candida: các chất chuyển hoá của Candida có thể gây dị ứng cho bệnh nhân. Biểu hiện ở da gồm các tổn thương dạng chàm, tổ đỉa, mề đay hoặc đỏ da dị ứng, ở hệ hô hấp có thể có hen. Tuy nhiên việc chứng minh nguyên nhân do nấm thường khó khăn.
Chẩn đoán.
Xét nghiệm trực tiếp: bệnh phẩm da, móng soi trong KOH và mực Parker hoặc nhuộm calcofluor white; dịch tiết hoặc dịch cơ thể cần li tâm soi cặn trong KOH và mực Parker, nhuộm calcofluor white hoặc gram.
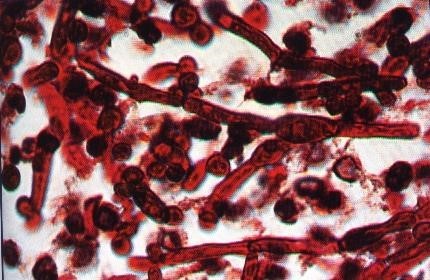
Mô bệnh học: mô sinh thiết nhuộm PAS, GMS hoặc Gram. Nhuộm HE thường không phát hiện được nấm. Phát hiện tế bào nấm men, nẩy búp, có sợi nấm giả, sợi giả thường nhầm sợi của Aspergillus nếu không có tế bào men nẩy búp.
Hình 19.6: Tiêu bản giải phẫu bệnh thấy tế bào men và sợi tơ nấm giả.
Kết quả: khi xét nghiệm phát hiện nấm từ những vị trí vô khuẩn, đặc biệt là mô sinh thiết được coi là có giá trị chẩn đoán. Sự xuất hiện sợi giả trong bệnh phẩm da, niêm mạc cũng được coi là có giá trị nếu bệnh nhân có triệu chứng lâm sàng. Nếu chỉ tìm thấy tế bào nấm men nẩy búp thường ít ý nghĩa (nếu nhiễm C.glabrata thường ít phát hiện sợi giả). Xét nghiệm nghiệm trực tiếp từ những bệnh phẩm vô trùng như dịch não tủy, dịch thủy tinh thể, dịch khớp, dịch phúc mạc có ý nghĩa nếu nuôi cấy cũng dương tính.
Nuôi cấy: khuẩn lạc thường có màu trắng, kem, mặt nhẵn hoặc như sáp.
Kết quả: nuôi cấy máu, dịch vô khuẩn, mô sinh thiết dương tính có ý nghĩa chẩn đoán. Phương pháp cấy máu tốt nhất là li tâm hủy huyết (lysis centrifugation). Nuôi cấy bệnh phẩm không vô khuẩn như đờm, dịch rửa phế quản, chải thực quản, nước tiểu, phân, dịch rò phẫu thuật ít có ý nghĩa. Bệnh phẩm da niêm mạc cũng ít có ý nghĩa vì bình thường cũng có thể gặp Candida trên da ẩm ướt, niêm mạc miệng, âm đạo, hậu môn.
Chẩn đoán huyết thanh:
Phát hiện kháng thể thường ít giá trị do kháng thể thường xuất hiện ở những người nhiễm Candida mà không có biểu hiện bệnh lí, âm tính ở những người suy giảm miễn dịch nặng.
Phát hiện kháng nguyên β – glucan thành tế bào, enolase (một loại protein nội bào)… độ nhậy thường thấp. Mannan đang được nghiên cứu nhiều, có một số test sử dụng kháng thể đơn dòng như Pastorex (ngưng kết latex), Platelia Candida (miễn dịch men double sandwich).
Phát hiện chất chuyển hoá D – arabinitol trong huyết thanh, nước tiểu bằng sắc ký hơi được coi là có giá trị.
Điều trị.
Trên bệnh nhân chức năng hệ miễn dịch bình thường:
Loại trừ điều kiện thuận lợi cho nấm phát triển kết hợp với điều trị tại chỗ bằng azole thường có kết quả.
Bệnh ở miệng: với trẻ sơ sinh, nystatin huyền dịch (suspension) (100.000 đơn vị/ml) nhỏ vào miệng mỗi 4 – 6 giờ. Với trẻ lớn, người trưởng thành có thể dùng viên ngậm clotrimazole (10mg x 5 lần/ngày) hoặc miconazole gel (5 -10 ml) miconazole mỗi 6 giờ. Nystatin ít dùng do có vị đắng.
Viêm âm đạo: viên đạn hoặc kem azole có kết quả tốt, liều duy nhất fluconazole (150mg) có kết quả tới 95% trường hợp. Với những trường hợp hay tái phát cần dùng dự phòng từng đợt để phòng những đợt viêm.
Viêm móng và viêm quanh móng: dùng kem nystatin hay azole tại chỗ.
Điều trị bệnh nhân suy giảm miễn dịch:
Do thường không loại trừ được yếu tố nguy cơ của bệnh nhân nên bệnh thường ít đáp ứng với điều trị tại chỗ. Có thể dùng fluconazole uống (100 – 400 mg/ngày trong 1 – 2 tuần) điều trị bệnh ở miệng – thực quản. Bệnh nhân giảm bạch cầu hạt có candidiasis xâm nhập thường cần liều cao amphotericin B (1.0mg/kg/ngày), thường kết hợp 5 – flucytosine (150mg/kg/ngày).
Gần đây, kết hợp fluconazole với 5 – flucytosine, fluconazole với amphotericin B cũng đã được sử dụng điều trị bệnh nhân candidiasis hệ thống. Ngoài ra, các yếu tố điều hoà phát triển của máu (haematopoietic growth factors) như G- CSF, GM – CSF và M – CSF được sử dụng để kích thích sinh bạch cầu hạt, monocyte-macrophage để hồi phục lại trạng thái miễn dịch của bệnh nhân.
Phòng bệnh.
Do Candida gây bệnh khi có điều kiện thuận lợi nên phòng bệnh chủ yếu là ngăn ngừa những yếu tố thuận lợi cho nấm gây bệnh. Có thể phòng bằng nystatine, amphotericin B ở những người dùng kháng sinh, corticoid dài ngày. Cho trẻ sơ sinh uống 100.000 đơn vị mycostatin vào ngày thứ hai, ba sau sinh.
Với người suy giảm miễn dịnh cần được dự phòng định kì bằng fluconazole.