Đại cương
Viêm tụy mạn tính là tình trạng chức năng tụy bị suy giảm kéo dài do tổn thương nhu mô tụy hay ống tụy.
Viêm tụy mạn là bệnh có tiên lượng xấu, điều trị rất khó khăn. Hậu quả thường gặp của bệnh là hội chứng kém hấp thu và đái tháo đường.
Thăm dò chức năng tụy ngoại tiết bị rối loạn, một số trường hợp có cả rối loạn chức năng tụy nội tiết.
Tiếp cận chẩn đoán
Hiện nay chẩn đoán viêm tụy mạn giai đoạn sớm vẫn còn là một thách thức với các bác sỹ lâm sàng
Các triệu chứng gợi ý viêm tụy mạn
Nguyên nhân:
Rượu
Viêm tụy cấp tái phát
Viêm tụy tự miễn
RL chuyển hóa: Tăng calci máu, cường cận giáp trạng, suy thận mạn, tăng mỡ máu.
Bất thường về ống tụy: Tụy chia đôi, rối loạn cơ thắt Oddi, sau chấn thương tụy…
Triệu chứng lâm sàng
Đau bụng thượng vị lan sau lưng, đau dai dẳng và hay tái phát
Sút cân
Tiêu chảy, phân có váng mỡ
Vàng da, tắc mật…
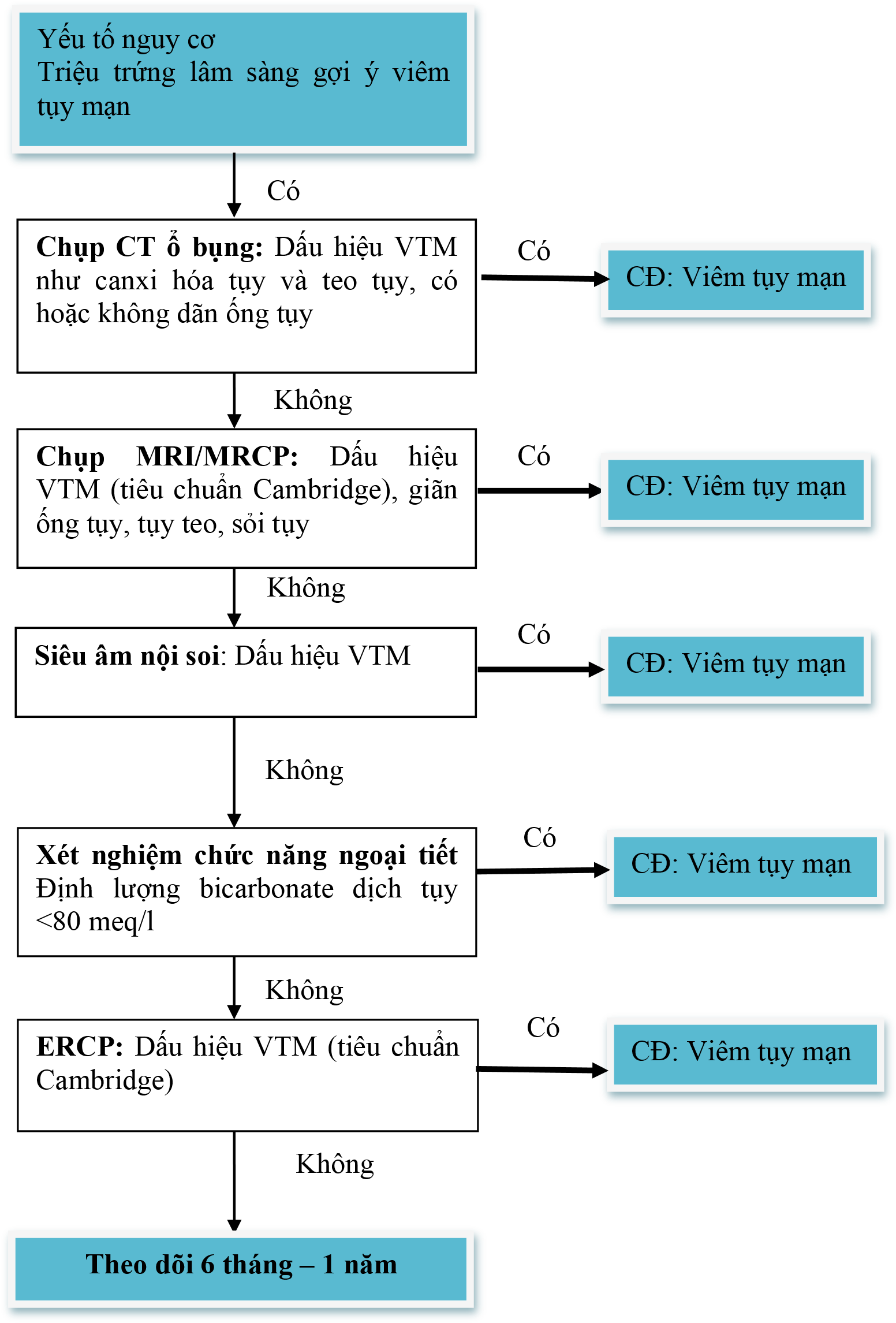
Chẩn đoán hình ảnh
Chụp bụng không chuẩn bị: Hình ảnh cản quang vùng tụy
Siêu âm ổ bụng và CT ổ bụng
Là phương pháp chẩn đoán có giá trị khi bệnh ở giai đoạn muộn hoặc đợt cấp nhưng ít có giá trị chẩn đoán bệnh ở giai đoạn sớm
Giúp chẩn đoán biến chứng của bệnh cũng như chẩn đoán phân biệt với một số bệnh lý khác gây đau bụng
Dấu hiệu: sỏi tụy, canci hóa nhu mô tụy, giãn ống tụy, tụy teo, nang giả tụy, huyết khối TM lách, giả phình mạch, rò tụy phổi, giãn đường mật…
MRI đường mật (MRCP, sMRCP)
Có giá trị hơn CT ổ bụng trong chẩn đoán viêm tụy mạn đặc biệt khi bệnh ở giai đoạn sớm
Giúp phát hiện những bất thường về giải phẫu đường mật và ống tụy như tụy chia đôi, rò tụy
Phân độ mức độ nặng của viêm tụy mạn theo tiêu chuẩn Cambridge
Siêu âm nội soi
Có giá trị chẩn đoán VTM giai đoạn sớm
Chọc hút qua siêu âm nội soi giúp chẩn đoán những trường hợp nghi ngờ u tụy
Chẩn đoán viêm tụy mạn trên EUS dựa theo tiêu chuẩn Rosemont
ERCP
Ít dùng để chẩn đoán, chủ yếu là phương pháp điều trị
Phân độ mức độ nặng của VTM theo tiêu chuẩn Cambridge
Xét nghiệm chức năng tụy ngoại tiết:
Xét nghiệm đánh giá trực tiếp (Định lượng thể tích, nồng độ bicarbonat trong dịch tụy, pH) và gián tiếp (Định lượng mỡ, Elastase – 1, chymotrypsin trong phân, trypsinogen trong máu): chưa làm được
Yêu cầu xét nghiệm
Công thức máu, Đông máu cơ bản
Sinh hóa máu: Glucose, creatinin, điện giải đồ, acid uric, amylase/ lipase, bilirubin TP/TT, GOT/GPT/GGT, HbA1c, C-peptide, CA 19-9, ALP.
Các xét nghiệm đánh giá tình trạng dinh dưỡng: protein/albumin/pre-albumin, mỡ máu, calci, sắt, vitamin D, B12, đo mật độ xương…
Các xét nghiệm tìm nguyên nhân: PTH; ANA, DsDNA, Ig, IgG4
Nếu bệnh nhân có dịch ổ bụng, dịch màng phổi: chọc dịch xét nghiệm tế bào, sinh hóa (định lượng amylase dịch)
Soi phân, nội soi dạ dày
Chẩn đoán hình ảnh
Siêu âm ổ bụng, chụp X- quang bụng không chuẩn bị, X – quang phổi thẳng (khi nghi ngờ có TDMP)
Chụp CT ổ bụng, MRCP
Siêu âm nội soi
ERCP: chỉ làm để điều trị
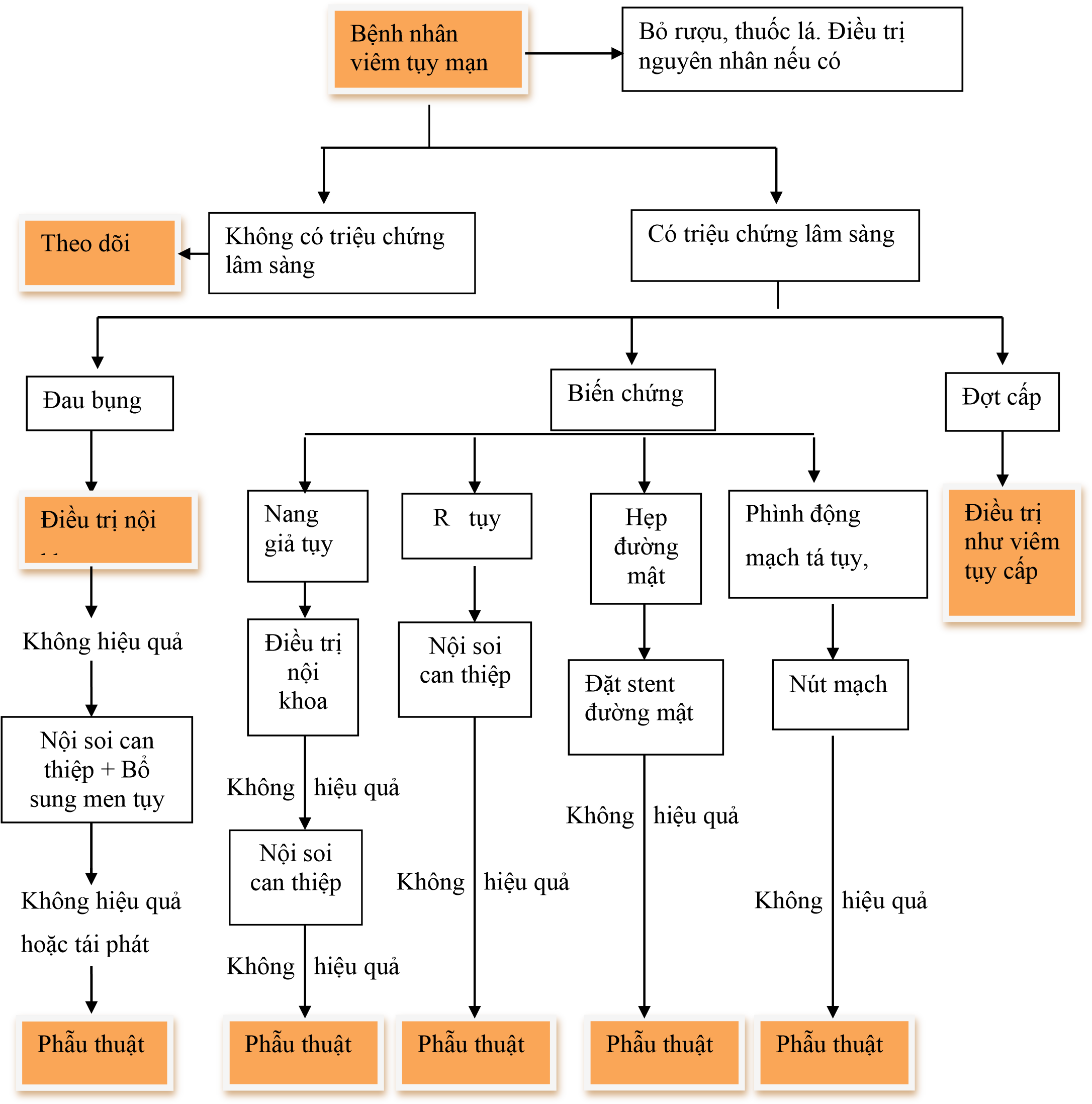
Điều trị
Nguyên tắc:
Chiến lược điều trị phụ thuộc vào nguyên nhân gây bệnh, mức độ hoạt động và giai đoạn của bệnh
Điều trị triệu chứng
Bổ sung men tụy khi chức năng tụy suy giảm
Điều trị như viêm tuỵ cấp khi có đợt cấp
Phẫu thuật hoặc nội soi can thiệp khi có tắc nghẽn đường mật tụy hoặc khi có biến chứng
Điều trị nội khoa
Khi có đợt cấp của viêm tụy mạn: điều trị như viêm tụy cấp (xem bài hướng dẫn điều trị Viêm tụy cấp)
Chế độ ăn uống:
Bỏ rượu và thuốc lá.
Khi bệnh nhân có tiêu chảy phân mỡ cần phải ăn giảm lượng mỡ, ăn từ 6-7 bữa/ngày. Năng lượng: 40-45 kcal/kg/ngày (Lipid chiếm 30%, 50-70g/ngày), Protein: 1-1.5g/kg/ngày, và ít chất xơ. Trường hợp nặng có thể sử dụng triglycerid chuỗi trung bình 80g/ngày. Bổ sung lượng men tụy đủ
Khi bệnh nhân bị đái tháo đường: hạn chế đường
Ăn thức ăn giầu vitamin tan trong dầu (A,D,E, K), sắt, vitamin B12, acid folic.
Nuôi dưỡng đường ruột (sonde hỗng tràng): ăn qua đường miệng không có hiệu quả (BN tiếp tục sút cân); bệnh nhân không ăn qua đường miệng được; biến chứng cấp; trước phẫu thuật
Nuôi dưỡng tĩnh mạch: tắc ruột; rò tụy; trước phẫu thuật và không nuôi dưỡng qua đường ruột được
Chế độ dùng thuốc
Điều trị giảm đau
Tùy theo mức độ đau để dùng các thuốc:
Đau nhẹ: Acetaminophen (paracetamol, efferalgan), NSAIDs. Có thể phối hợp với thuốc giảm đau thần kinh Pregabalin (Lyrica 75mg)
Đau vừa: Opioid nhẹ như codein, tramadol. Có thể phối hợp với paracetamol hoặc NSAIDs
Đau nặng: Opioid mạnh như morphin, fentanyl .
Chú ý: hạn chế sử dụng thuốc giảm đau gây nghiện
Dùng nhóm thuốc chống trầm cảm 3 vòng như amitriptiline giúp bệnh nhân ngủ ngon hơn đồng thời có tác dụng giảm đau
Bổ sung men tụy bằng đường uống cũng có tác dụng làm giảm đau trong viêm tụy mạn
Bổ sung men tụy
Chỉ định khi:
Cần chỉ định sớm trước khi bệnh nhân có tiêu chảy phân mỡ
Trước can thiệp phẫu thuật
Bệnh nhân có triệu chứng kém hấp thu hay tiêu hóa kém: đầy hơi, đau hay khó chịu vùng bụng, sút cân, tiêu chảy, phân sống.
Liều thông thường là 25.000 – 50.000 đơn vị Lipase với mỗi bữa ăn chính, 10.000-20.000 đơn vị Lipase với mỗi bữa ăn phụ, uống trong hoặc ngay sau ăn. Có thể tăng liều lên 2-3 lần nếu triệu chứng không cải thiện.
Có thể dùng phối hợp thuốc ức chế bài tiết dịch vị (PPI) khi triệu chứng tiêu chảy phân mỡ không giảm.
Bổ sung các vitamin tan trong dầu: A,D,E, K
Bổ sung các yếu tố vi lượng: sắt, calci, kẽm…
Bổ sung các chất chống oxy hóa: Selenium, Beta carotene, vitamin C, methionin
Dùng kháng sinh: Dùng kháng sinh khi người bệnh bị nhiễm khuẩn đặc biệt trong trường hợp bệnh nhân đi phân lỏng mà có biểu hiện nhiễm trùng thì ưu tiên lựa chọn kháng sinh đường ruột: Flagyl 0,25 g x 4 viên/ngày hoặc Ciprobay 0,5 g x 2 viên/ngày
Dùng Insulin: khi bệnh nhân bị đái tháo đường: điều trị d liều theo nồng độ đường huyết.
Nội soi can thiệp
Chỉ định điều trị các biến chứng như :
Nang giả tụy có triệu chứng trên lâm sàng hoặc nhiễm trùng: Ưu tiên đặt stent vào ống tụy chính hoặc dẫn lưu qua dạ dày hoặc tá tràng, tốt nhất là dưới hướng dẫn của siêu âm nội soi
Dẫn lưu qua da dưới hướng dẫn của siêu âm chỉ nên chỉ định trong trường hợp cần làm cấp cứu và bệnh nhân có chống chỉ định với nội soi can thiệp hay phẫu thuật
Điều trị giảm đau ở bệnh nhân viêm tụy mạn có tắc nghẽn ống tụy chính: Cắt cơ oddi, nong, đặt stent, lấy sỏi, tán sỏi qua ERCP
Với bệnh nhân không có giãn ống tụy: Điều trị giảm đau bằng phương pháp phong bế đám rối thần kinh celiac bằng cồn hoặc corticoid dưới hướng dẫn của siêu âm nội soi
Rò tụy : đặt stent tụy
Tắc mật, nhiễm trùng đường mật : đặt stent đường mật, là phương pháp điều trị tạm thời chờ phẫu thuật hoặc ở bệnh nhân không thể phẫu thuật.
Phẫu thuật:
Chỉ định :
Giảm đau: trên bệnh nhân có tắc nghẽn ống tụy đã thất bại với điều trị nội khoa và nội soi can thiệp hoặc khi có nghi ngờ ung thư tụy kèm theo hoặc có khối ở đầu tụy
Ung thư tụy
Nang giả tụy : lớn, nhiều nang giả tụy, nang giả tụy chảy máu. Với nang giả tụy có biến chứng vỡ giả phình mạch : nút mạch là lựa chọn đầu tiên. Nếu thất bại thì chuyển phẫu thuật
Tắc mật
Tắc ruột
XHTH do huyết khối tĩnh mạch lách
Rò tụy : không đáp ứng điều trị nội khoa và nội soi can thiệp thất bại
Tài liệu tham khảo
Babak Etemad and David C. Whitcomb, “Chronic pancreatitis: Diagnosis, Classification, and New Genetic Developments”, Gastroenterology 2001;120, 682-707.
C.E. Forsmark, “Management of the chronic pancreatitis”, Gastroenterology 2013, Vol 144, No6, P.1282-1291.
Darwin L. Conwell et al, “American Pancreatic Association Practice Guidelines in Chronic Pancreatitis : Evidence – Based Report on Diagnostic Guidelines”, Pancreas 2014; 43(8): 1143-1162
E.de – Madaria et al, “The Spanish Pancreatic Club’s recommendations for the diagnosis and treatment of chronic pancreatitis: Part 2 (treatment)”, Pancreatology 2013, 18-28.
Luca Frulloni et al, “Italian consensus guidelines for chronic pancreatitis”, Digestive and Liver Disease 2010, 42S, S381- S406.
J.M. Dumonceau et al, “Endoscopic treatment of chronic pancreatitis: European Society of Gastrointestinal Endoscopy (ESGE) Clinical Guideline”, Endoscopy 2012;44: 784-796.
Ross C. Smith et al (2015), “Australasian guidelines for the management of pancreatic exocrine insufficiency”
Tetsuhide Ito et al, “Evidence – based clinical practice guidelines for chronic pancreatitis 2015”, J Gastroenterol 2016, 51: 85-92.
Phụ lục
Phụ lục 1:hướng dẫn chẩn đoán viêm tụy mạn (apa 2014)
Phụ lục 2: hướng dẫn điều trị viêm tụy mạn (hội tụy nhật bản)
Phụ lục 3: tiêu chuẩn cambridge
|
Độ |
Ống tụy chính |
Dưới nhánh |
|
I |
Bình thường |
Bình thường |
|
II |
Bình thường |
Bất thường dưới nhánh cấp 3 |
|
III |
Bình thường |
Bất thường trên nhánh cấp 3 |
|
IV |
Bất thường |
Bất thường trên nhánh cấp 3 |
|
V |
Bất thường, kết hợp với một trong các dấu hiệu sau: nang >10mm, vôi hóa, tắc hoàn toàn hoặc hẹp nặng ống tụy, tổn thương các tạng lân cận |
Bất thường trên nhánh cấp 3 |
Phụ lục 4: tiêu chuẩn rosemont
|
|
Tiêu chuẩn chính A |
Tiêu chuẩn chính B |
Tiêu chuẩn phụ |
|
|
Nhu mô tụy |
Có nốt tăng âm có bóng cản |
Tổn thương nhiều thùy dạng tổ ong với các thùy nhỏ cạnh nhau |
Nang tụy, dải tăng âm, nốt tăng âm không có bóng cản, tổn thương nhiều thùy với các thùy không nằm cạnh nhau |
|
|
Ống tụy |
Có sỏi trong ống tụy chính |
|
Giãn ống tụy chính (ở đầu tụy ≥3.5mm, hoặc ở đuôi tụy ≥1.5mm), ống tụy chính bờ không đều, giãn ống tụy nhánh ≥1mm, tổn thương tăng âm thành ống tụy |
|
|
Chẩn đoán chắc chắn VTM |
Nghi ngờ VTM |
Chưa nghĩ đến VTM |
Bình thường |
|
|
Tiêu chuẩn chính A + ít nhất 3 tiêu chuẩn phụ Hoặc tiêu chuẩn chính A + tiêu chuẩn chính B |
Tiêu chuẩn chính A + 1-2 tiêu chuẩn phụ Hoặc tiêu chuẩn chính B +ít nhất 3 tiêu chuẩn phụ Hoặc ít nhất 5 tiêu chuẩn phụ |
Không có tiêu chuẩn chính + 3-4 tiêu chuẩn phụ Hoặc 1 tiêu chuẩn chính + 1-2 tiêu chuẩn phụ |
Không có tiêu chuẩn chính + 1-2 tiêu chuẩn phụ |
|
Phụ lục 5
|
Vitamin |
Liều (FDA) |
|
A |
800 – 1000 µg |
|
D |
10µg (400 UI) |
|
E |
7-10mg |
|
K |
70 – 140µg |
|
B1 |
1-1.5mg |
|
B2 |
1.2-1.7mg |
|
B6 |
1.9-2.2mg |
|
B12 |
3µg |
|
C |
60mg |
|
Acid folic |
400µg |
Phụ lục 6
|
Yếu tố vi lượng |
Liều (FDA) |
|
Calci |
1000 – 1200mg |
|
Cu |
1.5-3.0mg |
|
Iron |
10-15mg |
|
Mg |
320-420mg |
|
Mn |
2.5µg |
|
Phosphorus |
700mg |
|
Se |
55-70µg |
|
Zn |
12-15mg |