Bành Vũ Điền
Đại cương
Virút viêm gan C gây tổn thương trực tiếp tế bào gan, điều này ngược lại với cơ chế gây tổn thương gan của virút B, mà người ta cho rằng ở viêm gan B là do tổn thương cơ chế miễn dịch. Ngày càng có nhiều bằng chứng cho rằng viêm gan C mạn tính có phần chia sẻ của cơ chế miễn dịch.
Nguyên nhân
Virút viêm gan C thuộc họ flaviviruses có khuynh hướng gây tổn thương trực tiếp tế bào gan. Viêm gan virút C mạn tính, hình ảnh mô học bị tổn thương rất ít dù bệnh đang tiến triển. Đáp ứng của tế bào lympho yếu và chỉ có tế bào ái toan được thấy trong bào tương của tế bào gan. Ngược lại với viêm gan B mạn tính, viêm gan C mạn tính khi được điều trị với Interferon men gan và HCV-RNA thường trở lại bình thường nhanh hơn.
Chẩn đoán
Viêm gan C mạn tính diễn tiến âm thầm trong nhiều năm. Những đợt cấp thường không nhận biết và không có đặc điểm lâm sàng nào cho biết sẽ tiến đến mạn tính. Viêm gan C cấp sẽ tiến đến viêm gan mạn trong 80% các trường hợp và 20% trường hợp sẽ đi tới xơ gan.
Bệnh nhân có thể hoàn toàn không có triệu chứng, chỉ được chẩn đoán khi kiểm tra trước khi hiến máu mới phát hiện mình bị viêm gan C hoặc tình cờ phát hiện qua kiểm tra máu thường qui. Có những bệnh nhân có thể có một thời gian dài men gan bình thường dù viêm gan mạn đã được khẳng định bằng hình ảnh mô học.
Mệt mỏi là triệu chứng chủ yếu, bệnh nhân có cảm giác không được bình thường, hoạt động dưới mức trung bình và triệu chứng này thay đổi theo từng lúc.
Những câu hỏi trực tiếp với bệnh nhân giúp phát hiện những yếu tố nguy cơ mắc phải bệnh viêm gan C như có tiền căn truyền máu hoặc sử dụng ma túy qua đường tiêm chích.
Chẩn đoán xác định
Anti HCV (+)
HCV-RNA (+)
Xác định kiểu gen
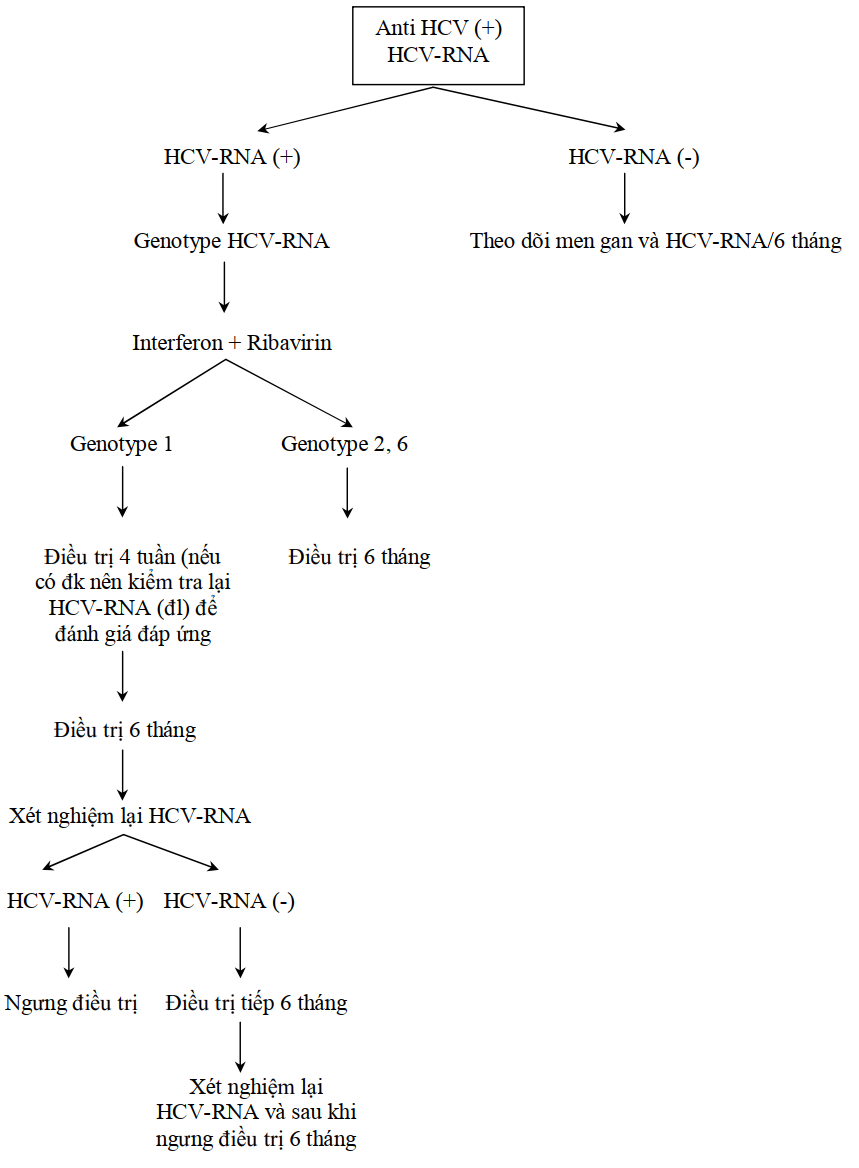
Xem lưu đồ chẩn đoán
Chẩn đoán phân biệt
Tất cả những thuốc có thể gây độc cho gan cần được tầm soát.
Những chỉ điểm huyết thanh cho viêm gan B đều phải âm tính. Chú ý những trường hợp viêm gan B mạn nhưng chẩn đoán lầm là viêm gan C mạn khi mức độ HBsAg và HBV-DNA thấp dưới ngưỡng phát hiện.
Viêm gan mạn tính tự miễn thường có mức độ men gan rất cao và gammaglobulin cao kết hợp với tự kháng thể.
Bệnh Wilson’s cũng cần được loại trừ.
Những yếu tố cho biết tiên lượng xấu bao gồm men gan tăng cao, trên sinh thiết gan có hình ảnh xơ gan tiến triển, mức tải của virút (viral load: HCV/RNA), genotype của viêm gan C.
Điều trị viêm gan c mạn
Định nghĩa đáp ứng điều trị
Đáp ứng nhanh (RVR: rapis virus respone): HVC-RNA
Đáp ứng sớm không hoàn toàn hay một phần (Partial EVR: Early virus response): HCV-RNA vẫn còn dương tính nhưng giảm > 2 log10 so với ban đầu sau 12 tuần điều trị.
Đáp ứng sớm hoàn toàn (Complete EVR): HCV-RNA
HCV-RNA (-) sau 12 tuần điều trị đầu tiên.
Đáp ứng không hữu ích (Null response): HVC-RNA giảm
Đáp ứng chậm (Slow viral response): HCV-RNA giảm > 2 log10 sau 12 tuần điều trị và HCV-RNA
Không đáp ứng về siêu vi (Viral nonresponse): HCV-RNA vẫn còn dương tính ở tuần thứ 24.
Tái phát (Viral relapse): HCV-RNA âm tính ở giai đoạn cuối điều trị nhưng sau đó HCV-RNA dương tính lại sau khi ngưng điều trị.
Đáp ứng điều trị bền vững hoặc đáp ứng điều trị lâu dài (SVR: Sustained viral response): HCV-RNA tiếp tục âm tính sau 6 tháng ngưng điều trị.
Trị liệu chuẩn
Đánh giá ban đầu:
Men gan tăng, chú ý ALT
HCV-RNA (+)
Xác định genotype HVC-RNA
Sinh thiết gan (nếu được)
Tham vấn về những tác dụng phụ của thuốc và hiệu quả sẽ đạt được
Không có chống chỉ định với Interferon
Đảm bảo chế độ tránh thai đủ và thích hợp (Ribavirin chống chỉ định ở phụ nữ có thai)
Khởi sự điều trị
Interferon alpha TDD liều 3M đv 3 lần/tuần kết hợp Ribavirin liều 1000mg/ngày ( 75kg) trong 6 – 12 tháng.
Theo dõi trong thời gian điều trị
Mỗi 2 – 4 tuần
Những triệu chứng và dấu hiệu lâm sàng
ALT, AST, bilirubin, albumin
CTM, TC
Điều chỉnh liều Ribavirin nếu có thiếu máu: giảm 400mg/ngày nếu haemoglobin
Ở tháng thứ 3, 6 và tháng thứ 12
HCV-RNA, TSH, TQ
Ở tháng 3 – 6
Nếu HCV-RNA (+) và ALT vẫn còn bất thường → NGƯNG ĐIỀU TRỊ
Theo dõi sau điều trị
Mỗi 3 tháng
Những triệu chứng và dấu hiệu lâm sàng
ALT, AST, bilirubin, albumin
CTM, TC
Trị liệu chuẩn bị thất bại, tái phát hoặc genotype 1: áp dụng phác đồ sau (v)
Theo dõi và tái khám
Trị liệu chuẩn bị thất bại, tái phát hoặc genotype 1
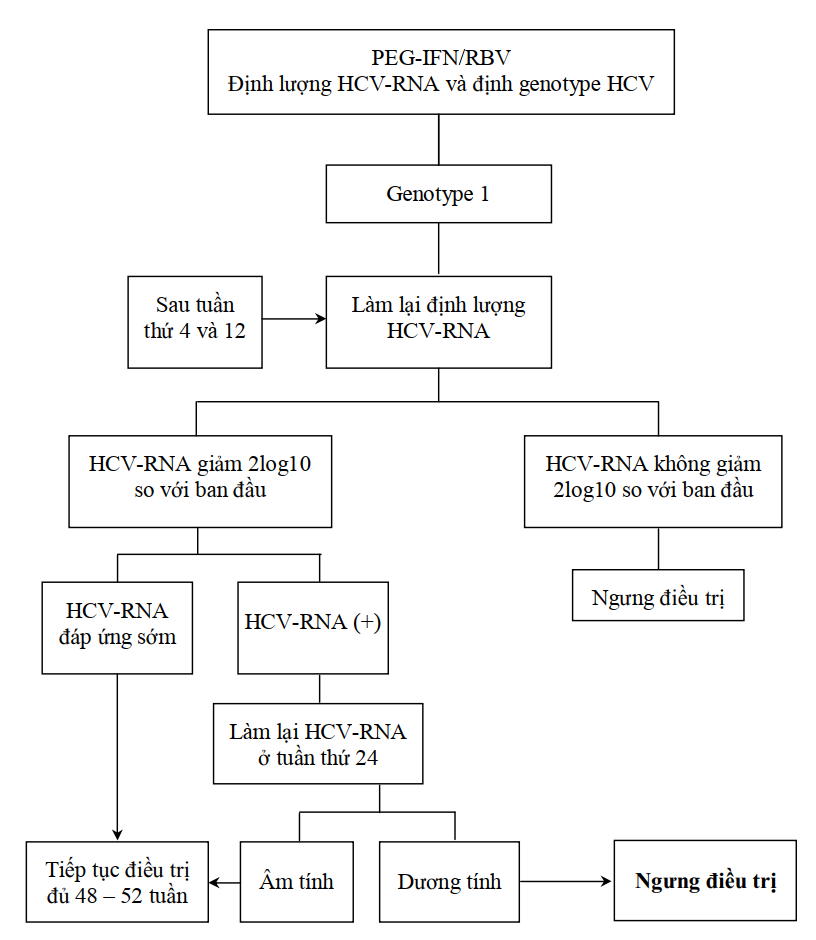
Chú ý: Những trường hợp genotype 1 có đáp ứng chậm (tới tuần 24 HCV-RNA mới âm tính có thể kéo dài thời gian trị liệu chuẩn đến 72 tuần để tăng đáp ứng bền vững.
Chống chỉ định điều trị với interferon – ribavirin
|
Chống chỉ định tuyêt đối với IFN |
Chống chỉ định tương đối với IFN |
|
Bệnh tâm thần Trầm cảm nặng Nghiện rượu Bệnh tim mạch nặng Giảm tiểu cầu và bạch cầu nặng Ghép tạng (ngoại trừ ghép gan) Xơ gan mất bù Động kinh không kiểm soát Có thai Có những biện pháp ngừa thai chưa an toàn |
Đa nhân trung tính 2 Tiểu cầu 2 Tiểu đường không kiểm soát được Bệnh tự miễn không kiểm soát được, như: Viêm khớp dạng thấp Bệnh lupus đỏ Bệnh vẩy nến Viêm khớp
|
|
Chống chỉ định tuyêt đối với Ribavirin |
Chống chỉ định tương đối với Ribavirin |
|
Có thai Có những biện pháp ngừa thai chưa an toàn Chạy thận nhân tạo Suy thận giai đoạn cuối Thiếu máu nặng (Hb Bệnh lý về haemoglobin |
Bệnh lý về nội khoa mà thiếu máu có thể gây nguy hiểm đặc biệt là bệnh mạch vành và tai biến mạch máu não. |
Chú ý: Có hai loại Peg IFN:
Peg-Interferon alpha 2a: liều thuốc không phụ thuộc thể trọng bệnh nhân
Peg-Interferon alpha 2b: liều thuốc cho phụ thuộc thể trọng bệnh nhân
Bảng so sánh hai loại peg-interferon
|
|
Peg-Interferon alpha 2b |
Peg-Interferon alpha 2a |
|
Trình bày |
Lọ đông khô, pha với nước cất trước khi tiêm |
Dung dịch được pha sẵn |
|
T1/2 |
40 +/-13,3 giờ |
80 +/-32 giờ |
|
Liều dùng |
1,5 microgram/kg thể trọng |
180 microgram (liều chuẩn cho tất cả bệnh nhân |
|
Hiệu quả khi kết hợp với Ribavirin |
Đạt hiệu quả 54% |
Đạt hiệu quả 56% |
Lưu đồ chẩn đoán và điều trị
Tài liệu tham khảo
Gary L. Davis. Hepatitis C. Diseases of the Liver. Tenth Edition, 2007, pp. 807835.
Graham R. Foster & K. Viral Liver Diseases. First Edition, 2010.
Mario Rizzetto, Alfredo Alberti. Hepatitis C. Textbook of Hepatology from Basic. Science to Clinical Practice. Third Edition, 2007, pp. 849-941.
Howard C. Thomas. Hepatitis C virus. Viral Hepatitis. Third Edition, 2005, pp. 381-553.
Teresa L. Wright. Hepatitis C. Gastrointestinal and Liver Diseases. 8th Edition, 2006, pp. 1681-1700.
Guidelines AASLD, EASL, APASL.