PHẪU THUẬT HELLER KẾT HỢP TẠO VAN CHỐNG TRÀO NGƯỢC QUA NỘI SOI Ổ BỤNG
Đại cương
Phẫu thuật Heller là phẫu thuật cắt mở lớp cơ tâm vị – thực quản, chỉ để lại lớp niêm mạc và dưới niêm mạc tâm vị – thực quản.
Việc mở cơ tâm vị thực quản có thể gây trào ngược thực quản do vậy phẫu thuật Heller thường được phối hợp với phẫu thuật tạo van chống trào ngược.
Chỉ định
Phẫu thuật Heller được chỉ định trong điều trị bệnh co thắt tâm vị.
Chỉ định ít gặp: tăng trương lực cơ thắt dưới thực quản.
Chống chỉ định
Chống chỉ định của gây mê, hồi sức.
Chuẩn bị
Người thực hiện kỹ thuật
Người thực hiện chuyên khoa Ngoại tiêu hoá.
Bác sĩ gây mê có kinh nghiệm.
Phương tiện
Bàn mổ có thể quay các chiều.
Hệ thống máy mổ nội soi: camera, nguồn sáng, dây dẫn sáng, máy bơm khí CO2, dây dẫn CO2, màn hình.
Hệ thống máy đốt điện: đơn cực, lưỡng cực.
Bộ dụng cụ phẫu thuật nội soi:
+ 2 trocar 10mm, 2 trocar 5mm.
+ Kính soi 300 hoặc 450.
+ Dụng cụ cầm nắm: clamp, grasper.
+ Dụng cụ phẫu tích: kẹp phẫu tích đầu tù (Maryland forceps).
+ Kéo.
+ Đốt điện lưỡng cực.
+ Móc đốt
+ Dao cắt đốt siêu âm (có thể thay bằng đốt điện lưỡng cực phối hợp với kéo).
+ Clip và dụng cụ kẹp clip.
+ Dụng cụ vén gan 5mm
+ Kẹp mang kim
Penrose
Chỉ silk 0 (hoặc chỉ tan chậm như Vicryl, Safil, Optime 0), chỉ tan chậm Vicryl hay Safil 0, Nylon 0.
Bộ dụng cụ mổ mở: cán dao và lưỡi dao 11, nhíp có mấu, Kelly, kẹp mang kim, kéo cắt chỉ.
Người bệnh:
Các cận lâm sàng cơ bản chuẩn bị mổ.
Điều trị nâng cao thể trạng trước mổ vì đa số người bệnh ở tình trạng suy
dinh dưỡng do không ăn được bình thường.
Khi cần thiết, đặt thông để rửa và hút dịch ứ đọng ở thực quản.
Hồ sơ bệnh án: Hoàn thành các thủ tục hành chính theo quy định: bệnh án chi tiết, biên bản hội chẩn, biên bản khám trước khi gây mê, giấy cam đoan đồng ý phẫu thuật.
các bước tiến hành
Kiểm tra hồ sơ: Đầy đủ theo quy định Bộ Y tế.
Kiểm tra người bệnh: Đúng người (tên, tuổi…), đúng bệnh.
Thực hiện kỹ thuật:
Vô cảm: Mê nội khí quản.
Tư thế: Người bệnh nằm ngửa, đầu cao 150 đến 300 (tư thế Trendelenburg đảo ngược), 2 tay khép, 2 chân dạng, đầu gối thẳng hoặc gập 200 đến 300.
Bác sĩ phẫu thuật đứng giữa 2 chân người bệnh, phụ mổ 1 (cầm kính soi) đứng bên phải người bệnh, phụ mổ 2 (vén gan) đứng bên phải người bệnh và phía trên phụ mổ 1, dụng cụ viên đứng bên trái người bệnh .
Thực hiện kỹ thuật:
Đặt trocar: 1 trocar (A) 10mm ở rốn (dùng đặt scope), trocar (B) 10mm trung đòn trái (dùng phẫu tích, cắt, đốt, đặt penrose), 1 trocar (C) 5mm trung đòn phải ngang mức trocar (B) (dùng cầm nắm), 1 trocar (D) 5mm sát bờ sườn phải, vùng thượng vị tương ứng bờ phải dây chằng tròn (dùng vén gan). – Cắt mạc nối nhỏ, bộc lộ trụ phải cơ hoành và thần kinh X nhánh sau;
Mở phúc mạc, mô liên kết giữa cơ hoành và thực quản, bộc lộ trụ trái cơ hoành;
Phẫu tích tạo cửa sổ giữa phình vị, thực quản và 2 trụ cơ hoành bằng kẹp phẫu tích; Luồn Penrose qua phía sau thực quản để nâng thực quản ra trước sau đó phẫu tích giải phóng thực quản lên phía trên trung thất, mặt trước và sau của thực quản được giải phóng càng cao càng tốt để có thể hạ thực quản xuống dưới ổ bụng.
Cắt các nhánh mạch máu vị ngắn từ phần giữa thân vị đi lên đến bờ trái thực quản;
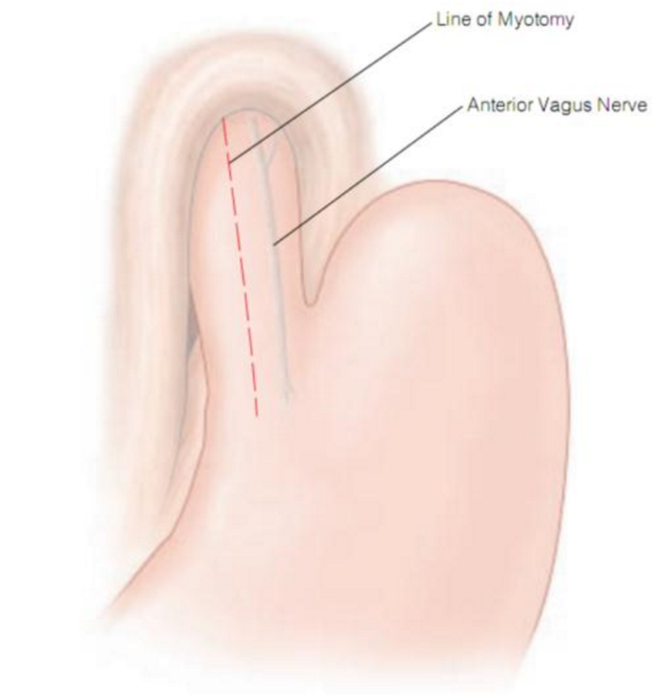
Phẫu tích bộc lộ chỗ nối thực quản dạ dày, mở cơ thực quản (bằng dao cắt đốt siêu âm hoặc kéo+đốt điện lưỡng cực) đến lớp dưới niêm mạc ở vị trí 11 giờ của thực quản, phía trên chỗ nối thực quản dạ dày khoảng 2-3cm (không mở cơ ngay vị trí chỗ nối thực quản dạ dày vì các lớp vị trí này khó xác định nhất là khi người bệnh đã nong thực quản bằng bóng).
Từ vị trí ban đầu, dùng kẹp phẫu tích tách lớp cơ khỏi lớp dưới niêm. Sau đó, dùng dao cắt siêu âm hoặc kéo mở cơ thành thực quản lên trên cách chỗ nối thực quản dạ dày khoảng 5-6cm, mở cơ thành dạ dày xuống dưới, cách chỗ nối thực quản dạ dày khoảng 1cm, cầm máu kỹ.
Bơm hơi vào dạ dày cho phồng lớp niêm mạc lên để kiểm tra xem có thủng niêm mạc thực quản-dạ dày không (việc mở cơ và đốt cầm máu có thể gây thủng niêm mạc thực quản khi đó cần khâu lại lỗ thủng bằng chỉ 4.0); Rút Penrose.
Tạo van chống trào ngược bằng phương pháp Dor hoặc Toupet:
Phương pháp Dor: khâu 2 hàng với chỉ tan chậm 0: hàng bên trái gồm 3 mũi (mũi 1 trên cùng: khâu phình vị, trụ trái cơ hoành, bờ trái chỗ mở cơ thực quản dạ dày; mũi 2 và 3: khâu phình vị, bờ trái chỗ mở cơ thực quản dạ dày), sau đó phình vị được kéo vòng qua phía trước chỗ mở cơ thực quản dạ dày khâu hàng bên phải gồm 3 mũi (mũi 1 trên cùng: khâu phình vị, trụ phải cơ hoành, bờ phải chỗ mở cơ thực quản dạ dày; mũi 2 và 3: khâu phình vị, bờ phải chỗ mở cơ
Phương pháp Toupet: phình vị được kéo vòng qua phía sau thực quản, khâu vào trụ phải cơ hoành bằng 2-3 mũi rời, chỉ tan chậm 0; Khâu 3 mũi giữa phình vị và bờ phải chỗ mở cơ thực quản; Khâu 3 mũi giữa phình vị và bờ trái chỗ mở cơ thực quản; Khâu hẹp bớt lỗ cơ hoành với chỉ silk 0.
Kiểm tra, cầm máu kỹ, khâu các lỗ trocar.
Theo dõi
Rút ống thông dạ dày 24 giờ sau mổ.
Cho người bệnh ăn cháo sau rút thông dạ dày. Nếu người bệnh không nuốt nghẹn, không đau bụng, có thể xuất viện, thường xuất viện vào ngày 1-2 sau mổ.
Xử trí tai biến
Thủng niêm mạc thực quản-dạ dày: là biến chứng thường gặp nhất, có thể xảy ra lúc phẫu tích để tách lớp cơ dạ dày-thực quản khỏi lớp dưới niêm mạc. Khi có thủng, khâu niêm mạc thực quản bằng chỉ tan chậm, chú ý tránh làm hẹp thực quản. Nếu có thủng thực quản thì phương pháp tạo hình tâm vị nên chọn là Dor vì có thể dùng phình vị che vị trí thủng.
Tràn khí màng phổi: ít xảy ra, do màng phổi bị rách khi phẫu tích di động thực quản. Nếu nghi ngờ có tràn khí màng phổi, chụp X quang ngực thẳng để phát hiện. Tràn khí màng phổi thường ít và tự hết (do khí CO2 tự hấp thu) do đó, ít khi phải dẫn lưu màng phổi.
Viêm phúc mạc do thủng niêm mạc thực quản: mổ lại để rửa bụng, dẫn lưu và khâu lỗ thủng, nên mở thông dạ dày giảm áp và mở hỗng tràng nuôi ăn.