PHẪU THUẬT NỘI SOI CẮT TOÀN BỘ ĐẠI TRÀNG, NẠO VÉT HẠCH
Đại cương
Phẫu thuật cắt toàn bộ đại tràng nạo vét hạch là phẫu thuật cắt bỏ khoảng 10cm cuối hồi tràng cùng đại tràng phải, đại tràng ngang, đại tràng trái và đại tràng xích ma, trong một số trường hợp có thể phải cắt bỏ thêm một phần trực tràng đồng thời lấy bỏ toàn bộ mạc treo đại tràng trong đó các cuống mạch được thắt sát gốc để đảm bảo lấy bỏ được hệ thống hạch bạch huyết của đại tràng.
Lưu thông tiêu hóa được lập lại bằng miệng nối hồi – trực tràng.
Chỉ định
Ung thư đại tràng ở nhiều vị trí.
Chống chỉ định
Các chống chỉ định của phẫu thuật nội soi.
Chuẩn bị
Người thực hiện kỹ thuật: Phẫu thuật viên (PTV) có kinh nghiệm được đào tạo cắt đại tràng nội soi, bác sĩ gây mê hồi sức (GMHS) có kinh nghiệm trong mổ nội soi, dụng cụ viên sử dụng thành thạo các trang thiết bị dụng cụ Phẫu thuật nội soi (PTNS).
Người bệnh:
Được giải thích kỹ về tình trạng bệnh, các nguy cơ có thể xảy ra trong mổ, các biến chứng sau mổ.
Được bác sĩ gây mê hồi sức khám trước mổ.
Được chuẩn bị đại tràng sạch trước mổ.
Trang thiết bị:
Bàn mổ có thể thay đổi tư thế người bệnh trong mổ.
Hệ thống phẫu thuật nội soi ổ bụng, các dụng cụ phẫu thuật nội soi.
Hệ thống dao hàn mạch, máy cắt nối ống tiêu hóa.
Bộ dụng cụ mổ mở.
Hồ sơ bệnh án: Hoàn thành các thủ tục hành chính theo quy định: bệnh án chi tiết, biên bản hội chẩn, biên bản khám trước khi gây mê, giấy cam đoan đồng ý phẫu thuật.
các bước tiến hành
Kiểm tra hồ sơ: Tên tuổi người bệnh, chẩn đoán, chỉ định, chống chỉ định.
Kiểm tra người bệnh: Đúng người (tên, tuổi…), đúng bệnh
Thực hiện kỹ thuật: Thời gian dự kiến: 240 phút
Gây mê: Nội khí quản
Tư thế người bệnh:
Nằm ngửa, dạng 2 chân.
Người bệnh được cố định chặt vào bàn mổ, được đặt sonde tiểu trước mổ.
Các bước tiến hành:
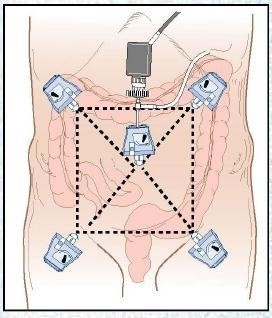
Vị trí đặt trocar: Linh hoạt, tùy từng phẫu thuật viên.
Có thể theo sơ đồ sau:
Do dẫn lưu bạch huyết của đại tràng và trực tràng đi theo các cuống mạch chính do đó trong phẫu thuật cắt toàn bộ đại tràng các cuống mạch nuôi được thắt sát gốc.
Phẫu tích đại tràng từ ngoài vào:
+ Giải phóng đại tràng phải: Phẫu thuật viên và người phụ đứng bên trái người bệnh. Sau khi đặt trocar, tiến hành thăm dò ổ bụng, đánh giá tổn thương. Đại tràng lên được giải phóng dọc theo mạc Told ở thành bên. Chú ý nhận diện niệu quản phải. Cắt bó mạch hồi manh đại trùng tràng và bó mạch đại tràng phải sau khi kẹp 2 đầu bằng clip hemolock 10mm hoặc buộc bằng chỉ tốt.
Theo Hội ung thư đại trực tràng Nhật Bản, hệ thống hạch bạch huyết của đại tràng được chia làm 03 nhóm: nhóm 1 gồm các hạch 201, 211, 221, 231, 241; nhóm 2 gồm 202, 212, 222, 232, 242; nhóm 3 gồm 203, 213, 223, 25
+ Giải phóng đại tràng ngang: Sau khi giải phóng đại tràng góc gan, tiếp tục giải phóng đại tràng ngang bằng cách cắt qua mạc treo đại tràng ngang bằng móc điện hoặc dao hàn mạch để vào hậu cung mạc nối. Kẹp cắt bó mạch đại tràng giữa.
+ Giải phóng đại tràng trái, đại tràng xích ma: Phẫu thuật viên và người phụ chuyển sang đứng bên phải người bệnh. Người bệnh nằm đầu cao, nghiêng phải. Giải phóng đại tràng góc lách bằng móc điện hoặc dao hàn mạch, cần thao tác nhẹ nhành tránh làm vỡ lách. Đại tràng xuống được giải phóng dọc theo mạc Told xuống đến tiểu khung, ngang với vị trí trực tràng cao, nhận diện và tránh làm tổn thương niệu quản trái.
Từ ngã ba chủ chậu, mở phúc mạc ở phía trên khoảng 3cm, tìm bó mạch mạc treo tràng dưới, kẹp cắt bó mạch này bằng clip hemolock hoặc buộc bằng chỉ tốt.
Phẫu tích đại tràng từ trong ra:
Bộc lộ mạc treo đại tràng, mở mạc treo, phẫu tích các cuống mạch nuôi ở sát gốc. Kẹp cắt các cuống mạch này bằng clip hemolock. Sau đó tiếp tục phẫu tích từ trong ra ngoài: bóc tách mạc treo đại tràng khỏi các tạng nằm sau phúc mạc (tá tràng, thận, niệu quản, tụy).
Cắt đại tràng xích ma tương ứng với vị trí cắt mạch bằng máy cắt nội soi.
Mở bụng 7cm ở hố chậu phải để lấy bệnh phẩm và cắt hồi tràng cách góc hồi manh tràng khoảng 10cm tương ứng với đoạn đã thắt mạch.
Lập lại lưu thông tiêu hóa: Đóng lại vết mổ, bơm hơi ổ bụng và tiếp tục thì nội soi. Thực hiện miệng nối hồi-trực tràng cao bằng máy nối tròn cỡ 29. Có thể khâu tăng cường miệng nối bằng một vài mũi rời. Kiểm tra miệng nối để đảm bảo miêng nối kín, không căng. Khâu đính mạc treo hồi tràng vào phúc mạc thành sau.
Hút rửa sạch ổ bụng, cầm máu. Đặt dẫn lưu Douglas, đặt sonde hậu môn. Đóng các lỗ trocar.
Theo dõi
Theo dõi các dấu hiệu sinh tồn
Theo dõi dẫn lưu, sonde hậu môn, nước tiểu sau mổ.
Xét nghiệm sinh hóa đánh giá tình trạng rối loạn nước và điện giải.
Kháng sinh sau mổ, nuôi dưỡng bằng đường tĩnh mạch trong những ngày đầu khi người bệnh chưa có trung tiện. Giảm đau tốt cho người bệnh sau mổ và giải thích, động viên cho người bệnh tập ngồi dậy sớm vào ngày thứ hai sau mổ. Cho người bệnh tập ăn khi có trung tiện, bụng xẹp, không có biến chứng. XỬ TRÍ TAI BIẾN
Tai biến trong mổ:
Chảy máu trong mổ: Nếu chảy máu ít cần làm sạch vùng mổ (hút, dùng gạc) để bộc lộ rõ tổn thương, cầm máu lại bằng clip, đốt điện hoặc dao hàn mạch. Chuyển mổ mở nếu cần.
Tổn thương niệu quản: tạo hình lại niệu quản kết hợp đặt xông JJ bể thậnbàng quang hoặc chuyển mổ mở xử lý.
Vỡ lách: bảo tồn hoặc cắt lách (có thể chuyển mổ mở để xử lý).
Thủng vào tá tràng: tùy từng mức độ, có thể chuyển mổ mở để xử lý.
Biến chứng sau mổ:
Chảy máu sau mổ:
+ Chảy máu trong ổ bụng: Hồi sức tích cực bằng bù thể tích tuần hoàn, bù máu nếu cần. Mổ lại để tìm và xử lý thương tổn nếu vẫn tiếp tục chảy máu, gây nguy hiểm cho người bệnh.
+ Chảy máu miệng nối: Soi đại tràng để tìm tổn thương kết hợp cầm máu
(bằng clip, đốt điện).Trong trường hợp không tìm thấy tổn thương trên soi đại tràng hoặc thương tổn không xử lý được qua nội soi thì phải mổ khâu cầm máu hoặc làm lại miệng nối tùy từng trường hợp.
Rò tiêu hóa sau mổ: Với các ổ áp xe: dẫn lưu hút liên tục, điều trị nội khoa. Mổ lại khi điều trị nội khoa các ổ áp xe không kết quả hoặc người bệnh có viêm phúc mạc toàn thể, đưa hồi tràng ra ngoài.
Rối loạn tiêu hóa sau mổ: Bù nước và điện giải, tăng cường nuôi dưỡng cho người bệnh. Điều trị bằng thuốc: loperamide…