Đại cương
Viêm gan virus B mạn tính (VGVBMT) là bệnh gan do virus viêm gan B (HBV) gây ra tổn thương hoại tử và viêm có hoặc không có kèm theo xơ hoá, diễn ra trong thời gian trên 6 tháng, hiện nay VGVBMT được chia làm hai thể HBeAg dương tinh và HBeAg âm tính.
Chẩn đoán
Chẩn đoán xác định:
Kết hợp triệu chứng lâm sàng và xét nghiệm cận lâm sàng.
Triệu chứng lâm sàng:
Có thể gặp các triệu chứng tại gan và ngoài gan.
Các biểu hiện tại gan:
Cơ năng: mệt mỏi, chán ăn, buồn nôn, nôn, đau mỏi cơ, đau nhẹ vùng hạ sườn phải.
Thực thể: vàng da, sao mạch, gan to, bàn tay son.
Trong trường hợp viêm gan tối cấp bệnh cảnh hội chứng não gan với rối loạn ý thức, hôn mê, các biểu hiện suy gan nặng: phù, cổ trướng, gan lách to.
Các biểu hiện ngoài gan (10-20%):
Đau khớp.
Viêm khớp.
Viêm nút động mạch, viêm màng ngoài tim, cao huyết áp, suy tim, viêm thận có biểu hiện đái máu (thường gặp ở trẻ nhò), ban ngoài da.
Sạm da, sao mạch.
Ăn kém, rối loạn tiêu hóa.
Xét nghiệm cận lâm sàng
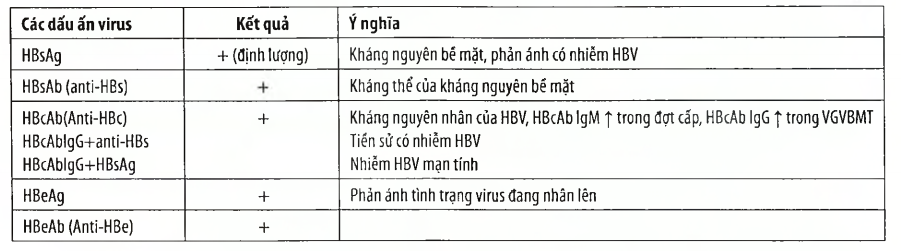
Bảng 1. Các dấu ấn virus (markers) .
Định lượng nồng độ HBV-DNA: đánh giá tình trạng virus nhân lên.
Xét nghiệm sinh hoá, huyết học: AST, ALT, bilirubin, creatinin, albumln máu, công thức máu, đông máu cơ bản (trong đó, ALT là quan trọng).
Siêu âm gan phát hiện kích thước tính chất của gan, tình trạng xơ gan, … (chẩn đoán loại trừ u gan).
Sinh thiết gan là tiêu chuẩn vàng chẩn đoán xác định và mức độ viêm gan theo tiêu chuẩn Knodell trường hợp không có sinh thiết thì Fibroscan hoặc Fibrotest cũng có giá trị trong đánh giá mức độ tổn thương.
Chẩn đoán phân biệt
Viêm gan virus B cấp: anti-HBc lgM(+) và anti-HBc Ig G(-).
Viêm gan do rượu: tiền sử nghiên rượu, GGTT, các marker viêm gan (-).
Viêm gan virus C: anti-HCV(+), ARN-HCV(+).
Viêm gan do thuốc: có tiền sử dùng thuốc, HBsAg(-).
Viêm gan tự miễn: ADN-HBV(-), kháng thể kháng nhân (ANA), AMA2(+).
Viêm gan do CMV.
Tắc mật: GGT và phosphatase kiềm tăng cao, trên siêu âm, CTcó hình ảnh giãn đường mật.
Chẩn đoán đồng nhiễm HIV, HDV, HCV, HAV, HEV: xét nghiệm anti-HIV, anti-HCV.
Điều trị
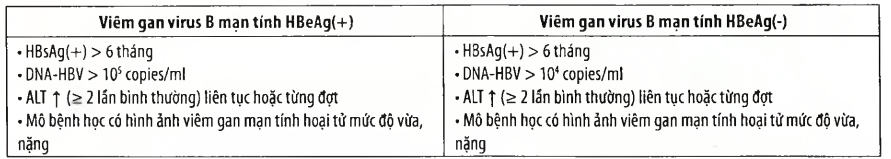
Tiêu chuẩn chỉ định điều trị (xem bảng 2)
Bảng 2. Tiêu chuẩn chỉ định điều trị
Chú Ý: dù nồng độ virus B cao nhưng men gan vẫn bình thường, không cần thiết dùng thuốc diệt virus chì cần theo dõi gan định kì 4-6 tháng/lản, trừ trường hợp sinh thiết gan thấy có tổn thưcmg viêm, hoại tử té bào gan, trong trường hợp này, dù men gan bình thường cũng vẫn phải dùng thuốc diệt virus.
Các khái niệm về đáp ứng trong quá trình theo dõi điều trị:
Đáp ứng sinh hóa: giảm ALT về mức bình thường.
Đáp ứng virus: DNA-HBV không phát hiện bằng PCR, hoặc HBeAg(+) thành (-).
Không đáp ứng tiên phát (không áp dụng cho trường hợp điều trị interíeron): sau 6 tháng điều trị nồng độ DNA-HBV giảm ít hơn 2 logcopies/ml.
Tái phát: sau kết thúc điều trị trên 4 tuần nồng độ DNA-HBV tăng > 1 logcopies/ml.
Đáp ứng mô học: điểm viêm giảm 2 điểm, không có xơ hoá nặng thêm so với trước điều trị.
Đáp ứng hoàn toàn: đáp ứng cả về sinh hoá, virus và mất HBsAg.
Kiểu gen của virus cũng có vai trò quan trọng trong việc lựa chọn thuốc điều trị, ở nước ta theo các nghiên cứu cho thấy khoảng 70% có kiểu gen B và gần 30% là kiểu gen c, nếu bệnh nhân có kiểu gen c thì đáp ứng với điều trị interíeron kém hơn.
Các thuốc điều trị virus:
Gồm có hai nhóm chính
Nhóm điều hoà miễn dịch:
Tác dụng ức chế sự tổng hợp protein của virus.
Inteferon (IFN): các thuốc IFN-a, PeglFN-a, PeglFN-ơ2a, PeglFN-a2b.
Liều dùng:
IFN-a: người lớn tiêm dưới da 5 MU (triệu đơn vị)/ngày hoặc 10 MU/ngày/3 lần/tuần; trẻ nhỏ 6MU/ m2/tuần 3 lần, tối đa 10MU, thời gian điều trị với nhóm có HBeAg(+) lả 16-24 tuần.
PeglFN-a2a:180mcg tiêm dưới da một lần/tuần, thời gian điều trị 48 tuần.
Các yếu tố dự báo đáp ứng thuốc IFN tốt nếu: HBeAg(+), nồng độ men gan cao, DNA-HBV thấp, kiểu gen A, B đáp ứng tốt hơn kiểu gen c và D.
Chống chỉ định:
Chống chỉ định tuyệt đối:
Xơ gan mất bù.
Có thai.
Bệnh lí mạch vành nặng.
Động kinh, tâm thần nặng.
Bệnh lí tuyến giáp chưa điều trị.
Chống chì định tương đối:
Thiếu máu: hemoglobin
Bệnh tự miễn.
Suy thận.
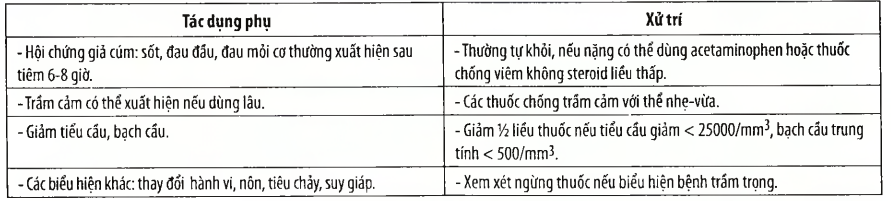
Tác dụng phụ (xem bảng 3)
Bảng 3. Tác dụng phụ của các Interferon
Chẩn đoán Thymosin-a1, interleukin-2 (IL-2), interleukin-12 (IL-12).
Nhóm đồng đẳng nucleosid/nucleotide
Lamivudin (Epivir-HBV, Zeffix, 3 TC)
Chỉ định: VGVBMT và (-), xơ gan còn bù, mất bù do HBV gây ra, trẻ em, bệnh nhân không đáp ứng với điều trị IFN.
Liều dùng: người lớn 100mg/ngày, uống, trẻ em liều 3mg/kg/ngày.
Ưu điểm: khả năng hấp thu tốt, hầu như không gặp các biến chứng nguy hiểm trên lâm sàng, giá thành tương đối rẻ.
Nhược điểm: tần suất đột biến kháng lại lamivudin khá cao với con số kháng gia tăng theo năm, nếu sau 5 năm điều trị tỉ lệ kháng thuốc 60-70%.
Adefovir dipivoxi (Hepsera, bis-POM PMEA)
Chỉ định: VGVBMT nhóm HBeAg(+) và (-), xơ gan còn bù, mất bù, bệnh nhân không đáp ứng với điều trị IFN, kháng lamivudin.
Liều dùng: người lớn 10mg/ngày, không có khuyến cáo sử dụng ở trẻ nhỏ.
Ưu điém: tỉ lệ kháng thuốc rất thấp.
Thời gian dùng thuốc: khuyến cáo nên dùng lâu dài với nhỏm HBeAg(-) và xơ gan, với nhóm HBeAg(+) khuyến cáo dừng thuốc 6 tháng sau khi có chuyển đảo huyết thanh HBeAg và ADN-HBV dưới ngưỡng phát hiện.
Tác dụng phụ: ít, độc tính trên thận khoảng 3% BN, kiểm tra creatinin máu 3 tháng/lần.
Entecavir (Baraclude, Cavirel, Enteluok)
Chỉ định: điều trị VGVBMT cả nhóm HBeAg (+) và (-), xơ gan còn bù vả mất bù, bệnh nhân kháng thuốc lamivudin, adetovir.
Liều dùng: 0,5mg/ngày, với bệnh nhân kháng lamivudin liều tăng gấp đôi 1mg/ngày.
ưu điểm: ức chế virus mạnh và tỉ lệ kháng thuốc rất thấp.
Telbivudin (Tyzeka)
Chỉ định: điều trị VGVBMT nhỏm HBeAg (+) và (-).
Liều dùng: liều 600mg/ngày.
Nhược điểm: tỉ lệ kháng thuốc khá cao, sau 1 năm tỉ lệ kháng thuốc 5-25%.
Tenofovir (Vìreal, Virkil…)
Chỉ định: VGVBMT nhóm HBeAg (+) và (-), xơ gan còn bù và mất bù, bệnh nhân kháng thuốc lamivudin, adetovir.
Liều dùng: 300mg/ngày.
Tác dụng phụ: suy thận, hội chứng Fanconi.
Emtricitabin (Emtriva, FTC)
Liều 200mg/ngày.
Clevudin (LFMAU)
Liều 30mg/ngày.
Các phác đồ dùng thuốc
Đơn trị liệu: cách lựa chọn thuốc cần cân nhắc các yếu tố hiệu quả, an toàn, nguy cơ kháng thuốc, giá thuốc.
Phối hợp thuốc: IFN-α hoặc peglFN-α với lamivudin/lamivudin và adefovir hoặc telbivudin.
Điều trị thể đồng nhiễm hbv với các virus khác
Đồng nhiễm HBV và HCV: INF-α hoặc peglFN phối hợp ribavirin.
Đồng nhiễm HBV và HDV: INF-α liều cao 9 MU/lần/3 lần một tuần hoặc peglFN-α thời gian điều trị 1 năm.
Đồng nhiễm HBV và HIV: khuyến cáo nên dùng phối hợp tenoíovir và lamivudin hoặc tenoíovir kết hợp emtricitabin (Truvada).
Điều trị trường hợp kháng thuốc (xem bảng 4)
Bảng 4. Điều trị trường hợp kháng thuốc
|
Kháng thuốc |
Xử trí |
|
Kháng lamivudine |
Thêm adetovir hoặc tenoíovir or dừng lamivudine chuyển Truvada* |
|
Kháng adeíovir |
Thêm lamivudin hoặc ngừng adeíovir, chuyển Truvada Chuyển sang hoặc thêm entecavir |
|
Kháng entecavir |
Chuyền sang tenotovir hoặcTruvada |
|
Kháng telbivudin |
Thêm adeíovir hoặc tenoíovir hoặc ngừng telbivudin chuyển Truvada |
* Truvada – kết hợp emtricitabin 2OOmg và tenotovir 300mg.
Điều trị chung
Nghỉ ngơi, hạn chế hoạt động thể lực trong đợt bệnh tiến triển.
Thuốc:
Các thuốc hỗ trợ tế bào gan:
Acid amin chuỗi nhánh (morihepamin, amiloleban, …).
Silymarin: viên 70mg, 6 viên/ngày, chia 3 lần.
Chế độ ăn kiêng bia rượu, ăn nhiều rau và hoa quả, nên ăn nhiều chất đạm (protein) đặc biệt là có nguồn gốc từ thực vật, tránh thuốc có chứa chất sắt.
Theo dõi điều trị
Bệnh nhân nên được định lượng lại nồng độ virus và men gan sau 3 tháng để đánh giá đáp ứng thuốc, siêu âm nên được kiểm tra 6 tháng một lần.
Phòng bệnh
Tiêm phòng vaccin virus viêm gan B là biện pháp phòng bệnh hữu hiệu nhất.
Bà mẹ có HBsAg (+) cần tiêm cho con globulin miễn dịch phòng viêm gan B (HBIG) và vaccin phòng HBV.
Người mang HBsAg cần có ý thức tránh lây nhiễm cho người khác.
Tài liệu tham khảo
Ervvin Kuntz et al. Chronic hepatitis. “Hepatology principles andpractice (2001)”: 625-649.
Eugene R. Schiff et al. “Hepatitis B. Schiff’s Diseases oĩthe Liver757-793.
Lok AS, McMahon BJ. “Chronic hepatitis B: Update 2009”. Hepatology (2009);50, 3: 1-36.
Tadataka Yamada et al. “Hepatitis B virus iníection”. Textbook of Gastroenterology (2009)’ 2112- 2139